Водянка плода характеризуется увеличением объема цереброспинальной жидкости в желудочковой системе мозга, внутренних и внешних пространствах, содержащих ликвор.
Гидроцефалия плода составляет 40% в общей массе патологий ЦНС, развивающихся в перинатальный (с 22 недели внутриутробной жизни по 7 день после рождения) период.
Распространенность гидроцефального синдрома в неонатальный (с момента рождения по 28 день внеутробной жизни) период равна около 4 случаев на 1 тысячу новорожденных.
Особенности заболевания
Гидроцефалия у плода, выявленная во время беременности, развивается вследствие нарушения продукции или резорбции (всасывания) цереброспинальной жидкости. В результате патологического процесса объем ликвора увеличивается, что приводит к расширению желудочков, путей циркуляции и пространств, заполненных цереброспинальной жидкостью.
Если гидроцефалия у плода развивается в перинатальный период, она сопровождается нарушением двигательной активности и высших психических функций. У младенцев с врожденным гидроцефальным синдромом выявляется задержка развития моторики. Впоследствии они плохо держат голову, медленно учатся стоять и ходить, что чаще связано с органическим поражением мозгового вещества.
В 17-30% случаев водянка развивается спонтанно, изолированно. В 70-83% случаев гидроцефальный синдром ассоциируется с опухолевыми процессами и инфекционными поражениями плода. Аномалии развития органов другой локализации сопровождают патологию в 7-15% случаев, хромосомные мутации – в 3-10% случаев.
Прогрессирование заболевания приводит к снижению перфузии (пропускающей способности) тканей мозга, нарушению мозгового кровообращения, отеку. Параллельно развиваются такие патологические состояния и процессы, как дегенерация нейронов, нарушение функции синапсов, на поздних стадиях течения – демиелинизация нервных волокон и глиоз.
Патологические изменения строения нервной ткани на ранних этапах патологии могут быть обратимыми вследствие высокой пластичности мозговой ткани плода.
Последствия длительно текущего патологического процесса, выраженные в демиелинизации и глиозе, необратимы.
Чтобы предотвратить серьезные осложнения, несовместимые со здоровьем и жизнью ребенка, проводится внутриутробное лечение гидроцефального синдрома.
Классификация
Различают сообщающуюся, внутреннюю (38% случаев) и окклюзионную, внешнюю (62% случаев) форму.
В первом случае ликвор скапливается в боковых желудочках, субарахноидальном (между мягкой и паутинной мозговой оболочкой) и субдуральном (под твердой мозговой оболочкой) пространстве.
При окклюзионной форме цереброспинальная жидкость аккумулируется в желудочках на фоне закупорки протоков, по которым в норме осуществляется ее отвод. Окклюзионная гидроцефалия бывает нескольких форм:
- Моновентрикулярная. Расширение ипсилатерального (расположенного на стороне закупорки протока) бокового желудочка
- Бивентрикулярная. Расширение обоих боковых желудочков.
- Тривентрикулярная. Расширение боковых и третьего желудочков.
- Тетравентрикулярная. Расширение всех элементов желудочковой системы.
Гидроцефалии головного мозга у плода часто коррелирует с наличием внутричерепных объемных образований (опухоли, кисты, очаги кровоизлияния). Стеноз Водопровода мозга также ассоциируется с гидроцефальным синдромом.
Причины возникновения патологии
Первичная (истинная) водянка плода у беременных часто обусловлена наследственной предрасположенностью, спровоцированной генетическими мутациями.
В 30% случаев, спровоцированных хромосомными мутациями, увеличение диаметра головы плода наблюдается в период гестации, в 50% случаев гидроцефальный синдром развивается спустя 3 месяца после рождения ребенка.
Вторичная форма – результат нарушения оттока цереброспинальной жидкости. Вторичная форма водянки у плода во время беременности возникает как следствие многих причин:
- Воспалительные, инфекционные заболевания, перенесенные матерью в период беременности, в том числе вирусные инфекции (уреаплазмоз, хламидиоз, токсоплазмоз, ЦМВ – цитомегаловирусная инфекция).
- Внутрижелудочковые кровоизлияния травматической или гипоксически-ишемической этиологии (25-70% случаев).
- Врожденные пороки формирования мозга (аномалия развития Водопровода мозга в 43% случаев, аномалия развития отверстий Мажанди, Лушки в 3-5% случаев).
- Воспаление лептоменинкса (паутинная и мягкая оболочки).
- Платибазия (уплощение основания черепа, вдавление нижнего отдела затылочной кости в черепную ямку сзади).
Особенно опасны случаи заражения матери инфекционными агентами на ранних сроках беременности, когда структуры мозга начинают формироваться. Гидроцефалия может развиться как следствие синдрома Арнольда-Киари (аномалия формирования черепа, при которой происходит уменьшение размеров или деформация отдела, содержащего мозжечок).
Диагностика
Диагноз устанавливают по результатам инструментального обследования, согласно заключениям специалистов.
Параллельно выполняется анализ крови матери, который показывает титр антител к инфекционным агентам (для выявления вирусных и бактериальных инфекций, протекающих латентно).
Показанием к лечению является выраженная вентрикуломегалия (увеличение размеров желудочков), диагностированная в ходе ультразвукового исследования или МРТ. Требуются консультации перинатолога, неонатолога, нейрохирурга, генетика.
Методы лечения
Результаты инструментального исследования показывают характер течения заболевания, в том числе степень расширения желудочков, скорость прогрессирования патологических изменений. Лечение патологии затруднено вследствие причин:
- Неоднозначность понимания взаимосвязи между патологическими процессами в паренхиме (эпителиальные клетки) и развитием гидроцефалии.
- Несовершенство методов дифференциальной (физиологическая норма, патологические изменения) диагностики вентрикуломегалии (увеличения размеров желудочков).
- Отсутствие данных о точных сроках завершения формирования мозговых структур, участвующих в процессе циркуляции и оттока ликвора.
- Противоречивые мнения о физиологически-нормальных размерах элементов и отделов желудочковой системы.
Основные методы терапии включают цефалоцентез (пункция желудочков) и вентрикулоамниотическое шунтирование плода, которое считается более эффективным, чем установка шунтов и дренажной системы после рождения ребенка. Цефалоцентез – инвазивная процедура, в ходе которой выполняется прокол стенки расширенного желудочка и удаление излишков цереброспинальной жидкости.
Интранатальное вмешательство выполняется пункционной иглой под сонологическим (УЗИ-навигация) контролем в период внутриутробного развития между 25 и 32 неделей гестации. Оценочные критерии успешности цефалоцентеза включают сокращение размеров желудочков и окружности головы плода, что определяется в ходе контрольного УЗИ-исследования.
Интранатальное вентрикулоамниотическое шунтирование позволяет избежать гибели плода или развития серьезных патологий у новорожденного. К процедуре прибегают, если по результатам УЗИ или МРТ у плода выявлена гидроцефалия, которая угрожает его нормальной жизнедеятельности и развитию.
В ходе вмешательства устанавливают шунт (искусственный сосуд, дренаж), который обеспечивает отток цереброспинальной жидкости в амниотическую полость (околоплодные воды). Шунт оснащен односторонним мембранным клапаном, который предотвращает обратное поступление околоплодных вод в желудочковую систему. Условия для проведения операции:
- Ранний период обнаружения вентрикуломегалии и гидроцефального синдрома (послеродовое шунтирование пока невозможно).
- Простая форма окклюзионной гидроцефалии без ассоциации с другими повреждениями мозговой ткани.
- Гидроцефальный синдром не сочетается с другими аномалиями развития, несовместимыми с жизнью.
- Прогрессирующее увеличение размеров желудочков.
Статистка показывает, внутриутробное малоинвазивное лечение гидроцефалии более эффективно, чем аналогичные операции, выполненные после рождения ребенка. Для сравнения выживаемость после проведения интранатальных процедур повысилась до 83% (с 31%), удельная доля здоровых детей увеличилась до 34% (с 19,5%).
Прогноз и профилактика
Прогноз при данной патологии относительно благоприятный. Своевременная диагностика и внутриутробное лечение существенно повышают шансы малыша на выздоровление.
Для профилактики развития вторичной формы патологии матери, вынашивающей плод, необходимо отказаться от вредных привычек (алкоголь, курение), избегать инфицирования, вести здоровый образ жизни, обеспечить полноценное питание и отдых.
Гидроцефалия плода при беременности – патология, которая может спровоцировать серьезные нарушения в развитии.
Внутриутробный цефалоцентез может снизить вероятность возникновения макрокрании (патологическое увеличение диаметра черепа) и необратимых изменений в строении мозговой ткани.
Интранатальное лечение позволяет продлить сроки беременности и провести успешное эндоскопическое малоинвазивное вмешательство после рождения ребенка.
Источник: https://golovmozg.ru/zabolevaniya/vodyanka-u-ploda
Водянка плода
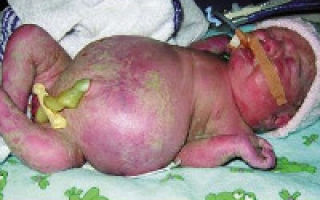
Водянка плода – это патологическое состояние, которое возникает во внутриутробном периоде, характеризуется анасаркой и скоплением транссудата в полостях организма. Основные клинические проявления: генерализованный отек, увеличение размеров головы за счет мозгового черепа, гидроторакс, гидроперикард, асцит, сердечно-сосудистая и дыхательная недостаточность. Антенатальная диагностика включает в себя УЗИ и определение групп крови, постнатальная – визуальное выявление всех симптомов, характерных для водянки плода, лабораторные анализы, УЗИ, КТ, МРТ. Лечение симптоматическое – реанимационные мероприятия, дренирование транссудата. При иммунной форме показано внутриутробное переливание крови.
Водянка плода – это полиэтиологическое патологическое состояние в неонатологии и педиатрии, которое характеризуется внутриутробным развитием генерализованного отека, накоплением жидкости в грудной и брюшной полостях, а также в перикардиальной сумке. Общая распространенность – 1:1-14 тысяч новорожденных, при этом иммунная форма встречается 1 раз на 3 000 родов.
Несмотря на относительно большую распространенность АВ0 и резус-конфликтов матери и плода в популяции, развитие иммунной формы водянки плода на этом фоне возникает редко.
Это связано с возможностями современной диагностики, внутриутробного лечения и профилактики гемолитической болезни новорожденных. Более чем в половине случаев (55-60%) этиология остается неизвестной. Прогноз при данной патологии всегда серьезный.
Летальность для неиммунной формы очень высока и составляет порядка 70-80%, в то время как для иммунной – около 20%.
Водянка плода
Водянка плода – это гетерогенное заболевание. Зачастую точную этиологию установить не удается, однако известны наиболее вероятные причины ее развития. Неиммунная форма может быть вызвана:
- мутациями (синдром Дауна, Шерешевского-Тернера, триплоидия и тетраплоидия),
- генетическими заболеваниями (дефицит Г-6-ФДГ, α-таласемия, синдром Нунан и Пена-Шокея и др.), нарушением проводимости и врожденными пороками сердца (ДМПП, ДМЖП, наджелудочковые и желудочковые тахикардии),
- патологиями магистральных сосудов (тромбоз верхней и нижней полых вен, артериовенозное шунтирование),
- аномалией структуры грудной клетки (грыжа диафрагмы и асфиктическая дисплазия),
- TORCH-инфекциями (токсоплазмоз, ЦМВ, сифилис и др.),
- дисплазией мочеполовой системы (врожденный стеноз или аплазия мочеточника, гидронефроз),
- патологиями беременности (синдром плацентарной трансфузии, хориоангиома, эклампсия).
Патогенез неиммунной водянки плода основывается на сердечной недостаточности ребенка, гипопротеинемии и анемии, которые уменьшают онкотическое давление крови.
Факторы риска
Помимо всех вышеперечисленных причин развития водянки плода, можно выделить факторы риска, которые повышают риск возникновения неиммунной формы. К ним относятся:
Основная причина иммунной водянки плода – несовместимость матери и плода по группе крове (0 (I) у матери и А (II) или В (III) – у ребенка) или Rh-фактору (мать – Rh+, а ребенок – Rh-), вследствие чего возникает усиленный гемолиз эритроцитов ребенка и развивается гемолитическая болезнь. На данный момент этот вариант встречается крайне редко в связи с общепринятыми диагностическими мерами в акушерстве.
Водянка плода имеет две этиологические формы:
- Иммунная водянка плода. Как правило, развивается на фоне гемолитической болезни новорожденного. В настоящее время на фоне ранней диагностики и лечения данная форма водянки плода практически не встречается, несмотря на относительно большую распространенность резус- и АВ0-конфликтов. Прогноз относительно благоприятный.
- Неиммунная форма. Полиэтиологическая группа. Данный вариант водянки плода может быть вызван врожденными пороками сердца и нарушением работы его проводящей системы, геномными и хромосомными мутациями, TORCH-инфекциями, разнообразными дисплазиями, патологиями беременности и др. В большинстве случаев имеет летальный исход.
Клинические проявления водянки плода определяются уже с момента рождения. Общее состояние ребенка, как правило, тяжелое или очень тяжелое (чаще). У таких детей выявляется несоразмерно большая голова за счет значительного увеличения мозговой части черепа. Из-за общей мышечной слабости ребенок занимает позу лягушки.
Швы черепа разомкнуты, роднички выпирают, кости имеют податливую консистенцию. На теле определяется большой объем сыровидной смазки и множество пушковых волос, обнаруживается общая отечность и бледность.
Подкожная жировая клетчатка выражена слабо, из-за чего температура тела очень лабильна и сильно зависит от окружающей среды.
При водянке плода у мальчиков может наблюдаться крипторхизм, а у девочек – недоразвитость половых губ. Физиологические рефлексы (в т. ч. сосательный и поисковый, Моро) угнетены.
ЧЧС лабильное (120-160 уд/мин), АД ниже нормы (50-65 мм. рт. ст.). Наблюдается тахипноэ, чередующееся с периодами апноэ. Часто отмечается выраженная гепатоспленомегалия, гидроторакс, асцит, гидроперикард.
В некоторых случаях может формироваться транзиторный гипотиреоз и поллакиурия.
Диагностика водянки плода включает в себя сбор анамнестических данных, объективный осмотр ребенка, лабораторные и инструментальные методы исследования. При опросе матери обращают внимание на перенесенные инфекционные и гинекологические заболевания, хронические патологии, особенности течения беременности и ее осложнения.
- При объективном осмотре неонатологом или педиатром устанавливаются характерные симптомы водянки плода, присутствующие осложнения, оценивается общее состояние ребенка и необходимость реанимационных мероприятий.
- Лабораторная диагностика в виде ИФА, ПЦР или других серологических реакций дают возможность выявить вероятного инфекционного возбудителя. При подозрении на гемолитическую болезнь плода проводится повторное определение группы крови и Rh-фактора матери и ребенка. Общие лабораторные тесты (ОАК, ОАМ, биохимия крови) используются с целью оценки работы внутренних органов и исключения сопутствующих заболеваний.
- Ультразвуковое сканирование позволяет поставить предварительный диагноз еще в антенатальном периоде. К УЗ-признакам, которые могут указывать на водянку плода, относятся отечность плаценты, многоводие, наличие жидкости в полостях организма ребенка, гепатоспленомегалия, отек подкожной жировой клетчатки, «поза Будды». Постнатальное УЗИ выполняется для подтверждения опасных патологических состояний (гидроперикард, гидроторакс, асцит) и определения терапевтической тактики.
- Также могут применяться ЭКГ, компьютерная и магнитно-резонансная томография с целью дифференциальной диагностики и оценки структуры внутренних органов.
Специфического лечения неиммунной водянки плода нет. Роды проводятся в условиях полной готовности реанимационного оборудования.
Непосредственно после рождения ребенку оказывается полный объем интенсивной терапии: интубация трахеи с подачей 100% кислорода, при необходимости – сердечно-легочная реанимация, переливание крови или эритроцитарной массы и т. д.
При неэффективности всех проводимых мероприятий показано выполнение плевральной, перикардиальной пункций и лапароцентеза под контролем УЗИ и жизненно-важных показателей ребенка. В зависимости от ситуации может назначаться антигеморрагическая, антибактериальная, иммунокорригирующая, метаболическая, противосудорожная терапия и пр.
При иммунной форме водянки плода лечение начинается еще в антенатальном периоде. Оно заключается во внутриутробном переливании Rh- крови плоду при помощи кордоцентеза. Показана данная процедура при выраженной анемии и падении гематокрита ниже 30 г/л. При необходимости может проводиться повторное переливание через 14-21 дней.
Прогноз при неиммунной водянке плода в большинстве случаев неблагоприятный. Выживаемость составляет не более 20-30% от общего числа новорожденных с данной патологией.
При возникновении неиммунной водянки в первой половине гестации имеется высокий риск спонтанного прерывания беременности, во второй – внутриутробной гибели ребенка.
При иммунной водянке плода исход более благоприятный – на фоне лечения выживают порядка 85% детей.
Специфическая профилактика может проводиться только по отношению к иммунной форме водянки плода. Она показана при подтвержденной несовместимости крови матери и ребенка.
Ее суть заключается во введении матери иммуноглобулинов, которые будут препятствовать гемолизу эритроцитов плода.
Неспецифические превентивные меры заключаются в рациональном планировании беременности, полноценном обследовании во время вынашивания ребенка, регулярном посещении женской консультации, лечении соматических и инфекционных заболеваний матери.
Источник: https://www.KrasotaiMedicina.ru/diseases/children/hydrops-fetalis
Гидроцефалия у плода: на каком сроке определяется и что делать? Лечение гидроцефалии в Москве
Гидроцефалия – заболевание, проявляющееся повышением внутричерепного давления. В Юсуповской больнице созданы все условия для лечения пациентов, страдающих гидроцефалией.
В клинике неврологии палаты оснащены кондиционерами и притяжно-вытяжной вентиляцией, что позволяет обеспечить поступление очищенного воздуха и создать комфортный температурный режим.
Пациенты обеспечены индивидуальными средствами личной гигиены и диетическим питанием.
В Юсуповской больнице работают профессора и врачи высшей категории, являющиеся ведущими неврологами. Для комплексного обследования пациентов с энцефалопатией используют современные аппараты лучших фирм мира. Врачи индивидуально подходят к лечению каждого пациента, учитывают причину и степень тяжести заболевания, переносимость лекарственных средств.
Гидроцефалия головного мозга у плода развивается вследствие воздействия возбудителей инфекционных заболеваний, которыми болеет беременная женщина.
Лаборанты Юсуповской больницы проводят лабораторные исследования, с помощью которых определяют титр антител к бактериям или вирусам.
Гидроцефалию плода определяют во время гестации, что позволяет принять взвешенное решение о целесообразности пролонгирования беременности.
Виды и причины гидроцефалии плода
Гидроцефалия – это симптомокомплекс, который сопровождается патологическим накоплением спинномозговой жидкости под оболочками мозга или в его полостях, в результате чего повышается внутричерепное давление. Гидроцефалия у плода во время беременности может развиться вследствие воздействия инфекционных и неинфекционных повреждающих факторов.
Первичная гидроцефалия головного мозга у плода возникает вследствие врождённых дефектов и генетических аномалий. Первичная или изолированная истинная гидроцефалия, имеет Х-сцепленный рецессивный или аутосомно-рецессивный тип наследования.
В 30% случаев истинной гидроцефалии увеличение объема черепа наблюдается внутриутробно, в 50% случаев – через 3 месяца после рождения.
Вторичная гидроцефалия возникает вследствие нарушения оттока из желудочковой системы. Анатомически различают внутреннюю и наружную гидроцефалию плода. При внутренней гидроцефалии спинномозговая жидкость накапливается в боковых желудочках мозга, а при наружной – в субдуральном и субарахноидальном пространствах.
Избыточному накоплению ликвора у плода могут способствовать внутричерепные образования и спинномозговая грыжа. Еще одним фактором, приводящим к образованию вторичной гидроцефалии, является внутриутробная инфекция.
К базовым причинам гидроцефалии плода при беременности относят:
- инфекции матери, которые передаются половым путём;
- TORCH-инфекция у беременной женщины;
- врождённая патология плода;
- вредные привычки беременной женщины.
Внутриутробное заражение плода сифилисом приводит к возникновению врождённых дефектов нервной системы, которые вызывают гидроцефалию. Исследования после прерывания беременности по причине гидроцефалия плода часто подтверждают наличие уреаплазмоза. Хламидиоз также вызывает аномалии развития нервной системы.
В развитии гидроцефалии плода особая роль отводится TORCH-инфекции у матери. Токсоплазмозом заражаются при контакте с кошками и употреблении недостаточно термически обработанного мяса. Особо опасно заражение на ранних сроках беременности, что приводит к серьёзным поражениям головного мозга плода.
При проникновении в организм беременной возбудителя краснухи на первых неделях гестации вызывает гибель эмбриона. Заражение в более поздние сроки грозит развитием гидроцефалии. Вирус простого герпеса может вызвать дефекты развития нервной трубки плода.
Цитомегаловирус имеет высокое родство к клеткам нервной системы и вызывает аномалии развития мозга плода, которые являются причиной гидроцефалии.
Гидроцефалия у плода во время беременности может развиться при наличии синдрома Киари. Это дефект развития, при котором происходит опускание мозжечка и ствола мозга в затылочное отверстие, вследствие чего нарушается циркуляция спинномозговой жидкости. Синдром Эдвардса относят к хромосомным нарушениям. Заболевание чаще встречается у девочек.
Оно характеризуется множественными поражениями органов и систем, в том числе гидроцефалией. Новорожденные дети нежизнеспособны и умирают в течение первых месяцев жизни. К врождённым повреждениям относят сужение мозгового водопровода и асимметрию боковых желудочков.
Свободный ток спинномозговой жидкости в мозговые желудочки нарушен, но заболевание проявляется у детей старшего возраста.
Курение, чрезмерное употребление алкоголя или хронический алкоголизм, длительное пребывание в зонах повышенного уровня излучения, неконтролируемое употребление лекарств, особенно в течение первых недель беременности, когда происходит закладка и формирование составляющих центральной нервной системы плода, могут стать причиной гидроцефалии.
Методы диагностики гидроцефалии плода при беременности
Для диагностики гидроцефалии плода врачи проводят ультразвуковое исследование. Головку малыша измеряют при поперечном сканировании. К основным признакам гидроцефалии плода на УЗИ относят показатель ширины боковых желудочков, которая в норме не должна превышать 10 мм.
На каком сроке определяется гидроцефалия? Диагностику проводят начиная с семнадцатой недели, повторное исследование осуществляют на 20–22 неделях беременности. В большинстве случаев патология визуализируется в 26 недель беременности. Другим методом для определения гидроцефалии плода при беременности является эхография.
Тактика ведения беременности с гидроцефалией плода
Последствия гидроцефалии плода могут быть разными. Они зависят от размеров нарушения и сопутствующих дефектов развития. В случае, когда величина боковых желудочков не превышает 15 мм, других аномалий не выявлено и назначено лечение, прогноз относительно благоприятный – у новорожденного может не возникнуть никаких отклонений.
Неблагоприятный прогноз складывается, если размеры желудочков превышают 15 мм и интенсивно нарастает водянка, гидроцефалия выявлена в первой половине беременности, отмечаются множественные поражения органов, которые характерны для хромосомных заболеваний.
В таком случае врачи рекомендуют выполнить прерывание беременности из-за гидроцефалии плода.
В настоящее время проводят внутриутробное лечение гидроцефалии. С помощью пункции передней стенки живота матери из пространства около головного мозга плода откачивают излишнюю жидкость, оказывающую давление на мозг плода. Процедуру выполняют 1 раз.
Вторым методом лечения является внутриутробное шунтирование. Система остаётся в мозге плода до окончания срока беременности.
Профилактика гидроцефалии у плода заключается в недопущении инфекционных заболеваний, осторожности при приёме любых лекарственных средств во время беременности, здоровом образе жизни женщины, планирующей беременность.
Что делать, если выявлена гидроцефалия плода при беременности? Запишитесь на приём к неврологу, позвонив по телефону Юсуповской больницы. После установления диагноза тактику ведения беременности вырабатывают коллегиально. Женщине предлагают оптимальный вариант решения проблемы.
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Диагностика». — Краткая Медицинская Энциклопедия. — М.: Советская Энциклопедия, 1989.
- «Клиническая оценка результатов лабораторных исследований»//Г. И. Назаренко, А. А. Кишкун. г. Москва, 2005 г.
- Клиническая лабораторная аналитика. Основы клинического лабораторного анализа В.В Меньшиков, 2002 .
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Источник: https://yusupovs.com/articles/neurology/gidrotsefaliya-u-ploda-vo-vremya-beremennosti/
Гидроцефалия плода на УЗИ при беременности
Гидроцефалия развивается у плода во время беременности в результате следующих причин:
- развития патологии мозга (головного либо спинного);
- генетических нарушений;
- поражения инфекциями;
- опухолевых образований.
Также большую роль играет наследственный фактор. Гидроцефалия, которая передалась от родителей к плоду, к сожалению, предупредить нельзя. Но благополучные роды без травм помогут избежать осложнений.
Гидроцефалия у плода может сопутствовать таким заболеваниям, как синдром Дауна, патология нервной трубки, «заячья губа», атрофия головного мозга, а также являться следствием других аномалий развития плода.
В первом триместре беременности, а именно на четвертой неделе, идёт формирование головного мозга будущего ребёнка. При поражении мозговых структур и нарушении циркуляции ликвора, объём накапливаемой жидкости может достигать 1500 мл. В тяжёлых случаях в мозге может скапливаться и до 5 литров ликвора.
Большой объем головы не дает ребёнку занять правильное положение в матке. Часто малыш располагается ножками вперёд, что ведёт к осложнениям в родах. Если окружность головы достигает слишком больших размеров и она не проникает в родовой канал, родоразрешение проводится путём кесарева сечения.
При беременности гидроцефалия может развиться и у будущей мамы. Причинами могут быть:
- травмы головы;
- поражение возбудителями инфекций (например, энцефалит);
- злоупотребление алкоголем;
- патологии головного мозга;
- опухолевые процессы, кровоизлияние в мозг;
- наследственный фактор.
Если у беременной женщины в анамнезе стоит диагноз гидроцефалии, существует высокая вероятность, что болезнь передастся от матери к плоду.
В зависимости от степени проявления симптомов, формы и тяжести заболевания, назначается лечение. Врачом оцениваются риски осложнений в родах, назначается поддерживающая терапия. Если нет показаний для прерывания беременности, вы должны находиться под строгим наблюдением специалистов до самых родов.
Гидроцефалия у плода во время беременности делится на 2 подкатегории:
- Имунная водянка в современной медицине — явление крайне редкое. Первостепенной причиной развития является резус-конфликт матери и ребенка. При таком заболевании малыш долго не живет.
- Неимунная водянка встречается чаще, причины развития могут быть до конца не опознаны, потому что слишком много провоцирующих факторов.
Большинство медиков склоняются к мнению, что неблагоприятный исход бывает в основном при резус-конфликте и инфекциях сифилиса и герпеса, токсоплазмоза.
Если раньше считалось, что водянка бывает только из-за резус конфликта, то сейчас, благодаря прогрессирующей медицине, доказано, что существенными факторами являются:
- Сердечно-сосудистая система, сердечная недостаточность, различные пороки сердца, опухоли, нарушения сосудов, венозные шунты. Примерно в 20% случаев болезнь развивается на фоне патологии сердца.
- Мочевыделительная система, нефроз, воспаления уретры. Из-за болезни почек водянка встречается в 10% случаев.
- Анемия возникает при мутации ген гемоглобина, при хронических потерях крови, при кровотечениях внутриутробных, при закупорке вен, встречается тоже в 10% случаев.
- Заболевания легких, грыжа диафрагмальная, порок развития лимфо-узлов, различные опухоли грудной клетки, на долю этих заболеваний приходится 5% случаев протекания водянки.
Кроме основных перечисленных факторов, есть и множество других патологий, в следствие которых, может возникнуть неимунная водянка. Одной из причин могут быть различные болезни и вирусы у матери во время вынашивания ребенка, сифилис, токсоплазмоз, сахарный диабет. Осложнения при беременности – тяжелая форма токсикоза на последних неделях, сильно пониженный белок в крови матери.
Также водянка наблюдается у деток, рожденных с хромосомными мутациями: синдром Дауна, синдром Тернера и тд. Это касается детей с опухолями, в частности, головного мозга, желудка, печени. При церозе тоже имеются все условия для протеканя неимунной водянки с неблагоприятным исходом.
Еще в медицине редко, но все же встречается опухоль плаценты. Кислород плод получает через плаценту, если плацента больная, ребенок не сможет нормально развиваться. Патологии генные тоже провоцирует водянку, синдром Нуннан, недоразвитость конечностей и костей. При генных заболеваниях летальный исход неизбежен, больные дети долго не живут.
Все вышеперечисленные болезни и патологии давно изучены врачами, но в жизни бывает и множество других причин заболевания водянкой.
Симптомы
Гидроцефалия мозга характеризуется нарушением движения и всасывания спинномозговой жидкости, что ведёт к её чрезмерному накоплению. Такое состояние вызывает повышение показателей внутричерепного давления, что сопровождается частыми и сильными головными болями.
Основными симптомами гидроцефалии при беременности являются:
- частая рвота и тошнота,
- интенсивные и продолжительные головные боли,
- ухудшение общего самочувствия,
- сонливость,
- повышение внутричерепного и артериального давления.
Тошноту и рвоту часто можно спутать с признаками раннего токсикоза, а головные боли с изменениями гормонального фона.
Повышение внутричерепного и артериального давления также могут свидетельствовать о позднем токсикозе – преэклампсии. В любом случае потребуется лечение и, возможно, госпитализация.
Поэтому, чтобы не пропустить признаки развития заболевания, необходимо обращаться к врачу при любых изменениях состояния и ухудшении самочувствия.
Диагностика гидроцефалии
Гидроцефалия у плода развивается бессимптомно. Как правило, заболевание диагностируется во время проведения планового УЗИ в 19 недель или на более поздних сроках. При гинекологическом осмотре выявить патологию у плода очень трудно.
На основе осмотра, сбора и анализа клинических проявлений, врач-нейрохирург назначает обследование.
Чтобы диагностировать заболевание у беременной, проводятся следующие виды диагностики:
- осматривается глазное дно,
- проводится нейросонография,
- УЗИ головного мозга,
- КТ,
- МРТ,
- проводится генетическая консультация.
Развитие патологии у плода определяется с помощью ультразвукового исследования.
Диагностика заболевания
Гидроцефалия – это водянка головного мозга у ребенка. Для заболевания характерно накопление плода спинномозговой жидкости в мозгу. Собравшийся в одном месте в большом количестве ликвор может оказывать физическое давление на мозг. Из-за этого нарушится функциональность центральной нервной системы и проявится умственная отсталость или задержка в физическом развитии у ребенка.
Статистика показывает, что на сегодняшний день на 1000 рожденных детей приходится 1 ребенок с таким недомоганием. Полагаться на эффективность медицинской помощи можно в случае, когда родители больного ребенка обратились к врачу на ранних сроках.
Чрезмерно большая голова у младенца может свидетельствовать о наличии данного заболевания. Чаще этот признак замечается после родов и в последующих девяти месяцах развития ребенка. Сделав УЗИ, МРТ и КТ можно будет с уверенностью подтвердить диагноз.
Диагностирование нацелено на установление провоцирующего фактора, из-за которого была вызвана водянка плода. Вначале врач определяет группу крови и резус-фактор. Это необходимо для изъятия или подтверждения иммунной водянки и резус-конфликта.
Врач анализирует прошлые инфекционные заболевания, патологии и операции, анализ анамнеза жизни, наличие патологий связанных с гинекологией, течение и исходы прошлой беременности, акушерско-гинекологического анамнеза, проводится полная характеристика текущей беременности, какие-либо осложнения, прибавка в весе и так далее.
УЗИ плода – основной диагностический метод. Основные признаки УЗИ:
- излишек амниотической жидкости;
- нарушение нормы габаритов ребенка из-за отечности, увеличение размера живота по сравнению с размером головки;
- увеличенные габариты сердца, кардиомегалия;
- увеличенные размеры печени и селезенки;
- отведенные в разные стороны конечности с вспухшим животом «Поза Будды»;
- последствия заболевания.
После установления диагноза, чаще прогнозы врачей неутешительны. По статистике, процент оставшихся в живых детей не доходит и до 30%. Чаще ребенок погибает еще в утробе. Но все же при своевременном выявлении заболевания и оказания лечения есть шанс спасти плод. Но при этом, в дальнейшем могут быть следующие последствия:
- Сердечная недостаточность.
- Порок сердца или головного мозга.
- Патология дыхательных путей.
Пороки формируются индивидуально у каждого ребенка в связи с гендерной принадлежностью, несмотря на причины заболевания. Нынешняя медицина позволяет распознавать неиммунную водянку и оказать своевременную помощь.
У плода наблюдаются отеки головы, туловища и рук возможны проблемы с интубацией. Чтобы быть готовыми к разного рода непредвиденным ситуациям и оказать своевременную помощь, нужно приобрести трубочки разного размера. Следует купить проводник, нужный для оральной интубации.
Не менее значительный фактор – дыхательная недостаточность. Чаще всего вызывается она асцитом, гипоплазией легких, болезнью гиалиновых мембран. Сердечная недостаточность имеет большое значение. Стоит помнить, что первая помощь, которая будет оказана малышу с неимунной водянкой, будет намного эффективнее, если действия выполняются организованно и правильно и к этому будут заранее готовы.
Беременность и роды могут проходить тяжело, и есть шанс, что у ребенка иммунная и неиммунная водянка. Водянка – это своего рода отек, распространившийся по всему телу ребенка. Эта патология выявляется с помощью УЗИ.
Осложнения
Чем опасна гидроцефалия при беременности? Поскольку заболевание носит наследственный характер, высока вероятность, что данная патология будет и у плода. При своевременном выявлении отклонений от нормы и адекватном лечении, последствий можно избежать.
При приобретенной гидроцефалии вследствие инфекционных заболеваний, существует риск развития патологий у плода несовместимых с жизнью. В таких случаях рекомендовано прерывание беременности.
Гидроцефалия плода может вызвать такие осложнения, как пороки развития внутренних органов и систем, задержка роста, а также задержку физического и умственного развития после рождения.
Последствия и лечения
Терапия нацелена на понижение и нормализацию внутричерепного давления и зависит от степени выраженности «водянки мозга», обычно:
- назначают прием лекарственных препаратов, снижающих давление;
- делают пункцию — удаление лишней жидкости через роднички;
- в сложных случаях прибегают к операции.
При подозрении на гидроцефалию необходимо незамедлительно обратиться к врачу. Своевременная диагностика и лечение помогут минимизировать риск развития осложнений.
Что делает врач?
Водянка лечится несколькими видами терапии. При гидроцефалии, вызванной инфекцией или травмами головы, подбирается медикаментозное лечение. Оно основано на приёме препаратов, способствующих уменьшению выработки ликвора и выведению лишней жидкости из организма (диуретики).
В зависимости от клинической картины также могут быть назначены лекарства для улучшения кровообращения в мозге, витаминные комплексы и другие препараты, устраняющие симптомы.
Будущим мамам с диагнозом гидроцефалии рекомендуется избегать избыточного тепла (например, горячих ванн), тщательно следить за объемом потребляемой жидкости.
Лечение водянки головного мозга с помощью шунтирования необходимо осуществлять до наступления беременности.
С развитием современной медицины стало возможным лечение гидроцефалии мозга плода внутриматочно. Существует два метода:
- Когда с помощью пункции через живот матери из пространства около головного мозга плода откачивают излишнюю жидкость, оказывающую давление на мозг ребёнка. Процедура выполняется единоразово.
- В головной мозг плода вставляется шунт для отведения ликвора. Трубка остаётся в мозге ребёнка до окончания срока беременности.
Несвоевременно проведённые терапевтические мероприятия, а также игнорирование лечения вызвать серьёзные осложнения и прерывание беременности.
Профилактика
Если водянка головного мозга не носит наследственный характер, будущей маме необходимо тщательно следить за своим здоровьем, вовремя проходить обследования и сдавать все необходимые анализы. Также необходимо принимать фолиевую кислоту на ранних сроках беременности, пренатальные витаминные комплексы.
Лечение инфекционных заболеваний нужно проводить до планирования беременности.
Лечение гидроцефалии методом шунтирования проводится до зачатия. При отсутствии осложнений и нарастания симптоматики родоразрешение проводится вагинально. При наличии показаний может быть назначена замена шунта.
Источник: https://marta2.ru/gidrotsefaliya-ploda-vremya-beremennosti/
Гидроцефалия плода на УЗИ при беременности
Содержание
- 1 Причины
- 2 Симптомы
- 3 Осложнения
- 4 Профилактика
Умеренная гидроцефалия у беременных – это скопление избыточного количества ликвора (жидкости, окружающей мозг) в области черепа. Жидкость собирается около головного мозга или внутри его образований (желудочков мозга).
Такое состояние может быть первичным, это самостоятельная патология. Гидроцефлия может стать результатом
- гипертонии, инсультов, кровоизлияний в области мозговой ткани и желудочков,
- опухолевых процессов или кист мозга,
- формирования менингита или энцефалита,
- оражения шейного отдела позвоночника с нарушением кровообращения,
- атеросклеротического процесса.
Часто гидроцефалия при беременности возникает как результат травм или перенесенного сотрясении, ушиба мозга.
В результате накопления жидкости в области черепа происходит нарушение нормальной работы мозга, что приводит к уменьшению его размеров. Формируется повышение внутричерепного давления, изменяется пространство между оболочками мозга. Происходить подобное может:
- при избыточном образовании ликвора,
- нарушении его всасывания (оно замедлено),
- или при нарушении полноценной циркуляции ликвора в области желудочков мозга.
Гидроцефалия развивается у плода во время беременности в результате следующих причин:
- развития патологии мозга (головного либо спинного);
- генетических нарушений;
- поражения инфекциями;
- опухолевых образований.
Также большую роль играет наследственный фактор. Гидроцефалия, которая передалась от родителей к плоду, к сожалению, предупредить нельзя. Но благополучные роды без травм помогут избежать осложнений.
Гидроцефалия у плода может сопутствовать таким заболеваниям, как синдром Дауна, патология нервной трубки, «заячья губа», атрофия головного мозга, а также являться следствием других аномалий развития плода.
В первом триместре беременности, а именно на четвертой неделе, идёт формирование головного мозга будущего ребёнка. При поражении мозговых структур и нарушении циркуляции ликвора, объём накапливаемой жидкости может достигать 1500 мл. В тяжёлых случаях в мозге может скапливаться и до 5 литров ликвора.
Большой объем головы не дает ребёнку занять правильное положение в матке. Часто малыш располагается ножками вперёд, что ведёт к осложнениям в родах. Если окружность головы достигает слишком больших размеров и она не проникает в родовой канал, родоразрешение проводится путём кесарева сечения.
При беременности гидроцефалия может развиться и у будущей мамы. Причинами могут быть:
- травмы головы;
- поражение возбудителями инфекций (например, энцефалит);
- злоупотребление алкоголем;
- патологии головного мозга;
- опухолевые процессы, кровоизлияние в мозг;
- наследственный фактор.
Если у беременной женщины в анамнезе стоит диагноз гидроцефалии, существует высокая вероятность, что болезнь передастся от матери к плоду.
В зависимости от степени проявления симптомов, формы и тяжести заболевания, назначается лечение. Врачом оцениваются риски осложнений в родах, назначается поддерживающая терапия. Если нет показаний для прерывания беременности, вы должны находиться под строгим наблюдением специалистов до самых родов.
Гидроцефалия мозга характеризуется нарушением движения и всасывания спинномозговой жидкости, что ведёт к её чрезмерному накоплению. Такое состояние вызывает повышение показателей внутричерепного давления, что сопровождается частыми и сильными головными болями.
Основными симптомами гидроцефалии при беременности являются:
- частая рвота и тошнота,
- интенсивные и продолжительные головные боли,
- ухудшение общего самочувствия,
- сонливость,
- повышение внутричерепного и артериального давления.
Тошноту и рвоту часто можно спутать с признаками раннего токсикоза, а головные боли с изменениями гормонального фона.
Повышение внутричерепного и артериального давления также могут свидетельствовать о позднем токсикозе – преэклампсии. В любом случае потребуется лечение и, возможно, госпитализация.
Поэтому, чтобы не пропустить признаки развития заболевания, необходимо обращаться к врачу при любых изменениях состояния и ухудшении самочувствия.
Диагностика гидроцефалии
Гидроцефалия у плода развивается бессимптомно. Как правило, заболевание диагностируется во время проведения планового УЗИ в 19 недель или на более поздних сроках. При гинекологическом осмотре выявить патологию у плода очень трудно.
На основе осмотра, сбора и анализа клинических проявлений, врач-нейрохирург назначает обследование.
Чтобы диагностировать заболевание у беременной, проводятся следующие виды диагностики:
- осматривается глазное дно,
- проводится нейросонография,
- УЗИ головного мозга,
- КТ,
- МРТ,
- проводится генетическая консультация.
Развитие патологии у плода определяется с помощью ультразвукового исследования.
Проявления умеренной гидроцефалии при беременности могут длительно отсутствовать или проявляются не сильно выраженными симптомами. Однако, повышение внутричерепного давления приводит к нарушению питания мозга и его гипоксии. Это нарушает нормальные мозговые процессы и может влиять на течение беременности.
Длительное наличие гидроцефалии может:
- снижать зрение и нарушает слух,
- приводит к проблемам координации или интеллектуальным нарушениям,
- также могут развиваться проблемы с походкой, ее шаткость, что чревато при беременности травмами и падениями,
- недержанием мочи и сильными головными болями, усугубляющими состояние будущей мамы.
При беременности гидроцефалия может проявить себя такими симптомами как:
- головные боли, похожие на приступы мигрени, приводящие на высоте боли к тошноте с рвотой. Головные боли типичны для утреннего времени, с ними женщина просыпается, они утомляют и выматывают, приводят к нарушению общего состояния, недомоганиям,
- при повышении давления в полости черепа возникает раздражительность, нервозность, или апатия, вялость с сильной сонливостью,
- кожа бледнеет или имеет мраморный оттенок,
- может двоиться в глазах, формируются вестибулярные расстройства с головокружениями, проблемы дыхания и онемение в конечностях.
Зачастую при беременности подобные симптомы могут приниматься за токсикоз или гипертонию, что приводит к неправильной тактике лечения.
Диагностика умеренной гидроцефалии у беременных
Основа диагностики – осмотр невролога и выявление симптомов гидроцефалии. Необходима проверка рефлексов, состояния глазного дна и мышечного тонуса.
Также показано проведение рентгена черепа по строгим показаниям и с защитой плода свинцовым фартуком. Необходимо проведение МРТ, иногда с контрастированием сосудов.
Компьютерная томография при беременности проводится крайне редко в виду большой лучевой нагрузки и опасности для плода.
Чем опасна гидроцефалия при беременности? Поскольку заболевание носит наследственный характер, высока вероятность, что данная патология будет и у плода. При своевременном выявлении отклонений от нормы и адекватном лечении, последствий можно избежать.
При приобретенной гидроцефалии вследствие инфекционных заболеваний, существует риск развития патологий у плода несовместимых с жизнью. В таких случаях рекомендовано прерывание беременности.
Гидроцефалия плода может вызвать такие осложнения, как пороки развития внутренних органов и систем, задержка роста, а также задержку физического и умственного развития после рождения.
Обычно при беременности прогноз благоприятный. На фоне вынашивании плода состояние не приводит к ухудшению. Иногда будущие мамы, наоборот, испытывают облегчение. Прогноз для беременности благоприятный при постоянном наблюдении врача.
Профилактика
Если водянка головного мозга не носит наследственный характер, будущей маме необходимо тщательно следить за своим здоровьем, вовремя проходить обследования и сдавать все необходимые анализы. Также необходимо принимать фолиевую кислоту на ранних сроках беременности, пренатальные витаминные комплексы.
Лечение инфекционных заболеваний нужно проводить до планирования беременности.
Лечение гидроцефалии методом шунтирования проводится до зачатия. При отсутствии осложнений и нарастания симптоматики родоразрешение проводится вагинально. При наличии показаний может быть назначена замена шунта.
Основа профилактики – ведение здорового образа жизни и защита от травм, которые приводят к сотрясениям мозга. Важно также проводить профилактику инфекций, при которых могут развиваться менингиты или энцефалиты, обращать внимание на все препараты и средства, принимаемые в лечении, профилактике разного рода заболеваний.
Источник: https://alfastroy-n.ru/vodyanka-golovnogo-mozga-ploda/