Симптомы этого заболевания очень часто принимают за признаки других болезней желудочно-кишечного тракта и пытаются справиться с ними самостоятельно. Этого делать категорически нельзя, так как только вовремя предоставленная врачебная помощь может спасти жизнь пациенту. Это заболевание лечиться только в стационаре хирургического отделения.
Виды и причины
Существует несколько разновидностей КН.
1. Согласно причинам возникновения различают врожденную и приобретенную формы. Врожденная форма выявляется в младенческом возрасте и вызвана аномалиями развития тонкой или толстой кишки. Приобретенная форма становится результатом определенных процессов, которые проходят в организме человека, как правило, в более взрослом возрасте.
2. Различают также функциональную и механическую КН.
Функциональная КН — возникает как результат негативных процессов в кишечнике, после которых он полностью или частично прекращает функционировать. Причинами возникновения закупорки такого типа могут стать разнообразные факторы:
- сопутствующие заболевания ЖКТ;
- воспаления брюшной полости (а именно, такие болезни, как аппендицит, холецистит, панкреатит, перитонит);
- операции, которые проводились на брюшной полости;
- внутренние кровотечения;
- травмы живота;
- обильная тяжелая еда в большом количестве после долгого голодания;
- кишечная колика.
Все эти процессы могут привести к функциональной закупорке кишки, которая проявляется в двух формах: как спастическая и как паралитическая закупорка. Спастическая КН характеризируется спазмом определенного участка кишок.
Спазм может проявляться в тонкокишечном или в толстокишечном отделах.
На более поздних сроках заболевания, через 18-24 часа после начала спазмолитической закупорки может проявиться паралитическая форма, при которой парализуется весь кишечник.
Второй вид заболевания – механическая КН. В отличие от функциональной формы, при механической разновидности моторика кишечника продолжает активно работать, но существующая преграда мешает ему вывести каловые массы наружу. В свою очередь, механическая закупорка делиться на две формы относительно того, появились ли при закупорке нарушения кровообращения в желудочно-кишечном тракте.
А) Странгуляционная непроходимость. В этом случае наблюдаются нарушения кровообращения в желудочно-кишечном тракте. Причины такого явления следующие:
- запущенная грыжа (кишечные петли ущемляются в грыжевом отверстии);
- спайки;
- перекручивание кишечных петель вследствие жизнедеятельности кишечника;
- образование узлов в кишках.
Б) Обтурационная кишечная непроходимость, при которой нарушение кровообращения ЖКТ не наблюдается. Как правило, она возникает, когда кишки закупориваются
- инородным телом;
- комком глистов;
- опухолями (опухоль может возникнуть как в кишке, так и в других органах, например, опухоли матки, почек, поджелудочной железы могут закупоривать кишки);
- каловым камнем.
По клиническому течению различают острую и хроническую формы кишечной непроходимости. Острая форма КН проявляется резко и болезненно, с каждым часом все усугубляясь, плоть до летального исхода. Хроническая форма вызвана ростом спаек или опухолей в желудочно-кишечном тракте.
Она развивается очень медленно, время от времени напоминая о себе симптомами метеоризма, запора и поноса, чередующихся между собой.
Но рано или поздно, когда опухоль вырастает до определенного состояния, она закупоривает кишку полностью, и проблема переходит в острую фазу со всеми негативными последствиями.
- боль в животе (чаще всего он наблюдается в районе пупка);
- запор и невозможность выхода газов;
- рвота.
Через 12-18 часов к течению кишечной непроходимости могут добавиться новые симптомы:
- выраженная перистальтика;
- живот раздувается и принимает неправильную форму;
- наблюдаются кишечные шумы, урчание;
- обезвоживание;
- сухость во рту.
На третьи сутки после возникновения болезни, если не начать своевременное лечение, у больного начинается лихорадка и шоковое состояние. Исходом такого состояние может быть перитонит и смерть больного. Это является серьезным заболеванием, при котором очень важно вовремя обратиться за медицинским лечением.
Есть некоторые особенности симптомов непроходимости, которые должен знать каждый.
Рвота. Рвота при кишечной непроходимости сначала имеет цвет и запах желудочных масс, но через некоторое время она приобретает желтоватый цвет и запах кала.
Это происходит тогда, когда кишечник, не имея возможности освободиться от каловых масс естественным путем, использует для их эвакуации путь через желудок.
Как правило, это касается ситуаций, когда возникает тонкокишечная непроходимость.
Если случается толстокишечная непроходимость, то кишечник не в состоянии «вытолкать» все каловые массы вспять по длине кишок. В этом случае в животе происходит бурление, урчание, «переливание», болезненные спазмы, но не происходит облегчения в виде рвоты, хотя постоянная тошнота присутствует.
Понос. Иногда при кишечной непроходимости может проявляться кровавый понос. Он свидетельствует о внутреннем кровоизлиянии.
Диагностика
При поступлении больного с подозрением на кишечную непроходимость необходимо исключить другие болезни с похожей симптоматикой:
- язвенная болезнь;
- аппендицит;
- холецистит;
- воспаления гинекологического характера у женщин.
После этого проводиться исследование для подтверждения диагноза КН и правильного медикаментозного или хирургического лечения.
- Прежде всего, осмотр и опрос больного (при острой форме пациент может сказать точное время, когда начались болевые процессы), обязательно проводится пальпация живота. С помощью пальпации можно оценить состояние больного, выявить место закупорки и даже в некоторых случаях определить ее причину, будь то каловый камень, спайки или заворот кишок.
- Рентген с контрастным веществом (барием). Эта процедура определяет, если ли наличие непроходимости. Также с помощью рентгена можно точно узнать место ее локализации в тонком или толстом кишечнике.
- Ультразвуковое исследование ЖКТ.
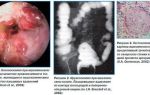
- Коллоноскопия. Эта процедура дает возможность исследовать весь кишечник, найти и осмотреть проблемную его часть.
Лечение кишечной непроходимости
- очищение верхнего отдела желудочно-кишечного тракта через специальный зонд;
- введение препаратов, стимулирующих моторику;
- введение препаратов, снимающих спазмы с ЖКТ.
Если после консервативного лечения в течении 12 часов не наблюдается улучшения состояния больного, применяют хирургическое вмешательство. В процессе операции хирурги проводят разрез брюшной полости, определяют причину проблемы и устраняют ее в зависимости от формы заболевания, например:
- удаляют часть кишки при ее некрозе;
- удаляют спайки и опухоли;
- исправляют завороты и узлы кишок;
- при перитоните проводят санацию и дренирование брюшной полости.
Послеоперационный период
В большей степени послеоперационный период при непроходимости кишечника зависит от тяжести состояния больного и проведенной операции. Как правило, в первые несколько дней пациенту назначается постельный режим.
В первое время питание может вводиться больному внутривенно. Спустя несколько дней можно принимать перетертую белковую пищу. Далее назначается диетический стол №2.
Наряду с этим проводиться медикаментозное лечение.
Назначаются антибактериальные препараты во избежание воспалительных процессов в организме. Кроме того, необходимо нормализовать водно-солевой обмен, который был нарушен во время заболевания.
Для этого назначаются специальные препараты внутривенно или подкожно.
После выписки необходимо придерживаться диеты №4, которая создана для людей с заболеваниями желудочно-кишечного тракта.
Диета
Как и при любом заболевании кишечника, при КН показано есть часто и маленькими порциями. Это снижает нагрузку с ЖКТ, дозирует выделение желудочных соков и желчных кислот, облегчает работу тонкого и толстого кишечников.
Избегайте есть слишком горячую и слишком холодную пищу. Также не ешьте грубую пищу, которая тяжело переваривается. Минимизируйте употребление соли. Пейте много воды.
В первый месяц после операции питайтесь перетертой пищей. Разрешены следующие продукты:
- крупы (манная, гречневая, рисовая, овсяная крупы);
- нежирные сорта мяса и рыбы;
- овощи после термической обработки, не вызывающие вздутие живота;
- фрукты, не вызывающие вздутие живота, перетертые, можно печеные;
- нежирный творог, ацидофилин;
- компоты и кисели из фруктов и ягод.
При кишечной непроходимости категорически запрещены продукты, способствующие метеоризму, запорам:
- жирное мясо, рыба;
- крупы, которые тяжело перевариваются (пшенная крупа, перловка);
- бобовые, грибы;
- копченые, соленые, острые, пряные продукты;
- газировки, кофе, алкоголь;
- сладости и шоколад;
- свежий хлеб и сдобная выпечка;
- белокачанная капуста;
- яблоки;
- кефир, сметана, сыр, сливки, молоко.
Осложнения
Кишечная непроходимость является очень опасным заболеванием с серьезными осложнениями, которые возникают уже на 2-3 сутки. Если вовремя не обратиться к врачу, то можно очень усугубить ситуацию вплоть до летального исхода. Через несколько суток после начала острой закупорки тонкого или толстого кишечника могут начаться такие негативные процессы, как перфорация кишки.
Перфорация кишки при КН случается тогда, когда происходит омертвение (некроз) какой-то части кишки из-за нарушения кровообращения. Так как долгое время каловые массы скапливаются, не имея выхода, и под их давлением происходит разрыв стенки омертвевшей кишки, так ее стенки теряют эластичность.
Перитонит – инфицирование брюшной полости. Как правило, возникает вследствие перфорации кишки и попадания каловых масс в брюшину. При перитоните показано срочное хирургическое вмешательство.
Профилактика
Для того, чтобы минимизировать появление кишечной непроходимости или исключить ее рецидив после операции, необходимо придерживаться следующих правил.
- Своевременно лечить заболевания желудочно-кишечного тракта, которые могут напрямую вызвать КН: паховая грыжа и пупочная грыжа, опухоли в кишечнике и других органах, близких к нему.
- При вынужденных операциях на брюшной полости отдавайте предпочтение лапароскопическим способам хирургического вмешательства, поскольку после лапароскопии образование спаечных процессов минимальное.
- Придерживайтесь дробного питания. Переедание может негативно сказаться на кишечнике после операции непроходимости, которая проводилась ранее. Исключите из рациона вредную пищу.
- Активный образ жизни очень важен для здоровья ЖКТ, поскольку держит на необходимом уровне моторику кишечника.
Источник: https://zabolevanija.net/kishechnaya-neprokhodimost-simptomy-lechenie/
Кишечная непроходимость – симптомы, лечение, диагностика
Кишечной непроходимостью называется острое состояние, при котором нарушается либо полностью прекращается прохождение пищи по кишечнику. Это одно из пяти состояний, которое входит в так называемую «острую хирургическую пятерку» наряду с ущемленной грыжей, аппендицитом, перфоративной язвой желудка и холециститом.
Опасность этого заболевания заключается в крайне тяжелом течении непроходимости и высокой вероятности летального исхода, а потому каждый человек должен знать симптомы этого недуга, чтобы своевременно обратиться к медикам за помощью и тем самым спасти свою жизнь.
В данной статье подробно расскажем о причинах непроходимости кишечника, симптомах этого опасного состояния и методах его лечения.
Причины и виды патологии
Чаще всего такой недуг поражает престарелых лиц, а также людей, перенесших операции на кишечнике и желудке. Сталкиваются с такой проблемой и вегетарианцы.
Учитывая, что непроходимость развивается в результате задержки или полного отсутствия движения пищи по пищеварительной трубке, данное заболевание разделяют на 3 вида:
А. Механическая непроходимость. При этом состоянии на пути движения пищевого комка встает какое-либо физическое препятствие. Такая непроходимость в свою очередь, делится на:
1. Обструкционную непроходимость. Развивается вследствие закупорки кишечника:
- крупными желчными камнями;
- каловыми камнями;
- инородными телами;
- сдавливающими кишечник кистами, опухолями и прочими новообразованиями;
- комками волос (у людей, имеющих привычку грызть собственные локоны).
2. Странгуляционную непроходимость. Это состояние обусловлено:
- заворотом кишечной петли вокруг самой себя;
- появлением узла из нескольких петель;
- рубцовыми тяжами или спайками, которые сдавливают кишку извне;
- ущемлением кишки в грыжевых поворотах.
3. Смешанную непроходимость. К ней относится непроходимость, которая сочетает в себе оба механизма. Это так называемая инвагинация – состояние, при котором одна часть кишки входит в другую.
Б. Динамическая непроходимость. Это состояние наблюдается в случае спазма гладкой мускулатуры или ее паралича.
В. Сосудистая кишечная непроходимость. Такой недуг появляется вследствие инфаркта кишечника.
Последствия непроходимости кишечника
При отсутствии квалифицированной помощи данное состояние может привести к ряду серьезных осложнений. В частности, из-за пережатия и нарушения притока крови высока вероятность омертвения части кишечника. В этом случае часть желудка перестает переваривать пищу и всасывать полезные вещества.
Но что еще опаснее, лишенная защитных функций слизистая кишечника становится настоящими воротами для проникновения внутрь патогенных бактерий.
В этом случае развивается тяжелая интоксикация, которая впоследствии осложняется перитонитом, сепсисом и состоянием, при котором сразу у нескольких органов развивается острая недостаточность.
Нарушение всасывания полезных веществ частью кишечника касается и воды. В этом случае стремительно развивается обезвоживание организма, особенно в сочетании с обильной рвотой.
Все эти осложнения чрезвычайно быстро приводят к смерти, а потому требуют экстренной доставки пациента в хирургическое отделение и оказания медицинской помощи.
Симптомы острого состояния
Следует сказать, что симптоматика этого острого состояния меняется буквально по часам, а потому правильнее рассматривать симптомы непроходимости кишечника, разделив их на три периода.
Первые 12 часов
Начинается это острое патологическое состояние с болей в области кишечника, причем интенсивность болевых ощущений отличается в зависимости от конкретного вида обострения. Если движению пищи по кишечнику мешает преграда в виде опухоли или желчных камней, болевые ощущения приступообразные, длятся некоторое время, поле чего исчезают.
Если же у больного развилась странгуляционная непроходимость, боли преследуют постоянно, причем их интенсивность может варьироваться от еле ощутимых, до невыносимых, которые вызывают болевой шок. Рвотные позывы на этом этапе практически не возникают.
Появляются они лишь в том случае, если непроходимость появилась в самом начале тонкого кишечника.
Промежуток с 12 до 24 часов
Максимально яркими проявления кишечной непереносимости становятся примерно через 12 часов после начала этого патологического процесса.
Боли в животе нарастают и преследуют больного постоянно, его живот вздувается и все это сопровождается постоянными позывами к рвоте.
Принимать пищу или жидкость в таком состоянии становится просто невозможно, из-за чего у больного стремительно развивается обезвоживание.
После 24 часов
В этот период организм начинает давать системный ответ на имеющееся обострение. Из-за этого у больного с кишечной непроходимостью:
- повышается температура (из-за отравления организма токсинами);
- учащается дыхание и повышается пульс;
- прекращается мочевыделение;
- появляются признаки заражения крови и перитонита.
Еще одним характерным симптомом кишечной непроходимости на данном этапе становится невозможность дефекации и сильное вздутие живота из-за невозможности выпустить газы. Особенно выражен данный симптом в случае, если непроходимость образовалась в толстом кишечнике.
В этот период состояние больного стремительно ухудшается, вплоть до критического. Температура подскакивает до максимальной отметки, нарастает тахикардия. Все это указывает на происходящее заражение крови. Если экстренно не оказать больному квалифицированную помощь, в скором времени разовьется недостаточность основных органов, приводящая к смерти.
Диагностика непроходимости кишечника
Даже ярко выраженных симптомов этого острого состояния порой не хватает для постановки точного диагноза. Чтобы окончательно утвердиться в предполагаемом диагнозе, специалистам необходимо взять анализы и провести обследование при помощи аппаратуры. Как правило, это:
- Общий анализ крови. Благодаря такому анализу врач выясняет уровень гемоглобина, уточняет численность эритроцитов (говорящих о развитии обезвоживания), а также лейкоцитов (сигнализирующих о развитии воспаления).
- Биохимический анализ крови. При развитии непроходимости в крови больного наблюдается снижение уровня хлора и калия, возрастание уровня азота, а также нарушение кислотного равновесия (сильное окисление или наоборот, ощелачивание крови).
- Рентгенография кишечника. Такая процедура проводится при первых подозрениях на развитие непроходимости кишечника. Снимок в этом случае показывает скопление газа и жидкости в петлях кишечника. Глядя на рентгенографический снимок, специалист может определить даже место затора каловых масс. Чтобы точно определить место развития непроходимости, специалист проводит рентгенографию с использованием контрастных веществ.
- КТ или УЗИ. Такие методы исследования кишечника могут быть полезны, в случае, если непроходимость была спровоцирована опухолью или попавшим в кишечник посторонним предметом.
- Колоноскопия, а также ирригоскопия. Эти диагностические процедуры позволяют получить точный диагноз, но только в случае, если закупорка произошла в толстом кишечнике.
Кроме того, отличным методом исследования при данном состоянии является лапароскопия, которая позволяет воочию увидеть место закупоривания, а в некоторых случаях и исправить ситуацию, разрезав имеющиеся спайки или развернув петлю в случае ее заворота.
Медицинские процедуры
Крайне редко, в случае неосложненного состояния, специалисты могут прибегнуть к безоперационному лечению недуга. Такой метод применяется в самом начале развития непроходимости, когда патологический процесс еще не угрожает системными нарушениями. Из консервативных подходов врачи применяют:
- откачивание скопившихся каловых масс при помощи зонда;
- проведение колоноскопии, позволяющее «пробить» препятствие каловым массам или устранить заворот кишок;
- сифонные клизмы;
- прием спазмолитиков, устраняющих кишечные спазмы.
В подавляющем большинстве случаев, людям, которые столкнулись с кишечной непроходимостью, не удается избежать оперативного вмешательства.
Обычно это связано с тем, что больной поздно обращается к врачу или же специалисты медлят с выявлением причины недуга.
Здесь играют роль так называемые «золотые шесть часов», во время которых кишечную непроходимость можно попытаться устранить безоперационными методами. Если установка диагноза прошла позже этого времени, больной оказывается на операционном столе.
В арсенале медиков имеется множество способов оперативного вмешательства, позволяющих восстановить движение пищи по кишечнику. Порой операция подразумевает удаление омертвевшей части кишки с последующим сшиванием краев кишечника.
Если же такой процедуры не требуется, операция проходит в два этапа. На первом этапе пораженную кишку выводят на переднюю стенку брюшины, устраняя причину имеющейся непроходимости.
Спустя несколько месяцев, проводят вторую часть операции, заключающуюся в сшивании концов кишки.
В случае если причиной этого острого состояния стала ущемленная грыжа, специалист проводит операцию по исправлению грыжевых ворот, а заодно, вправляет петлю кишечника. Если произошел заворот кишок, медики расправляют их и проводят оценку жизнеспособности.
При необходимости некротические части этих органов удаляются.
Когда же причина непроходимости кишечника кроется в его закупорке каловыми камнями и другими предметами, необходимо вскрытие кишки и удаление тех препятствий, которые возникли на пути переваренной пищи.
К оперативному вмешательству необходима соответствующая подготовка. С этой целью врачи внутривенно вливают больному растворы, предотвращающие обезвоживание организма. Параллельно с этим пациенту вводят препараты против воспаления, а также лекарства, стимулирующие двигательную функцию кишечника. Если же у больного начался перитонит, не обойтись без введения антибиотиков.
Заканчивая статью, скажем, что шансы на выживание пациентов с кишечной непроходимостью во многом зависят от времени, которое проходит от появления первых симптомов недуга до оказания больному адекватной врачебной помощи. Пациенты, которых прооперировали в первые 6 часов после возникновения непроходимости фактически все выздоравливают.
А из лиц, прооперированных на вторые сутки, умирает каждый четвертый больной.
Все это свидетельствует лишь об одном – почувствовав нарастание болей в животе с развитием тошноты, газообразованием и невозможностью опорожнить кишечник, не тяните время! Немедленно вызывайте «скорую помощь»! Только ваша забота о собственном здоровье и квалифицированные действия врачей помогут сохранить вашу жизнь и здоровье.Берегите себя!
Источник: https://formulazdorovya.com/1295056421358668361/kishechnaya-neprohodimost—simptomy-lechenie-diagnostika/
Лечение кишечной непроходимости: что делать и как лечить? Непроходимость кишечника симптомы и лечение у взрослых
Непроходимость кишечника – это комплекс симптомов, развивающихся на фоне полного или частичного нарушения продвижения пищи по кишечнику. Непроходимость кишечника является грозным состоянием, которое при отсутствии лечения неизбежно осложняется перитонитом, некрозом кишки и приводит к гибели пациента. Поэтому начать лечить такое заболевание нужно как можно раньше.
Причины и виды острой кишечной непроходимости
В зависимости от того, что послужило причиной ее развития, выделяют:
- Динамическую, или функциональную непроходимость. Она развивается из-за нарушения перистальтики кишечника – его спазма или паралича.
- Механическую непроходимость кишечника. Она развивается из-за закрытия просвета кишки и невозможности транзита его содержимого. Здесь различают:
- Странгуляционную непроходимость кишечника, от латинского strangulatio – удушение. Она развивается из-за сдавления кишки или ее брыжейки, в результате которого нарушается кровоснабжение кишечника. Это очень опасное состояние, поскольку может привести к некрозу кишечной стенки.
- Обтурационная непроходимость кишечника. Развивается из-за закупорки (обтурации) просвета кишки инородными телами (конкременты, паразиты), опухолью или рубцовой деформацией.
По месту развития выделяют толстокишечную и тонкокишечную непроходимость.
В онкологии непроходимость кишечника чаще всего носит обтурационный характер и развивается, как осложнение колоректального рака, когда опухоль перекрывает просвет толстой кишки, как правило, в его терминальных стадиях. Обтурация может развиться и в результате сдавления кишки опухолью другого органа, например, матки или предстательной железы.
Непроходимость тонкого кишечника возникает реже. Как правило, ее причиной является канцероматоз висцеральной брюшины. Первичные опухоли в этом отделе встречаются крайне редко.
Последствия непроходимости кишечника
Развитие непроходимости запускает каскад патологических процессов, которые действуют на организм системно.
При опухолевой обтурации начало, как правило, носит стертый характер из-за неполной окклюзии просвета кишки, но по мере роста опухоли, ситуация усугубляется.
Острая непроходимость, как правило, развивается из-за полной обтурации плотными каловыми массами на суженном опухолью участке кишки.
В первое время после развития непроходимости, отмечается усиление перистальтики кишки. Он как бы хочет преодолеть препятствие. По мере того, как скапливается кишечное содержимое, стенка кишки перерастягивается, возникают водно-электролитные и метаболические нарушения, моторная функция резко ослабевает, а затем и вовсе наступает паралич кишечника.
На втором этапе развиваются нарушения секреторно-резорбтивной деятельности кишечника и нарушения пристеночного пищеварения, блокируется ферментативная активность энтероцитов, поскольку они отторгаются, а регенеративная активность крипт сначала угнетается, а затем и вовсе прекращается.
В таких условиях активируется деятельность кишечных бактерий, и так называемого симбионтного пищеварения. Оно не физиологично и по эффективности уступает нормальному, пристеночному пищеварению. В результате происходит гниение и брожение, а также накопление большого количества продуктов неполного расщепления белков, часть из которых оказывает токсическое действие.
По мере прогрессирования процесса происходит нарушение иммунных механизмов защиты, что приводит к активному размножению анаэробных бактерий, выделяющих экзо- и эндотоксины.
Они действуют на организм системно – нарушают микроциркуляцию тканей, приводят к расстройству ЦНС, нарушают клеточный метаболизм.
Благодаря этим эффектам увеличивается проницаемость кишечной стенки для бактерий, и они могут распространяться в брюшную полость, кровоток и лимфоток, вызывая перитониты и даже сепсис.
Прогрессируют и водно-электролитные нарушения. За счет нарушения работы кишки происходит усиленная фильтрация жидкости, обратно она не всасывается и скапливается в приводящей петле кишечника. В нормальных условиях в сутки в просвет ЖКТ поступает около 10 л жидкости (с учетом пищи, питья, слюны и секретов пищеварительных желез).
Около 8-9 литров должно всасываться обратно, но этого не происходит из-за нарушения реабсорбции. Жидкость скапливается в приводящем отделе кишки, вызывая его расширение. Это, в свою очередь, приводит к рефлекторной рвоте, что еще больше усугубляет обезвоживание.
На этом фоне быстро развиваются электролитные нарушения, которые в конечном итоге приводят к почечной и сердечной недостаточности.
Запись
на консультацию
круглосуточно
+7 (495) 151-14-538 800 100 14 98
Симптомы кишечной непроходимости
- Боли. Это один из самых первых признаков непроходимости кишечника. Он отмечается абсолютно у всех больных. При опухолевой непроходимости боль возникает внезапно, без видимых причин, и может даже являться одним из первых признаков рака. Она имеет схваткообразный характер. Наибольшая болезненность приходится на момент перистальтических сокращений, после чего она немного утихает на пару минут. Постепенно интенсивность болевых ощущений усиливается и через несколько часов они уже носят нестерпимый характер. Стихают они только на 2-3 сутки, когда уже развивается паралич кишки – «шум в начале, тишина в конце», симптом «могильной тишины», когда вообще нет звуков перистальтики.
- Рвота. Если непроходимость располагается на уровне тонкой кишки или правого отдела толстого кишечника, рвота будет присутствовать на ранних стадиях, как признак рефлекторного раздражения ЖКТ. При непроходимости терминальных отделов, рвоты сначала скорее всего не будет или она будет с большими промежутками. В перерывах больные могут страдать от тошноты, икоты или отрыжки. Если непроходимость кишечника сохраняется, рвота приобретает неукротимый характер, сначала выходит застойное содержимое желудка, а потом и кишечника, вплоть до рвоты каловыми массами. Это плохой признак, поскольку он говорит о том, что рвота является симптомом токсического отека головного мозга, и устранить ее с помощью дренирования ЖКТ невозможно.
- Задержка стула. Этот симптом наблюдается при непроходимости на уровне сигмовидной и прямой кишки. При высокой непроходимости в первое время стул может сохраняться.
- Вздутие живота. Здесь выделяют 4 признака: асимметрия живота, пальпируемая выпуклость кишечника, перистальтические сокращения кишечника, которые можно видеть невооруженным глазом, тимпанический звук при перкуссии.
- Кровянистые или слизистые выделения из прямой кишки. Обычно они возникают при раке терминальных отделов кишечника и связаны с секрецией слизи опухолью, ее распадом или травмированием каловыми массами.
В процессе развертывания клинической картины непроходимости кишечника выделяют три периода:
- Ранний – до 12 часов. Основным симптомом этого периода является схваткообразные опухоли в животе. Рвота развивается редко и только при обтурации (закупорке) на уровне тонкого кишечника.
- Промежуточный период – от 12 часов до суток. В это время симптоматика продолжает нарастать и превращается в развернутую картину. Боль становится интенсивной и даже нестерпимой, без схваток, отмечается увеличение живота, рвота, возникают признаки дегидратации.
- Поздний период – более 24 часов. Состояние больного ухудшается, повышается температура, развивается системный воспалительный ответ, вплоть до перитонита и сепсиса. Нарастает отдышка и сердечная недостаточность.
Диагностика кишечной непроходимости
Заподозрить диагноз кишечная непроходимость можно на основании характерных жалоб пациента. Подтверждение производится с помощью инструметального обследования.
Наиболее простой, быстрый и доступный метод диагностики – это обзорная рентгенография органов брюшной полости. На снимках обнаруживаются характерные признаки:
- Чаша Клойбера – видны расширенные петли кишечника в виде куполов, и в них горизонтальный уровень жидкости. Эта картина напоминает перевернутую вверх дном чашу. Чаш может быть несколько, на снимке они наслаиваются друг на друга.
- Кишечные аркады – возникают из-за раздувания газами петель тонкой кишки, в нижних коленах кишки визуализируется горизонтальный уровень жидкости.
- Складки Керкинга – из-за растяжения тощей кишки на рентгенограммах она приобретает вид растянутой пружины.
- Могут также применяться рентгенологические исследования с контрастированием, например, исследование пассажа бариевой взвеси по ЖКТ, или ирригоскопия. Однако данные методы занимают много времени и затягивают принятие решения о необходимости операции.
Из других методов диагностики применяются:
- Эндоскопическое обследование, например, колоноскопия или ректороманоскопия. Такое исследование помогает определить локализацию новообразования и уровень стеноза в обтурированном сегменте кишечника. В ряде случаев через стенозированный участок удается провести зонд и дренировать приводящий отдел кишки. Колоноскопия не проводится при тяжелом состоянии пациента, наличии симптомов перитонита и угрозе перфорации опухоли.
- КТ. С помощью этого исследования удается визуализировать опухоль, ее размеры и протяженность стеноза (сужения). Кроме того, можно оценить взаимоотношение рака с окружающими тканями и определить наличие метастазов.
- УЗИ. При непроходимости визуализируется увеличение просвета кишечника, скопление в нем воздуха (газов), утолщение стенки кишки за счет воспаления. При развитии системных воспалительных процессов может обнаруживаться свободная жидкость в брюшной полости.
Лечение кишечной непроходимости и первая помощь
Если у пациента подозревают непроходимость кишечника, его немедленно госпитализируют в стационар, поскольку сроки начала лечения напрямую сказываются на прогнозе. Применяются как консервативные, так и хирургические методы.
В рамках консервативной терапии применяются следующие процедуры:
- Декомпрессия кишки. С этой целью может применяться удаление кишечного содержимого выше места обструкции с помощью зондовой аспирации или постановке клизм.
- Коррекция водно-электролитных нарушений, восполнение потери жидкости. С этой целью назначаются инфузии кристаллоидных растворов.
- Купирование боли. Назначаются спазмолитики и анальгетики, например, атропин, платифиллин и др.
- Восполнение потери белка – инфузия белковых препаратов.
- Для профилактики инфекционных осложнений назначаются антибиотики широкого спектра действия.
- Стентирование просвета кишки. С помощью эндоскопа в место непроходимости кишки вводится саморасширяющийся стент. Он раздвигает опухолевые ткани и поддерживает кишку в расправленном состоянии, обеспечивая свободный пассаж ее содержимого. Таким образом, выигрывается время на более тщательную подготовку к плановому вмешательству.
Для онкологических пациентов это особенно актуально, поскольку обширное опухолевое поражение приводит к необходимости наложения колостомы. Установка стента при опухолевой непроходимости дает время для проведения неоадъювантной или периоперационной химиотерапии. Это позволит уменьшить объем опухолевой массы и, возможно, даже провести радикальную операцию.
В других случаях это дает шанс наложить обходные анастомозы. Для пациентов в терминальной стадии колоректального рака, у которых есть высокие риски осложнения хирургического вмешательства и наркоза, стентирование является основным методом лечения непроходимости кишечника.
После проведения процедуры, пациента продолжают наблюдать и к хирургическому лечению прибегают только в случае развития жизнеугрожающих осложнений.
Во всех остальных случаях показана операция, поскольку опухоль будет продолжать расти и рано или поздно возникнет рецидив непроходимости.
При компенсированном состоянии хирургическое вмешательство может быть отложено на срок до 10 дней, при субкомпенсированном его проводят как можно раньше, после стабилизации с больного. А если есть симптомы перитонита, выполняется экстренная операция.
В любом случае, во время хирургического вмешательства по поводу непроходимости кишечника проводят вскрытие брюшной полости (лапаротомию) с ее ревизией. Определяют расположение опухоли, ее взаимоотношение с окружающими тканями, наличие видимых метастазов. Также выполняют оценку жизнеспособности кишечной стенки с целью определения объема резекции.
В идеале выполняется радикальное удаление опухоли посредством резекции пораженного отдела кишки и восстановление непрерывности кишечника посредством наложения анастомоза. К сожалению, при развитии непроходимости на фоне злокачественного процесса, такой объем операции одноэтапно произвести очень сложно и рискованно, поскольку имеются обширные опухолевые поражения.
Как правило, в таких случаях проводятся паллиативные операции:
- Наложение обходного анастомоза вокруг фрагмента кишки с опухолью. Тем самым непроходимый (обтурированный) отдел исключается из пищеварительной цепи.
- Выведение стомы – отдел кишечника, расположенный выше места непроходимости, выводится на переднюю брюшную стенку в виде отверстия. Через него кишечное содержимое будет отводиться в специальный мешок – калоприемник.
Стомирование является калечащей операцией и тяжело переносится пациентами в моральном плане. Но в этой ситуации на первое место выходит спасение жизни пациента.
По возможности, после стабилизации его состояния и устранения последствий кишечной непроходимости проводят дальнейшее лечение, например, химиотерапию, лучевую терапию, и при удовлетворительных результатах проводят реконструктивные вмешательства для восстановления целостности кишки.
Запись
на консультацию
круглосуточно
+7 (495) 151-14-538 800 100 14 98
Источник: https://www.euroonco.ru/oncology/lechenie-kishechnoj-neprohodimosti
Кишечная непроходимость
Кишечная непроходимость – нарушение пассажа содержимого по кишечнику, вызванное обтурацией его просвета, сдавлением, спазмом, расстройствами гемодинамики или иннервации. Клинически кишечная непроходимость проявляется схваткообразными болями в животе, тошнотой, рвотой, задержкой стула и отхождения газов. В диагностике кишечной непроходимости учитываются данные физикального обследования (пальпации, перкуссии, аускультации живота), пальцевого ректального исследования, обзорной рентгенографии брюшной полости, контрастной рентгенографии, колоноскопии, лапароскопии. При некоторых видах кишечной непроходимости возможна консервативная тактика; в остальных случаях проводится хирургического вмешательство, целью которого служит восстановление пассажа содержимого по кишечнику или его наружное отведение, резекция нежизнеспособного участка кишки.
Кишечная непроходимость (илеус) не является самостоятельной нозологической формой; в гастроэнтерологии и колопроктологии данное состояние развивается при самых различных заболеваниях.
Кишечная непроходимость составляет около 3,8% всех неотложных состояний в абдоминальной хирургии.
При кишечной непроходимости нарушается продвижение содержимого (химуса) – полупереваренных пищевых масс по пищеварительному тракту.
Кишечная непроходимость – это полиэтиологический синдром, который может быть обусловлен множеством причин и иметь различные формы. Своевременность и правильность диагностики кишечной непроходимости являются решающими факторами в исходе этого тяжелого состояния.
Кишечная непроходимость
Развитие различных форм кишечной непроходимости обусловлено своими причинами.
Так, спастическая непроходимость развивается в результате рефлекторного спазма кишечника, который может быть обусловлен механическим и болевыми раздражением при глистных инвазиях, инородных телах кишечника, ушибах и гематомах живота, остром панкреатите, нефролитиазе и почечной колике, желчной колике, базальной пневмонии, плеврите, гемо- и пневмотораксе, переломах ребер, остром инфаркте миокарда и др. патологических состояниях. Кроме этого, развитие динамической спастической кишечной непроходимости может быть связано с органическими и функциональными поражениями нервной системы (ЧМТ, психической травмой, спинномозговой травмой, ишемическим инсультом и др.), а также дисциркуляторными нарушениями (тромбозами и эмболиями мезентериальных сосудов, дизентерией, васкулитами), болезнью Гиршпрунга.
К паралитической кишечной непроходимости приводят парезы и параличи кишечника, которые могут развиваться вследствие перитонита, оперативных вмешательств на брюшной полости, гемоперитониума, отравлений морфином, солями тяжелых металлов, пищевых токсикоинфекций и т. д.
При различных видах механической кишечной непроходимости имеет место механические препятствия на пути продвижения пищевых масс. Обтурационная кишечная непроходимость может вызываться каловыми камнями, желчными конкрементами, безоарами, скоплением глистов; внутрипросветным раком кишечника, инородным телом; сдалением кишечника извне опухолями органов брюшной полости, малого таза, почки.
Странгуляционная кишечная непроходимость характеризуется не только сдавлением просвета кишки, но и компрессией брыжеечных сосудов, что может наблюдаться при ущемлении грыжи, завороте кишок, инвагинации, узлообразовании — перехлестывании и закручивании между собой петель кишки. Развитие данных нарушений может быть обусловлено наличием длинной брыжейки кишки, рубцовых тяжей, спаек, сращений между петлями кишечника; резким снижение массы тела, длительным голоданием с последующим перееданием; внезапным повышением внутрибрюшного давления.
Причиной сосудистой кишечной непроходимости выступает острая окклюзия мезентериальных сосудов вследствие тромбоза и эмболии брыжеечных артерий и вен. В основе развития врожденной кишечной непроходимости, как правило, лежат аномалии развития кишечной трубки (удвоение, атрезия, меккелев дивертикул и др.).
Существует несколько вариантов классификации кишечной непроходимости, учитывающих различные патогенетические, анатомические и клинические механизмы. В зависимости от всех этих факторов применяется дифференцированный подход к лечению кишечной непроходимости.
По морфофункциональным причинам выделяют:
1. динамическую кишечную непроходимость, которая, в свою очередь, может быть спастической и паралитической.
2. механическую кишечную непроходимость, включающую формы:
3. сосудистую кишечную непроходимость, обусловленную инфарктом кишечника.
По уровню расположения препятствия для пассажа пищевых масс различают высокую и низкую тонкокишечную непроходимость (60-70%), толстокишечную непроходимость (30-40%).
По степени нарушения проходимости пищеварительного тракта кишечная непроходимость может быть полной или частичной; по клиническому течению – острой, подострой и хронической.
По времени формирования нарушений проходимости кишечника дифференцируют врожденную кишечную непроходимость, связанную с эмбриональными пороками развития кишечника, а также приобретенную (вторичную) непроходимость, обусловленную другими причинами.
В развитии острой кишечной непроходимости выделяют несколько фаз (стадий). В так называемой фазе «илеусного крика», которая продолжается от 2-х до 12-14 часов, превалируют боль и местная абдоминальная симптоматика.
Сменяющая первую фазу стадия интоксикации длится от 12-ти до 36 часов и характеризуется «мнимым благополучием» — уменьшением интенсивности схваткообразных болей, ослаблением кишечной перистальтики. Одновременно с этим отмечается неотхождение газов, задержка стула, вздутие и асимметрия живота.
В поздней, терминальной стадии кишечной непроходимости, наступающей спустя 36 часов от начала заболевания, развиваются резкие нарушения гемодинамики и перитонит.
Независимо от типа и уровня кишечной непроходимости имеет место выраженный болевой синдром, рвота, задержка стула и неотхождение газов.
Абдоминальные боли носят схваткообразный нестерпимый характер. Во время схватки, которая совпадает с перистальтической волной, лицо пациента искажается от боли, он стонет, принимает различные вынужденные положения (на корточках, коленно-локтевое).
На высоте болевого приступа появляются симптомы шока: бледность кожи, холодный пот, гипотония, тахикардия. Стихание болей может являться очень коварным признаком, свидетельствующим о некрозе кишечника и гибели нервных окончаний.
После мнимого затишья, на вторые сутки от начала развития кишечной непроходимости, неизбежно возникает перитонит.
Другим, характерным для кишечной непроходимости признаком, служит рвота. Особенно обильная и многократная рвота, не приносящая облегчения, развивается при тонкокишечной непроходимости.
Вначале рвотные массы содержат остатки пища, затем желчь, в позднем периоде — кишечное содержимое (каловая рвота) с гнилостным запахом.
При низкой кишечной непроходимости рвота, как правило, повторяется 1-2 раза.
Типичным симптомом низкой кишечной непроходимости является задержка стула и отхождения газов. Пальцевое ректальное исследование обнаруживает отсутствие кала в прямой кишке, растянутость ампулы, зияние сфинктера. При высокой непроходимости тонкой кишки задержки стула может не быть; опорожнение низлежащих отделов кишечника происходит самостоятельно или после клизмы.
При кишечной непроходимости обращает внимание вздутие и асимметричность живота, видимая на глаз перистальтика.
При перкуссии живота у пациентов с кишечной непроходимостью определяется тимпанит с металлическим оттенком (симптом Кивуля) и притупление перкуторного звука.
Аускультативно в ранней фазе выявляются усиленная кишечная перистальтика, «шум плеска»; в поздней фазе – ослабление перистальтики, шум падающей капли.
При кишечной непроходимости пальпируется растянутая кишечная петля (симптом Валя); в поздние сроки – ригидность передней брюшной стенки.
Важное диагностическое значение имеет проведение ректального и влагалищного исследования, с помощью которых можно выявить обтурацию прямой кишки, опухоли малого таза. Объективность наличия кишечной непроходимости подтверждается при проведении инструментальных исследований.
При обзорной рентгенографии брюшной полости определяются характерные кишечные арки (раздутая газом кишка с уровнями жидкости), чаши Клойбера (куполообразные просветления над горизонтальным уровнем жидкости), симптом перистости (наличие поперечной исчерченности кишки).
Рентгеноконтрастное исследование ЖКТ применяется в затруднительных диагностических случаях. В зависимости от уровня кишечной непроходимости может использоваться рентгенография пассажа бария по кишечнику или ирригоскопия.
Колоноскопия позволяет осмотреть дистальные отделы толстого кишечника, выявить причину обтурации кишки и в ряде случаев — разрешить явления острой кишечной непроходимости.
Проведение УЗИ брюшной полости при кишечной непроходимости затруднено из-за выраженной пневматизации кишечника, однако исследование в ряде случаев помогает обнаружить опухоли или воспалительные инфильтраты.
В ходе диагностики острую кишечную непроходимость следует дифференцировать от острого аппендицита, прободной язвы желудка и 12-перстной кишки, острого панкреатита и холецистита, почечной колики, внематочной беременности.
При подозрении на кишечную непроходимость производится экстренная госпитализация пациента в хирургический стационар. До осмотра врача категорически воспрещается ставить клизмы, вводить обезболивающие, принимать слабительные препараты, выполнять промывание желудка.
При отсутствии перитонита в условиях стационара производят декомпрессию ЖКТ путем аспирации желудочно-кишечного содержимого через тонкий назогастральный зонд и постановки сифонной клизмы.
При схваткообразных болях и выраженной перистальтике вводятся спазмолитические средства (атропин, платифиллин, дротаверин), при парезе кишечника – стимулирующие моторику кишечника препараты (неостигмин); выполняется новокаиновая паранефральная блокада.
С целью коррекции водно-электролитного баланса назначается внутривенное введение солевых растворов.
Если в результате предпринимаемых мер кишечная непроходимость не разрешается, следует думать о механическом илеусе, требующем срочного хирургического вмешательства. Операция при кишечной непроходимости направлена на устранение механической обструкции, резекцию нежизнеспособного участка кишки, предотвращение повторного нарушения проходимости.
При непроходимости тонкой кишки может выполняться резекция тонкой кишки с наложением энтероэнтероанастомоза или энтероколоанастомоза; деинвагинация, раскручивание заворота петель кишечника, рассечение спаек и т. д.
При кишечной непроходимости, обусловленной опухолью толстой кишки, производится гемиколонэктомия и наложение временной колостомы.
При неоперабельных опухолях толстого кишечника накладывается обходной анастомоз; при развитии перитонита выполняется трансверзостомия.
В послеоперационном периоде проводится возмещение ОЦК, дезинтоксикационная, антибактериальная терапия, коррекция белкового и электролитного баланса, стимуляция моторики кишечника.
Прогноз при кишечной непроходимости зависит от срока начала и полноты объема проводимого лечения. Неблагоприятный исход наступает при поздно распознанной кишечной непроходимости, у ослабленных и пожилых пациентов, при неоперабельных опухолях. При выраженном спаечном процессе в брюшной полости возможны рецидивы кишечной непроходимости.
Профилактика развития кишечной непроходимости включает своевременный скрининг и удаление опухолей кишечника, предупреждение спаечной болезни, устранение глистной инвазии, правильное питание, избегание травм и т. д. При подозрении на кишечную непроходимость необходимо незамедлительное обращение к врачу.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/ileus