Боли в шее встречается практически у каждого человека хотя бы раз в жизни. Причины возникновения дискомфортных ощущений весьма многообразны – от мышечного спазма до патологических изменений в позвоночном столбе.
Для выяснения, почему не поворачивается шея, необходимо обратиться к высококвалифицированному специалисту (неврологу), который определит необходимый уровень вмешательства и даст рекомендации о том, как лечить заболевание, с учетом общего состояния организма и возможных противопоказаний.
Факторы развития заболевания
Ограничения подвижности в верхнем отделе позвоночника могут быть вызваны несколькими факторами, к которым относятся:
- если пациенту затруднительны повороты головой в сторону, возможно, что причиной этого является неправильное положение позвоночного столба во сне;
- в том случае, когда болевой симптом при повороте шеи не проходит в течение длительного времени, возможно, что он вызван обострением остеохондроза;
- кроме того, причиной может быть остеоартроз;
- грыжи и опухолевидные образования в верхнем отделе позвоночного столба;
- воспаление или защемление нервных окончаний;
- инфекционные и паразитарные поражения мышечной ткани;
- больно в области шеи может быть из-за переохлаждения и травм позвоночника;
- нередко негативная симптоматика вызвана искривлениями осанки.
Еще более опасной причиной развития болезни может являться воспалительный процесс в оболочке головного мозга, классифицируемый как менингит.
При этом отмечается невозможность повернуть голову ни вправо, ни влево, а наклон подбородка к груди провоцирует сильнейший болевой приступ.
Кроме того, достаточно часто подобная симптоматика сопровождается рвотой и гипертермией. Такое состояние требует экстренных медицинских мероприятий.
У детей нередко причиной болевого симптома может являться лимфаденит шейных узлов, развивающийся как осложнение после перенесенных инфекционных заболеваний дыхательных путей. При этом возможно резкое повышение температуры тела (до 39 градусов), что требует незамедлительного оказания помощи.
Причин появления болевого симптома у детей достаточно много. Одной из них является лимфаденит (воспаление лимфатических узлов), развивающийся в результате атаки патогенных микроорганизмов
При первых признаках заболевания необходимо обратиться к врачу, который уточнит причину, почему возникли дискомфортные ощущения, и назначит соответствующее обследование.
Симптоматика
Характерная симптоматика заболевания проявляется следующим образом:
- болит шея;
- отмечаются длительные мышечные спазмы, которые вызваны рефлекторной реакцией на патологические процессы в межпозвоночных дисках;
- присутствует симптом позвоночной артерии;
- отмечаются частые приступы головных болей в затылочной части и головокружения;
- возможно снижение слуха, беспокойный сон;
- сдавливание вертебральной артерии способно спровоцировать неприятные ощущения в сердце, при отсутствии кардиологических патологий.
Особую тревогу вызывает негативная симптоматика у детей.
Если ребенка беспокоят болевые ощущения, важно незамедлительно обратиться за медицинской помощью, чтобы исключить серьезные заболевания (поражение спинномозговых оболочек, механическое травмирование, злокачественные новообразования и т. д.). Болевой симптом у детей может быть вызван спастической кривошеей, что требует обязательной консультации детского ортопеда.
Одним из характерных симптомов является болевой синдром, однако он не всегда возникает в результате развития шейного остеохондроза. Для того чтобы предупредить более опасные и тяжелые последствия, необходимо обязательное проведение диагностики. В зависимости от факторов развития болевого приступа у взрослых и детей назначается симптоматическая и общая терапия.
Для уточнения причин возникновения болевого симптома проводится ультразвуковое исследование шейного отдела
Схема лечения
Традиционные терапевтические мероприятия при появлении болей шейного отдела состоят из нескольких этапов:
Медикаментозные препараты
Перед тем, как приступить к лечению лекарственными средствами, следует проконсультироваться с врачом, так как некоторые из них обладают рядом противопоказаний и побочных проявлений.
Наиболее часто используются:
Похожая статья:Симптомы и лечение шейной невралгии
- для купирования болей рекомендуется прием нестероидных противовоспалительных препаратов (Индометацина, Ортофена, Диклогена, Димесида и т. д.). Эти лекарственные средства противопоказаны при заболеваниях ЖКТ из-за возможности спровоцировать кровотечение;
- для снижения тонуса мышц пациенту назначается прием миорелаксантов (Мидокалма, Мелликтина и др.);
- рекомендуется прием анальгетиков (Пенталгина, Нурофена и т. д.);
- при явно выраженной сосудистой недостаточности головного мозга назначается прием Трентала (Пентоксифиллина);
- в качестве наружного лечения используются мази, гели и кремы (Фастум-гель, Меновазин, Финалгон и т. д.).
Процедуры следующего этапа можно делать, когда будет купирована острая стадия заболевания. При выраженных нарушениях двигательной активности в результате гипертонуса, а также при неэффективности медикаментозной терапии рекомендуется проведение нейрохирургической операции.
Массаж
Проводить процедуру должен специалист. Ни в коем случае нельзя самостоятельно вправлять позвонки, так как если на самом деле причиной тугошеи является смещение позвоночных дисков, все необходимые мероприятия должен проводить мануальный терапевт или остеопат.
Нельзя прибегать к массажным процедурам в острой фазе заболевания и при межпозвоночных грыжах, так как это может плохо отразиться на общем состоянии пациента, усугубив негативные проявления.
Лечебный массаж шейного отдела выполняется специалистом только после купирования болевого синдрома
При выполнении массирования исключено применение жесткой методики в виде нажимов, сильных сдавливаний, растираний и разминаний. Движения должны быть плавными и мягкими, избегая воздействия непосредственно на позвоночный столб, массируя только область вдоль него.
ЛФК
Положительные результаты отмечаются при магнитотерапии (сначала на одной стороне, а при необходимости и на другой) и дозированной физической нагрузке, основой которой является улучшение кровообращения, снятие болевого синдрома, увеличение двигательной амплитуды и восстановление иннервации защемленного нерва.
Алгоритм упражнений для шейного отдела, который хорошо снимает мышечное напряжение
ЛФК выполняется только в восстановительном периоде, под контролем опытного инструктора, который подбирает физкультурный комплекс, в зависимости от индивидуальных особенностей пациента и длительности восстановительного периода.
Народная медицина
Несмотря на то, что традиционная медицина скептически относится к способам народного лечения, пациенты достаточно часто используют именно народные рецепты.
Использование компрессов с голубой глиной на область шеи – лучший способ снятия болевого симптома без использования медикаментозных средств
В качестве эффективного лечебного средства в том случае, когда шею продуло, используется компресс с медом, который накладывается на шею и оставляется на 15 минут, после чего остатки медовой массы смываются теплой водой.
Можно использовать в качестве компресса тесто из аптечной голубой глины, которое прикладывается на болезненную область перед сном. Утром компресс удаляется, а шея укутывается теплым шарфом или платком.
Кроме того, положительные результаты показывает гирудотерапия. Однако, несмотря на эффективность народного лечения, необходимо предварительно проконсультироваться с врачом, так как эти способы лечения могут использоваться только в качестве вспомогательных.
Заключение
Важно помнить, что самолечение способно привести к непредсказуемым, а иногда к неисправимым последствиям, особенно при заболеваниях позвоночного столба. При любых негативных проявлениях, сопровождающихся беспокоящей болью в области шеи, головы и позвоночника, требуется обязательная консультация невропатолога, для исключения серьезных осложнений.
Как правило, патологические проявления подобного характера носят прогрессирующее течение и при отсутствии своевременной диагностики и лечения возможны необратимые процессы, которые можно было остановить на ранней стадии развития болезни, избежав инвалидизации пациента.
Источник: https://surgicalclinic.ru/lechenie/chto-delat-ne-povorachivaetsya-sheya
Шея не поворачивается — болит: как лечить, в одну сторону, что делать
Физиологические причины не вызывают такие симптомы, поэтому ищут болезнь. Она бывает вызвана поражениями мягких и твердых тканей, невралгией.
Загрузка …
Используй поиск
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Выделяют состояния, заболевания, вызывающие его:
- Невралгия. При неловких движениях, неадекватной физической нагрузке, других действиях происходит защемление нервной ткани. Болевой импульс передается в ЦНС, из-за чего возникают дискомфортные ощущения.
- Поражение, сдавление сосудов. Кровоток нарушается из-за ишемии, атеросклероза, сахарного диабета, очаговых кровоизлияний. Если меньшее количество крови и кислорода поступает в головной мозг, возникает болевой синдром, сопровождающийся головокружением, тошнотой.
- Травмы. Механические повреждения происходят в мышцах, сухожилиях, связках по причине растяжений, разрывов. Если поражению подвергнуты кости, ищут трещины, переломы. Травмы могут происходить в шее, плечах, ключицах, позвоночнике.
- Воспаление суставов. Артрит, артроз приводят к истощению суставной полости, уменьшению синовиальной жидкости. Когда кости трутся друг о друга, возникает острая боль.
- Подагра. Метаболическое нарушение, вызывающее деформацию суставов. В них накапливаются соли мочевой кислоты, трансформирующиеся в кристаллы. Это приводит к обезвоживанию. Трудно совершать наклоны, повороты, поднятия рук.
- Прострел. Когда человек продолжительно находится на сквозняке, воспаляются мышечные ткани. Болезненный эффект становится настолько сильным, что обездвиживает пациента.
Диагноз определяют на основании общего анализа крови. При поражениях кровеносной и сосудистой системы изменяется количество тромбоцитов, эритроцитов, факторов свертываемости.
Если предполагают повреждение, делают рентгенографию, МРТ. Предпочтительнее второй метод, на послойных снимках видны малейшие участки деформации.
↑ https://gidpain.ru/bolit/sheya-povorachivaetsya-lechit.html
Что делать в домашних условиях
Если больной не хочет или не может обращаться в клинику, лечение проводят в домашних условиях.
Используют следующие методы:
- Употребление лекарственных средств. Местно наносят обезболивающие, разогревающие мази. Например, препарат Вольтарен, Фастум-гель. Внутрь употребляют системные анальгетики. В тяжелых случаях делают инъекции.
- Адекватная физическая нагрузка. Помогут упражнения ЛФК, йога, плавание. Происходит стимуляция опорно-двигательного аппарата, улучшается тонус мышц. Усиливается кровообращение, снижается гипоксия ЦНС.
- Физиопроцедуры. Если у больного наблюдается хронический дискомфорт, приобретают аппараты, применяемые дома. Например, прибор для инфракрасного излучения. Он прогревает область поражения, стимулирует ток крови.
- Массаж. Не рекомендуется делать его самому (самомассаж), обращаются к врачу.
- Народные методы лечения. Используют компрессы на основе этилового спирта, растительных отваров. Они разогревают, устраняют воспаление, отек, болезненность.
Если симптоматика не проходит в течение 1 недели, дискомфорт усиливается, записываются к врачу для восстановления организма. Возможно появление болезни, которую нужно устранить на ранних этапах.
↑
Компресс с уриной от боли
Уринотерапия – один из методов терапии, устраняющий болевой синдром. Небольшой участок марли смачивают в моче, прикладывают к пораженной области.
В ней содержатся витамины, микроэлементы, минералы, соли, другие полезные вещества, благоприятно влияющие на очаг поражения во время воспалительного процесса. Метод используют с лечебными предписаниями от терапевта.
↑
О чем говорит тупая и режущая боль в шее
Болит шея – распространенный симптом у людей, страдающих заболеваниями опорно-двигательного аппарата. Для диагностики обращаются к терапевту, направляющему человека к узким специалистам после лабораторно-инструментальных тестов. Лечение зависит от диагноза, самочувствия и возраста пострадавшего.
Чтобы устранить недостатки, выполняют следующие методы:
- делают упражнения каждый день с помощью ЛФК, йоги, пилатеса;
- занимаются плаванием;
- покупают ортопедическую подушку и матрас, повторяющие физиологические изгибы тела.
- Воспалительная патология суставов. Артрит, артроз – дисфункции, формирующиеся после 45 лет. Постепенно суставная полость уменьшается, снижается количество синовиальной жидкости, на костях образуются наросты. Они сдавливают нервные окончания. Кровь хуже циркулирует в очаге поражения, что приводит к деформации, атрофии.
- Прострел. Так называется состояние, при котором образуется мышечная боль при продолжительном нахождении на сквозняке.
- Мышечные спазмы. У детей появляются по причине чрезмерного повышения температуры свыше 38,5 градусов. Это приводит к судорогам. У взрослых признаки формируются при физическом перенапряжении.
- Инфекционно-воспалительные патологии. Рядом с нижней челюстью располагаются лимфоузлы. Когда через них проходят инфекционные агенты, активизируется иммунная система. Лимфоузлы увеличиваются в размерах, неприятное ощущение отдает в переднюю часть шеи. Они уменьшаются после антибиотикотерапии.
- Искривление позвоночника. Развивается из-за постоянно неправильного положения тела в пространстве, врожденных дефектов, ношения неудобного рюкзака или сумки. Появляется асимметрия, вызывающая невралгию. В осложненных случаях формируется сколиоз.
- Остеохондроз. Это истончение межпозвоночных дисков, приводящее к невралгии. Отдача происходит в руки, плечи. Чем меньше становится диск, тем выше риск обездвиживания, онемения, неврологических реакций.
- Грыжа. Трещины, повреждение межпозвоночных дисков вызывают острую болезненность. Тяжело вставать, садиться, передвигаться. Люди склонны к серьезным деформациям позвонков, приводящим к нарушению двигательной активности.
- Травмы. В мягких тканях (мышцы, связки, сухожилия) образуются разрывы, растяжения. Кости подвержены переломам, трещинам. Появляются при случайных падениях, ударах, ушибах.
- Сосудистые нарушения. Часто патология развивается в венах по причине тромбофлебита. Если у пациента нарушение свертывающей системы, возможен тромбоз. В результате закупорки мелких капилляров формируется онемение.
Это часть причин, вызывающих негативный признак. Даже если человек не уверен в природе воспалительного процесса, рекомендуется обратиться к врачу. Диагностикой занимается терапевт, ортопед, невролог, кардиолог, флеболог, хирург.
Терапию может проводить сразу несколько врачей. Например, при наличии остеохондроза обращаются к ортопеду. Если состояние усугубляется, оперативное вмешательство проводит хирург.
↑
Когда нужно срочно обращаться к врачу
С некоторыми состояниями пациент может справиться дома. Для этого понадобятся лекарства, физиопроцедуры, народные методы. При серьезных случаях сразу обращаются к врачу, стоят у него на учете.
Существует набор симптомов, при которых обязательно посещение терапевта или травматолога, чтобы исключить риск осложнений:
- температура выше критических пределов, которая не опускается после употребления жаропонижающего, длится более 4 дней;
- механические травмы, повреждения (от небольших растяжений, заканчивая переломами);
- сильная ответная реакция, с которой не справляется обезболивающее местного или системного действия;
- отсутствие возможности совершить движения, даже самые простые;
- скованность суставов;
- периодически появляющийся дискомфорт, не проходящий самостоятельно;
- наружное или внутреннее кровотечение;
- резкое ухудшение самочувствия, потеря сознания;
- продолжительное отсутствие эффективности применяемой терапии;
- появление негативных влияний от лекарств, которые прописывает специалист;
- ухудшение зрения, вызванное нарушениями в позвоночнике;
- онемение конечностей;
- нарушение двигательной активности.
Когда пациент придет к терапевту, он проведет общий осмотр. Если нужно, советуют лабораторно-инструментальные методы обследования. Лучше своевременно обнаружить отклонения, чем дождаться последствий развивающихся отклонений. Если их устранить на ранней стадии, возможно исключение рецидива.
↑
Топ лекарств для устранения боли, обезболивающие
Выделяют основные формы анальгетических или иных препаратов, устраняющих неприятное чувство в шее. Их употребляют по рекомендации врача.
Для некоторых из них нужен рецепт, без которого в аптеке препарат не продадут:
- Кеторолак. Это сильный анальгетик, его действие намного выше нестероидных противовоспалительных веществ. Пьют капсулы, вкалывают растворы. Действие происходит за счет блокировки передачи нервного импульса в центр головного мозга. Вызывает много негативных реакций, усиливающихся при продолжительном употреблении.
- Нимесулид, Найз. Анальгетики, по силе уступающие Кеторолу, Кеторолаку. Они имеют меньшее количество побочных влияний, устраняют дефекты на продолжительное время. Применяются в форме капсул, инъекций, порошков.
- Лорноксикам. По действию сравним с Нимесулидом. Это неселективный ингибитор циклооксигеназы, устраняющий болевой синдром. Сильно влияет на ЖКТ, вызывая диспепсию, рвоту, язвенные образования и другие симптомы. Пьют таблетки, делают инъекции. Вторая форма предпочтительнее при заболеваниях ЖКТ или в случае сильной болезненности.
- Диклофенак. Это нестероидное противовоспалительное средство, не влияющее токсично на организм. Инъекции применяют редко, в основном рекомендуют пероральное употребление. Подкожное введение запрещено, только внутримышечное. Диклофенак выпускают в мазях, наносимых местно. Это снижает количество побочных реакций.
- Баралгин. Это анальгетик, расслабляющий мышечные ткани. Эффективен при остеохондрозе, перенапряжении. Чаще употребляют в форме таблеток. Инъекции показаны при поражениях крайней степени, когда пероральные формы не действуют.
- Спазмалгон. Спазмолитик, в форме таблеток. Обладает менее выраженным эффектом, чем НПВС, ингибиторы циклооксигеназы. Зато и меньшим числом побочных эффектов.
- Аспирин. Болеутоляющее на основе ацетилсалициловой кислоты. Негативно влияет на слизистую оболочку ЖКТ, вызывая поражение. Помогает при головной и шейной патологии, снижает температуру. Чтобы исключить риск воспаления пищеварительного тракта, Аспирин запивают молоком. Это предотвращает язвенные образования.
- Анальгин. Пероральные капсулы, содержащие метамизол натрия. Это НПВС, дополнительно снижающее температуру тела, устраняющее спазмы. Имеет низкую цену, небольшое число побочных эффектов.
- Нурофен. Анальгетическое, противовоспалительное, жаропонижающее средство. Применяется при отклонениях, вызванных воспалительным процессом ЛОР-органов, суставов. Если дискомфорт сильный, лекарство не поможет.
- Новиган. Анальгетик на основе фенпивериния бромида, ибупрофена. Устраняет повышенное напряжение мышечной ткани, воспаление. Рекомендуют при болевом синдроме, вызванном напряжением. Кратковременно устраняет негативные ощущения при заболеваниях суставов, нервов.
Часто развивается аллергическая реакция в виде сыпи, зуда, жжения, покраснения. При длительном применении они приводят к атрофии, некрозу кожи.
↑
Как лечится хроническая боль
Обезболивающие препараты на время снимают симптомы.
Проводят комплексное лечение, состоящее из консервативных методов:
- Физические упражнения. Используют ЛФК, йогу, пилатес, плавание. Запрещен тяжелый спорт, он приведет к чрезмерной нагрузке, недопустимой для больного. При разумной активности усиливается тонус, стимулируется кровообращение.
- Физиопроцедуры. Советуют электрофорез, магнитотерапию, инфракрасное излучение. Методы расслабляют отделы, находящиеся в спазме. Улучшают местный кровоток в очаге использования прибора. Если через кровь поступает большой объем питательных компонентов, усиливается метаболизм и регенерация травмированных клеток.
- Массаж. Процедуру выполняет клиницист, прошедший специализированные курсы. Массаж делают 1 раз в 6 месяцев, если наблюдается хроническая патология. При наличии обострений обращаются к остеопату.
Реже требуется хирургическое вмешательство. Оно показано в ситуациях, когда консервативные способы не помогают, болезнь прогрессирует.
После операции повторно возникает дискомфорт, но по причине заживления швов.
↑
Сколько заживают различные травмы
Заживление зависит от возраста. Для молодых людей требуется короткое время. Если человек пожилой, может пройти много месяцев, прежде чем воспалительные процессы стихнут.
Выделяют другие факторы, влияющие на заживление после травмы:
- функция иммунной системы;
- наличие дополнительных заболеваний, замедляющих процесс (сахарный диабет, атеросклероз);
- употребление разных лекарств;
- степень поражения участков тела (маленькие травмы заживают быстро, обширные – до нескольких месяцев).
↑
Профилактические меры для того, чтобы не было боли
Люди задумываются, что сделать, чтобы не возникало дискомфорта в опорно-двигательном аппарате.
Рекомендуется придерживаться следующих рекомендаций, разработанных клиницистами, тренерами:
- несколько раз в неделю заниматься физическими упражнениями, направленными на тонизирование и расслабление мышц;
- употреблять поливитаминные комплексы, правильно питаться, чтобы элементы поступали внутрь организма;
- гулять под открытыми солнечными лучами, это приводит к выработке витамина D кожными покровами(он укрепляет мышцы, кости, зубы);
- заниматься плаванием для общего укрепления;
- ежегодно проходить профилактический осмотр в поликлинике или больнице, сдавать лабораторно-инструментальные исследования для своевременного обнаружения болезни, отклонения функции внутренних органов на ранней стадии;
- использовать лекарства по назначению, избегать самолечения;
- придерживаться рекомендаций по лечению, все способы используют в строгой дозировке, указанным курсом;
- каждые 6 месяцев проходить курс массажа;
- если определена хроническая дисфункция, каждые 6 месяцев проходят курс физиопроцедур;
- посещать санатории с проведением процедур оздоровления (грязевые ванны, парафинотерапия);
- проходить лечебный курс в соляной пещере, там содержится много минералов, которые проникают в организм через дыхательную систему, кожу.
Профилактика не сможет полностью устранить риск развития болезни, но значительно снизит его.
↑
Список диагностических мероприятий при боли
Когда человек приходит на прием, проводят общий осмотр. Дополнительно собирают список жалоб со слов, чтобы предположить наличие болезни.
Для определения диагноза назначают следующие диагностические тесты:
- Общеклинический анализ крови. В биологической жидкости обнаруживают концентрацию эритроцитов, лейкоцитов, тромбоцитов, факторов свертываемости. По анализу невозможно поставить диагноз. Зато можно предположить отклонение функции внутренних органов по изменению состава крови.
- Коагулограмма. Применяется для людей, входящих в группу риска по развитию отклонений сердечно-сосудистой системы. Измеряют количество тромбоцитов, факторов свертываемости. Диагностируют склонность к тромбозу, тромбофлебиту.
- Ангиография. В кровь вводится контраст, проверяя эндотелий через рентген-аппарат. На снимках видны участки воспаления, кровоизлияния. Выявляют сужение просвета, мешающее нормальному кровообращению. Например, при ишемической болезни.
- Рентгенография. На снимках определяют участки повреждений костей. Ищут мелкие трещины, переломы. Определяют участки остеохондроза, межпозвоночной грыжи.
- МРТ. Исследование применяют, когда предыдущие тесты не дали результатов. На экране появляется послойное изображение органов. Выявляют деформации костей, сухожилий, суставов, связок, мышц, нервов. Диагностируют даже незначительные отклонения, нераспознаваемые другими аппаратами.
Без исследований диагноз выявить невозможно. Только после их проведения применяют правильные способы. В процессе прохождения терапии и после ее завершения повторно проводят исследования, выявляя улучшения.
Если их не будет, повторно записываются на прием, меняя вид терапии. В редких случаях назначают операцию для восстановления функциональности, улучшения самочувствия.
Источник: https://GidPain.ru/bolit/sheya-povorachivaetsya-lechit.html
Болит шея при повороте головы: что делать, когда больно поворачивать шею вправо и влево, причины и лечение
Чаще болевые ощущения появляются после сна или воздействия неблагоприятного фактора, усиливаются при движении. Только с помощью тщательного обследования можно узнать их происхождение и начать лечение.
Причины и характер боли
Боль непосредственно в шее называется цервикалгией. Она может локализироваться с правой или с левой стороны, в области затылка, быть острой или тянущей. Иногда болевые ощущения отдают в голову или грудную клетку. Они бывают настолько сильными, что заставляют принимать вынужденное положение тела. Продолжительность обострения достигает 1-2 недели, иногда 2-3 месяцев.
Спровоцировать появление болей в шее могут наклоны головы или повороты в сторону, малоподвижный образ жизни, переохлаждение, перенапряжение мышц вследствие чрезмерных физических нагрузок. Как правило, болевым ощущениям предшествуют другие симптомы, например, хруст в шее.
Мышечное напряжение
Это распространенная причина того, что шея болит и не поворачивается. Часто возникает у спортсменов, работников тяжелого физического труда. Шея может затекать из-за длительного нахождения в одной позе, поэтому такая проблема распространена и у водителей, офисных сотрудников.
Болезни мышц
Наиболее частой причиной болей в шее при повороте является воспаление мышцы (миозит). Оно может возникнуть в результате неудобной позы во время сна, после перенапряжения или переохлаждения, в основном из-за сквозняка. Без лечения на спазмированных участках возникают шишки – болезненные уплотнения.
Резкая боль в шее может появиться при мышечном спазме, который возникает после травм или резкого движения головой.
Заболевания позвоночника
Частой причиной того, что больно поворачивать голову, является остеохондроз шейного отдела.
Он может приводить к смещению суставов и ущемлению нервных корешков и, соответственно, еще более сильным болевым ощущениям. Последствием невылеченного остеохондроза является остеоартроз.
Заболевание сопровождается износом и разрушением хрящевой ткани. По мере дистрофических процессов возникает сильная боль.
Другие распространенные причины болезненности при вращениях шеей:
Болезни позвоночника могут приводить к стенозу спинномозгового канала и цервикальной миелопатии. В некоторых случаях повреждение спинного мозга не проявляется болезненностью, вызывает онемение конечностей и функциональные расстройства внутренних органов.
Болезни позвоночника чаще сопровождаются болезненностью в задней части шеи.
Изменения в грудном отделе также проявляются болью, которая чаще всего отдает в правую сторону. Она имеет ноющий характер, появляется при физических нагрузках.
Иммунные нарушения
Изменения костной ткани могут быть вызваны иммунными заболеваниями:
- болезнь Бехтерева;
- ревматические изменения (артрит, полимиалгия);
- псориатический артрит.
Инфекционные заболевания позвонков
Если больно повертывать шею влево или направо, то стоит исключить инфекционные болезни костной системы, например, туберкулез или остеомиелит.
Заболевания внутренних органов
Болезненность в шее может возникнуть из-за болезней головного мозга, щитовидной железы, сердечно-сосудистой системы, легких и пищеварительного тракта. Это случается при менингите, тиреоидине.
Если болезненность локализуется в передней части, то существует вероятность сердечно-сосудистых заболеваний, например, инфаркта или стенокардии.
Травмы
Растяжения мышц или связок, подвывихи, трещины и переломы могут привести к болевым ощущениям. Причем вызывать боль могут и старые травмы.
Опухоли
Причиной боли могут быть опухоли позвоночника или области спинного мозга. Чаще они являются метастатическими.
При онкологии болевые ощущения носят нерегулярный характер.
Оперативное вмешательство
Неудачно проведенная операция может вызвать цервикалгию не уточненной этиологии. В ходе оперативного вмешательства может быть задет нерв или нарушен сосуд, что и приводит к появлению болезненности.
Другие причины
Боль в шее справа или слева может свидетельствовать о следующих патологиях:
- полиомиелит;
- заглоточный абсцесс;
- субарахноидальное кровотечение;
- лимфаденит.
Первая помощь
Если боль сильная, то неважно вызвана она неудобным положением во время сна или остеохондрозом, пациент нуждается в первой помощи. Рекомендации следующие:
- Принять удобную позу, расслабиться.
- Сделать массаж, который усилит приток крови. Наиболее эффективным приемом является растирание.
- Если массаж не помог, положить теплую грелку на область шеи. При ушибе или другом механическом повреждении стоит приложить на пару минут грелку со льдом.
Данные рекомендации помогут облегчить боль или вообще избавиться от нее.
Следует обязательно обратиться к специалисту, если шею больно поворачивать более 3 дней подряд, при невозможности осуществить поворот на угол более 15˚ или же если болевые ощущения сопровождаются онемением и другими симптомами.
Диагностика
При обращении в больницу врач проводит осмотр пациента, пальпирует больное место, изучает историю болезней. Обязательно обследованию подлежит позвоночник и головной мозг. Диагноз ставится на основании результатов инструментального обследования. Назначается рентген, КТ или МРТ, УЗИ сосудов головы и шеи.
Чтобы определить причину болей, исключаются заболевания ЛОР-органов и щитовидной железы. Дополнительно может потребоваться ультразвуковое обследование щитовидной железы и флюорография. Пациент должен сдать анализ крови и мочи.
Лечение
Лечение боли в шее при повороте головы следует начать с отдыха. Если болезненность вызвана перенапряжением или растяжением, то симптомы пройдут спустя 2-3 дня при условии полного покоя.
При миозе лечиться лучше с помощью местных противовоспалительных средств и тепла (подойдет теплая грелка или шарф на шею). Важно избегать сквозняков и холода. Выходя на улицу, шею нужно хорошо укутывать.
Разминка или зарядка полностью противопоказана. Любое неверное движение шеей приведет к еще большей болезненности.
Если симптомы не проходят спустя 3 дня лечения, то необходимо идти в больницу. Продолжать лечиться в домашних условиях не стоит, можно лишь усугубить ситуацию.
После обследования и постановки диагноза врач назначит правильное лечение. Методик терапии множество – медикаменты, физиотерапевтические процедуры, массажи, лечебная физкультура. При тяжелых патологиях показана операция.
Лекарства
При болях в шее помогают мази из группы нестероидных противовоспалительных средств. Эффективны такие препараты:
- Финалгель.
- Нимид.
- Долгит.
- Фастум гель.
- Диклофенак.
- Нурофен.
Они избавляют от боли и уменьшают воспаление, могут применяться при травмах, болезнях опорно-двигательного аппарата, а также мышечных заболеваниях.
Если болезненность вызвана неудобной позой во время сна, то подойдут анальгетики типа Парацетамола.
При миозитах и перенапряжении расслабляют мускулатуру и снимают спазм миорелаксанты. Эффективен Мефедол, Мидокалм, Сибазон. При мышечном спазме, который сопровождается сильной болью, могут применяться блокады.
Ортопедические методы
При болях травматического происхождения назначается ношение воротника Шанца. Он бывает двух видов – жестким и мягким. В первом случае полностью обездвиживается шейный отдел, во втором – воротник лишь поддерживает шею, а не фиксирует ее в одном положении.
Рефлексотерапия
С помощью рефлексотерапии можно избавиться от боли и спазма в шее, улучшить кровообращение и подвижность шеи, нормализовать тонус мышц.
В лечении болей важную роль играет электроакупунктура. С помощью электрического тока происходит воздействие на болевые точки.
Другим эффективным методом рефлексотерапии является акупунктура (иглоукалывание). Процедура длится 20-30 мин. Эффект наступает в короткий срок. Пациент чувствует облегчение уже на 3-4 сутки.
LLL-терапия
Это один из физиотерапевтических приемов. На участки болезненности воздействуют лазером низкого уровня, который оказывает обезболивающее и противовоспалительное действие.
Ультразвуковая терапия
Ультразвук по эффективности ничем не уступает лазеру. Он также уменьшает спазм и боль, снижает воспалительный процесс, улучшает кровообращение, в целом благоприятно воздействует на нервные клетки.
Ультразвуковая терапия является вспомогательной методикой, применяется совместно с медикаментозным лечением для усиления терапевтического эффекта.
Массаж
Массаж шеи помогает снять мышечный спазм, поэтому значительно облегчает состояние пациента. Но он ни в коем случае не должен вызывать еще большую болезненность.
Массаж не применяется в период обострения болезней позвоночного столба, а также заболеваний, которые сопровождаются повышением температуры тела. Перед тем как начинать сеанс, нужно знать точный диагноз.
Классический массаж предназначен для расслабления мышц. Техника выполнения следующая:
- Медленно легонько разминать область шеи, не оказывать сильного давления.
- По мере уменьшения боли применять продольные и круговые поглаживания ладонью, сначала по направлению часовой стрелки, а потом в обратном направлении. Повторить 6-7 раз.
- Закончить растиранием и поколачиванием.
Если записаться на прием к остеопату, то он воздействует непосредственно на биологически активные точки.
Физкультура
Мышцы шеи натренировать проблематично, но существуют упражнения, который улучшают состояние шейного и грудного отдела позвоночного столба.
Комплекс:
- наклоны головы вперед и назад, вправо и влево;
- упражнение «восьмерка» (описать головой цифру 8);
- упражнение «воротник» (наклоны головы вперед и назад, охватив и удерживая шею руками);
- круговые вращения головой;
- упражнение «ножницы» руками;
- поочередные махи руками вверх-вниз;
- повороты туловища с разведением рук в стороны.
Можно выполнять упражнения с гирями или гантелями в руках. Делать по 10-15 повторов.
Операция
Оперативное вмешательство проводится в случае, когда консервативная терапия оказывается неэффективной. Операции не избежать в случае онкологических образований, межпозвоночных грыж, сдавливания спинномозговых корешков или спинного мозга.
Народная медицина
Народную медицину стоит использовать, если обследование не показало ничего серьезного. Подойдут такие средства:
- капустный лист – снимает воспаление;
- компресс на основе ромашкового отвара, мелиссы или мяты – оказывает противовоспалительный и анальгезирующий эффект;
- теплое полотенце на лоб и затылок – уменьшает болезненность.
Чего делать нельзя?
При миозите нельзя прикладывать холод. Это только усугубит воспалительный процесс. Лечебная физкультура и массаж без назначения врача противопоказаны. В остром периоде важен покой.
При остеохондрозе противопоказаны круговые вращения головой.
Профилактика
Простые рекомендации помогут забыть о болевых ощущениях в шее:
- спать на жестком матрасе и ортопедической подушке;
- делать утреннюю зарядку;
- избегать сквозняков, нахождения возле кондиционера;
- не делать резких движений головой;
- в холодное время года обязательно носить шарф;
- если работа сидячая, ровно держать спину, делать разминку для шеи каждые 30 мин.
Следует вести здоровый, а главное, активный образ жизни, полезно плаванье. Чтобы не возникло проблем с позвоночником, нельзя поднимать тяжести.
После окончания лечения стоит пересмотреть образ жизни. Если не избавиться от неудобных подушек и матрасов, не держать ровно спину и не заниматься разминкой, то болевые ощущения в скором времени вернутся вновь.
Оксана Белокур, врач,
специально для Vertebrolog.pro
Источник: https://vertebrolog.pro/boli-v-shee/pri-povorote-golovy.html
Что делать если заклинило шею и больно поворачивать?
Боль в шее, при которой трудно повернуть голову, часто возникает внезапно и доставляет сильный дискомфорт. Лечить такое состояние можно в домашних условиях, с помощью ряда лекарственных препаратов и дополнительных средств.
Общая характеристика болевого синдрома
Защемление шеи — патологическое состояние, при котором повороты и наклоны головы сопровождаются выраженной болью. Ощущения могут сохраняться длительное время, усугубляясь отраженными болями в спине, плечах и руках. Характер боли часто ассиметричный, интенсивно выраженный только с одной стороны. Болезненность усиливается при пальпации или повороте головы.
Характерным поведением при защемлении является поворот головы вместе с корпусом.
Боли в шейном отделе (цервикалгия) являются сигналом о негативном процессе, воздействующем на организм изнутри или извне. Болевой синдром развивается в ответ на ряд раздражителей, среди которых выделяют:
- физиологические факторы;
- некоторые воспалительные и дегенеративно-дистрофические заболевания.
Неприятные ощущения могут носить ноцицептивный и нейропатический характер. Тип боли определяется провоцирующими факторами.
Лечение физиологических болей
Самыми распространенными причинами защемления являются физиологические факторы. К ним относятся:
- Неудобное положение тела во время сна. Плохая подушка и неудобное спальное место держат шейные мышцы в напряженном состоянии даже во время сна.
- Длительное нахождение в положении сидя. Сидячая работа приводит к нарушению осанки, перераспределяя основное напряжение с мышц спины на шейный отдел.
- Физическое перенапряжение. Силовые упражнения и тяжелый физический труд держат мышцы в постоянном патологическом тонусе.
Мышечный гипертонус часто наблюдается после пробуждения. Симптомокомплекс может иметь острый или хронический характер.
Лечение физиологических мышечно-тонических нарушений заключается в купировании болевого синдрома и оптимизации нагрузок. В домашних условиях для облегчения состояния используют мази, компрессы, лекарственные препараты. Для облегчения состояния и профилактики ноцицептивной цервикалгии выполняют самомассаж.
Мази и компрессы
Поскольку источником боли при физиологических защемлениях является повышенный тонус мышц, главным аспектом лечения является расслабление напряженных мышечных волокон. В качестве местного средства рекомендуется использовать согревающие или охлаждающие мази и компрессы.
Купить такие средства можно в аптеке или изготовить самостоятельно.
Охлаждающие средства снижают активность ноцицептивных рецепторов, которые отвечают за возникновение боли.
Есть несколько гелей, кремов и мазей, которые можно использовать для домашнего лечения. К ним относятся:
- бальзам Звездочка;
- Капсикам;
- Финалгон;
- Апизартрон;
- Репарил-гель;
- Рефит;
- камфорная мазь.
Наружные мягкие средства способствуют восстановлению нормального кровотока, снижают отечность и избавляют от чувства скованности. Наносят их 2-3 раза в день, до улучшения состояния.
Особенности компрессов
Лечебное действие компрессов аналогично эффектам мазей. Отличием примочек является способ проникновения активных действующих веществ в кожные покровы. Компрессы делают на основе жидких средств, которые легче проникают сквозь эпителиальный слой. Прогревающим действием обладают составы, изготовленные на основе следующих компонентов:
- спиртосодержащие жидкости (медицинский и муравьиный спирт, водка);
- лекарственные травы (горчица, дудник, имбирь, шалфей, мята).
Компресс накладывают на шею в области, где боли выражены наиболее интенсивно. Для усиления эффекта примочку накрывают полиэтиленовой пленкой и фиксируют теплым шерстяным платком или шарфом.
Средство для компрессов и растираний Меновазин обладает комплексным действием. Сразу после нанесения раствор охлаждает кожу, оказывая легкий обезболивающий эффект. При полном впитывании лекарство начинает прогревать ткани. Тепло расслабляет мышцы, купируя болевые ощущения и восстанавливая нормальный тонус мышечных волокон.
Лекарственные препараты
Для снижения гипертонуса и купирования приступов цервикалгии можно применять медикаментозные препараты. Фармакологические средства при домашнем лечении и их назначение приведены в таблице.
| Группа препаратов | Название таблеток | Назначение |
| Спазмолитики | Дротаверин (Но-шпа) | Устранение мышечных спазмов, восстановление нормального кровотока |
| Спазмалгон | ||
| Галидор | ||
| Обезболивающие | Кетанов | Облегчение боли |
| Налгезин |
Употребление таблеток необходимо минимизировать. Принимать лекарства перорально рекомендуется только при отсутствии улучшений после использования наружных средств.
Массаж воротниковой зоны
Если шею заклинило после сна или физических нагрузок, восстановить нормальное состояние поможет самомассаж воротниковой шеи. Выполняют его сидя, с прямой спиной и ногами.
Если защемление отдается прострелом справа, массаж делают левой рукой, если боли локализованы слева, то используют правую руку.
При первых процедурах может быть очень больно, поэтому массаж проводят с максимальной осторожностью.
Методика самомассажа очень проста — открытой ладонью обхватывают противоположную боковую поверхность шеи и осторожно растирают ее. Движения должны идти от середины основания черепа к горлу.
На следующем этапе нужно положить ладони на верхние точки лопаток, согнув руки в локтях и подняв их вверх.
В исходном положении немного потягиваемся и разводим согнутые руки, прижимая локти к бокам (ладони окажутся на уровне плеч).
Особенности лечения при стрессе
Среди физиологических факторов, провоцирующих повышенный мышечный тонус, также выделяют стресс. Состояние повышенного напряжения возникает при активизации адаптационных механизмов организма к воздействию стрессовых ситуаций. В этом случае в комплекс лечения цервикалгии вводят дополнительные методы:
- медитация;
- занятия йогой;
- ароматерапия.
Такие способы позволяют минимизировать негативное действие факторов стресса и значительно облегчают общее состояние.
Мероприятия при миозите
Миозит — воспаление мышц шейного отдела, которое сопровождается простреливающими болями. Защемление при мышечном воспалении не дает поворачивать голову, а в ряде случаев затрудняет процесс глотания. Выраженные воспалительные процессы сопровождаются высокой температурой тела и отеком тканей.
Появляется патология в случае, если продуло в транспорте или под кондиционером, а также в результате инфекционных заболеваний верхних дыхательных путей, травматическом воздействии или токсической интоксикации.
Самостоятельное лечение мышечного защемления воспалительной этиологии направлено на:
- купирование основной симптоматики;
- восстановление нормального состояния мышц.
Препараты и методики домашнего лечения полностью совпадают с лечением физиологических болей в шейном отделе. Помимо фармакологических средств, для восстановления в домашних условиях применяют упражнения ЛФК и самомассаж.
Таблетки при гипертермии
При миозите часто возникает гипертермия, при которых оправдано использование комбинированных медикаментозных средств. Взрослым больным можно принять таблетки Некст или Паноксен, которые являются комбинированными жаропонижающими и противовоспалительными препаратами. Для лечения ребенка лучше подойдет Ибуклин, который быстро снимает жар и подходит для детей младшего возраста.
Симптоматика при патологиях позвоночника
Защемление в шее часто является сопутствующим симптомом заболеваний позвоночника. Постоянная боль и ограниченная подвижность возникают при дегенеративно-дистрофических и воспалительно-суставных патологиях, локализованных в шейно-плечевом отделе. Факторами, провоцирующими цервикалгию, являются:
- остеохондроз;
- остеоартроз;
- унковертебральный артроз;
- спондилоартроз;
- корешковый синдром.
Шейные прострелы возникают в результате компрессии нервных окончаний. Если при зажатии мышц сильно болит голова, то сдавливание нерва является следствием отечности воспаленных тканей или плотного контакта деформированных суставно-соединительных тканей. Для таких защемлений характерно усиление боли при резком повороте головы, кашле или смехе.
Лекарственные средства
Домашние методы восстановления при воспалительных и дегенеративно дистрофических заболеваниях позвоночника заключаются в следующих этапах:
- Подавление воспаления. Для снижения воспаления и отечности используют нестероидные средства для наружного применения Диклофенак, Вольтарен, индометациовую мазь.
- Восстановление мышечного тонуса. Для расслабления спазмированных мышц применяют мази Випратокс, Випросал В, Апизартрон и другие мягкие средства, которые подходят для физиологических защемлений.
Дополнительный терапевтический эффект обеспечивают компрессы с Меновазином и спиртовые компрессы на основе прогревающих трав.
Лекарства при прострелах
Если боли распространяются на прилегающие к шейному отделу ткани, принимают пероральные или внутримышечные спазмолитики, обезболивающие препараты и НПВП. В таблице приведены некоторые препараты, которые позволяют облегчить течение острой цервикалгии.
| Фармакологическая группа | Название | Назначение |
| Миорелаксанты | Сирдалуд | Снижение повышенного тонуса мышц, анальгетическое действие |
| Мидокалм | ||
| НПВП и НПВС (нестероидные противовоспалительные средства) | Ибупрофен | Подавление воспаления, снижение отечности, обезболивание |
| Ксефокам | ||
| Мовалис |
Миорелаксанты принимают только в случае неэффективности других средств. Ограничение на применение этих препаратов обусловлено их действием — лекарство может привести к потере подвижности и трудностям с дыханием.
Упражнения ЛФК
Расслабление зажатых мышц — основной элемент домашних восстановительных мероприятий. Релаксация наступает как при массаже, который можно сделать самостоятельно, так и при выполнении ряда физических упражнений. Выделяют несколько основных видов тренировок:
- повороты головы (подбородок параллельно плеча и горизонтально по отношении к полу) поочередно в обе стороны;
- наклоны головы к плечам;
- кольцевые вращения вытянутыми руками.
Комплекс лечебно-профилактических занятий (ЛФК) повышает эластичность мышечных волокон и способствует декомпрессии зажатых нервных окончаний.
Делать упражнения ЛФК необходимо в медленном темпе, чтобы не усилить защемление.
Комплекс динамических и статических упражнений нормализует повышенный мышечный и сосудистый тонус. Релаксирующе-мобилизующие нагрузки равномерно задействуют все группы мышц шейно-плечевого пояса, восстанавливая нейронную проводимость. Рекомендуемый план выполнения тренировок, если защемило нерв:
- в стадии интенсивной цервикалгии по 10-15 минут до 5 раз в день;
- нарастание и снижение нагрузки в процессе выполнения каждого упражнения (пиковая интенсивность в середине процедуры);
- повторение упражнения 4-6 раз.
После облегчения симптоматики длительность разминки доводят до 40 минут. ЛФК выполняют и после улучшения, в целях поддержания нормального тонуса и подвижности шеи.
Особенности лечения в домашних условиях
Шея часто затекает и болит от неправильного положения тела или при сквозняке.
При воспалительных заболеваниях наблюдается усиление боли при движении шеи и корпуса, распространение цервикалгии на плечи и другие прилегающие мышцы.
При длительном течении цервикалгии повышается вероятность развития миофасциального синдрома. Успешно лечить защемление можно в домашних условиях, применяя несколько терапевтических методов.
Эффективность домашнего лечения обусловлена спокойной обстановкой и возможностью регулировать нагрузки. При всех видах болей в шее, осложненных затрудненным поворотом головы, применяют следующие методики:
- растирание прогревающими и охлаждающими средствами;
- компрессы;
- медикаментозные препараты от боли, спазмов и воспаления.
Дополнительный эффект обеспечивает курс массажа (самомассаж) и регулярное выполнение ЛФК упражнений.
i Пожалуйста оцените статью, мы старались:
Источник: https://netbolezni.net/nevrologiya/716-chto-delat-esli-zaklinilo-sheyu-i-bolno-povorachivat.html

 Причин появления болевого симптома у детей достаточно много. Одной из них является лимфаденит (воспаление лимфатических узлов), развивающийся в результате атаки патогенных микроорганизмов
Причин появления болевого симптома у детей достаточно много. Одной из них является лимфаденит (воспаление лимфатических узлов), развивающийся в результате атаки патогенных микроорганизмов 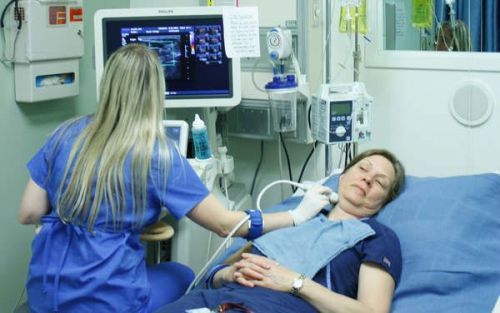 Для уточнения причин возникновения болевого симптома проводится ультразвуковое исследование шейного отдела
Для уточнения причин возникновения болевого симптома проводится ультразвуковое исследование шейного отдела  Симптомы и лечение шейной невралгии
Симптомы и лечение шейной невралгии  Лечебный массаж шейного отдела выполняется специалистом только после купирования болевого синдрома
Лечебный массаж шейного отдела выполняется специалистом только после купирования болевого синдрома 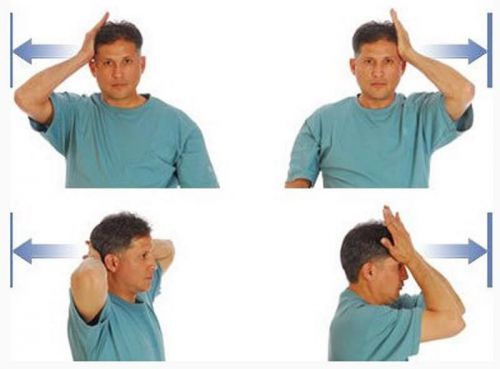 Алгоритм упражнений для шейного отдела, который хорошо снимает мышечное напряжение
Алгоритм упражнений для шейного отдела, который хорошо снимает мышечное напряжение  Использование компрессов с голубой глиной на область шеи – лучший способ снятия болевого симптома без использования медикаментозных средств
Использование компрессов с голубой глиной на область шеи – лучший способ снятия болевого симптома без использования медикаментозных средств 






