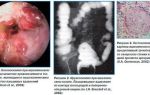
Панкреатит при беременности опасен развитием осложнений, которые могут привести к преждевременным родам или к самопроизвольному выкидышу на ранних сроках.
Будущей матери, предрасположенной к этому заболеванию, следует с особым вниманием отнестись к своему здоровью еще на этапе планирования беременности.
Задача врача при ведении беременных с нарушениями работы поджелудочной железы — своевременно диагностировать болезнь и предупредить ее обострение, которое может повлечь за собой нежелательные последствия.
Панкреатит при беременности опасен развитием осложнений, которые могут привести к преждевременным родам или к самопроизвольному выкидышу на ранних сроках.
Особенности протекания болезни в зависимости от триместра
Представляя собой воспалительный процесс, охватывающий поджелудочную железу, панкреатит часто развивается при беременности ввиду характерной в период ожидания ребенка повышенной нагрузки на все органы и системы женского организма. Опасность этого заболевания в том, что при беременности оно имеет смешанную симптоматику, во многом совпадающую с патологиями желудочно-кишечного тракта или желчевыводящей системы.
Из-за этого часто развитие панкреатита остается незамеченным. Болезнь обнаруживается на той стадии, когда ее эффективное лечение осуществимо только в условиях стационара. Однако опытный диагност распознает проявления панкреатита, несколько различающиеся в зависимости от срока беременности, на самых ранних стадиях его развития.
Первый
На ранних сроках беременности хронический панкреатит маскируется под ранний токсикоз.
Диспепсические расстройства, свойственные токсикозу и панкреатиту, сохраняющиеся дольше 12 недель беременности, являются показанием к проведению комплексного обследования в рамках дифференциальной диагностики этих патологических состояний.
Острый приступ панкреатита с развитием множественных абсцессов или флегмон в этот период может вызвать самопроизвольное прерывание беременности.
Второй
Спровоцировать обострение панкреатита во втором триместре может компрессия протока поджелудочной железы увеличивающейся маткой.
Начиная с 12 недели развитие болезни уже не угрожает плоду, но любое нарушение предписаний врача может привести к неприятным проявлениям со стороны ЖКТ.
Третий
Прогресс панкреатита в последней трети беременности расценивается как фактор риска преждевременного развития родовой деятельности. Решение о досрочном родоразрешении принимается врачом после 35 недели. Осложненная присоединением холецистита форма панкреатита (холециститопанкреатит) лечится после родов в условиях хирургического стационара.
Как снять приступ панкреатита в домашних условиях?
Причины
При вынашивании ребенка нагрузка на поджелудочную железу увеличивается за счет повышения общего объема потребляемой пищи и повышенной продукции инсулина, в котором нуждается формирующийся плод. Воспаление поджелудочной вызывает избыточная выработка пищеварительного сока и ферментов, продуцируемых железой.
Причиной обостренного течения панкреатита считается необоснованная витаминотерапия.
Еще одной причиной обостренного течения панкреатита считается необоснованная витаминотерапия или прием большого количества препаратов, назначаемых для коррекции сопутствующих патологий. Функциональность органа нарушается при попытках вывести продукты распада действующих веществ, ферменты задерживаются внутри железы и разрушают ее изнутри.
Реактивный панкреатит наступает в качестве реакции поджелудочной железы на некорректную работу других органов. Первоисточником заболевания в этом случае является систематическое нарушение принципов здорового питания, усугубляющее патологическое состояние желчного пузыря и ЖКТ.
Симптомы
Существует ряд общих признаков, по которым можно сделать предположение о развивающемся панкреатите:
- острый болевой синдром в подложечной области;
- повышение температуры тела;
- нарушения пищеварения;
- снижение аппетита вследствие тошноты, доходящей до рвоты;
- судороги в ногах, наступающие одновременно с приступами тошноты;
- пониженное артериальное давление, вызывающее приступы слабости и головокружения.
Во время беременности к этим проявлениям добавляется критичное снижение массы тела при неизменном рационе, боли в левом подреберье острого режущего характера, диарея, метеоризм.
Диагностика
В рамках диагностики панкреатита используется множество инструментальных методик, однако не все из них применимы и безопасны для здоровья будущего ребенка.
Распознать заболевание на ранней стадии, не причиняя при этом вреда плоду, поможет ультразвуковая диагностика.
По результатам УЗИ поджелудочной железы врач оценит объем железы, структуру паренхиматозных тканей, просвет протока и локализацию органа.
Компьютерная томография в период беременности противопоказан.
Рентген, компьютерная томография и ретроградная холангиопанкреатография в период беременности противопоказаны, гастроскопия назначается на сроках до 32 недель.
Анализы
Для постановки диагноза врачу понадобится анализ крови (общий, на содержание липазы, глюкозы, амилазы), а также анализ мочи и кала. По лабораторному анализу кала определяется состав микрофлоры кишечника и содержание нейтрального жира, по анализу мочи — уровень амилазы.
Лечение
Острый панкреатит у беременных пациенток требует терапии в условиях стационара. После госпитализации для снятия приступа применяют инфузионные методы. Внутривенное введение специальных препаратов позволяет разбавить кровь и тем самым отрегулировать уровень ферментов, вырабатываемых поджелудочной железой.
Лечение вне обострений выполняется под контролем врача, с применением препаратов, безопасных при беременности.
Лечение вне обострений выполняется под контролем врача, с применением препаратов, безопасных при беременности. Предпочтительным направлением становится диетотерапия, медикаментозные курсы назначаются в исключительных случаях, когда состояние больной ухудшается.
Особенности наблюдения беременных с панкреатитом
Женщина обязательно должна поставить в известность курирующего гинеколога о том, что она перенесла панкреатит, предоставив полную информацию о тяжести заболевания и характере проведенной терапии, а также результаты предварительных обследований.
Ранее назначенные гастроэнтерологом терапевтические схемы пересматриваются с учетом противопоказаний в связи с беременностью.
План лечения патологий, которые могут возникнуть при вынашивании (например, гестозов или токсикозов), также составляется в соответствии с характером нарушений в поджелудочной железе.
Пациентке рекомендуется каждые две недели проходить контрольные осмотры у терапевта или гастроэнтеролога. При необходимости лечащий врач выдаст направление к эндокринологу.
В каких случаях назначают лекарства
Принимать препараты, снимающие острый приступ или корректирующие функцию поджелудочной железы, следует только после консультации с курирующими врачами — гинекологом и гастроэнтерологом.
Для снятия болей в эпигастральной области врачи рекомендуют препараты со спазмолитическим эффектом, отдавая предпочтение спазмолитикам селективного типа (Дюспаталин). Для купирования болевого синдрома их назначают в комплексе с панкреатинсодержащими препаратами (Креон), постепенно снижая дозировку панкреатических ферментов. Комбинаторный курс длится около месяца.
Если пациентка жалуется на изжогу, назначается прием буферных антацидов. Их принимают через полчаса после приема пищи или на ночь.
Вид препарата определяет врач исходя из срока беременности.
Антибактериальная терапия эффективна при обнаружении патогенной микрофлоры кишечника и системных поражениях ЖКТ. Вид препарата определяет врач исходя из срока беременности.
Диета
Питание при панкреатите должно быть организовано таким образом, чтобы отрегулировать желчеобразование и предотвратить застой желчи, способствующий обострению заболевания. Диета подразумевает включение в повседневный рацион белковой пищи (не менее 150 г в сутки) и ограничение продуктов с повышенным содержанием жиров, свежих овощей и фруктов.
Питаться нужно дробно, маленькими порциями, делая перерывы между приемами пищи не дольше чем на 2-3 часа. Между завтраком, обедом и ужином рекомендуется делать легкие перекусы.
Питание при панкреатите должно быть организовано таким образом, чтобы отрегулировать желчеобразование и предотвратить застой желчи, способствующий обострению заболевания.
Противопоказания
При лечении панкреатита беременным пациенткам не назначают блокаторы протонной помпы (ИПП или ИПН) и антагонисты Н2-гистаминовых рецепторов. Ограниченно применяется Омепразол и Фамотидин. Эти препараты рекомендуются только для коррекции тяжелых форм заболевания с изъязвлением слизистых желудочно-кишечного тракта.
Осложнения
При отсутствии адекватной терапии прогресс панкреатита опасен наступлением состояний, провоцирующих преждевременное прерывание беременности.
По статистике, острая форма этого заболевания является причиной выкидыша или досрочных родов в 35% случаев, причем в процессе родовой деятельности сохраняется высокая вероятность летального исхода для роженицы.
При неблагоприятном течении, осложненном беременностью, могут развиться такие тяжелые патологические состояния:
- абсцедирование;
- образование множественных свищей;
- перитонит;
- внутренние обширные кровотечения;
- полное истощение организма;
- системные заболевания (сахарный диабет).
Можно ли беременеть при панкреатите
Нарушение функции поджелудочной железы никак не сказывается на фертильности женщины за исключением тех случаев, когда пациентка страдает тяжелой формой заболевания и находится в крайне истощенном состоянии. Планирующей беременность женщине нужно пройти полное обследование и постараться добиться стойкой ремиссии заболевания.
Планирующей беременность женщине нужно пройти полное обследование и постараться добиться стойкой ремиссии заболевания.
Соблюдение всех рекомендаций врача позволит избежать обострений, сохранить беременность и точно в срок родить здорового ребенка.
Профилактика
В рамках профилактики осложненного течения панкреатита беременной женщине с нарушениями функциональности поджелудочной железы рекомендуется пребывание на диспансерном учете в профильном медицинском учреждении. При первых признаках перехода заболевания в острую стадию необходимо обследоваться и пройти курс лечения, составленный совместными усилиями акушера-гинеколога и курирующего гастроэнтеролога.
Можно ли рожать при панкреатите
Диагноз панкреатита не является однозначным показанием к кесареву сечению. Если врачу удалось добиться ремиссии заболевания, женщине рекомендуются естественные роды с применением адекватного вида анестезии (например, с эпидуральным наркозом).
Необходимость в искусственном родоразрешении может возникнуть, если манифестация болезни произошла в третьем триместре.
Необходимость в искусственном родоразрешении может возникнуть, если манифестация болезни произошла в третьем триместре. Искусственные роды в данном случае снижают риски развития послеродовых патологий у ребенка и способствуют быстрой послеродовой реабилитации женщины.
Источник: https://pankreatit.guru/vopros-otvet/beremennost
Панкреатит при беременности: осложнения и подход в лечении
Перейти к контенту
Панкреатит — воспаление поджелудочной железы, которое сопровождается ухудшением пищеварения. Может болеть область левого подреберья. Патология способна протекать остро и хронически.
Панкреатит при беременности требует скорого лечения, так как представляет угрозу здоровью матери и ребенка. Схему терапии должен составлять опытный врач. Необходимо учитывать, что во время беременности можно употреблять не все лекарства.
Должна быть правильно составлена диета.
Железа играет важнейшую роль в организме человека
Причины панкреатита
Заболевание может возникать по многим причинам, в любое время вынашивания. Среди наиболее частых причин панкреатита во время беременности выделяют:
- болезни печени и желчного пузыря;
- врожденные особенности строения поджелудочной;
- неправильное питание;
- сдавливание протока железы маткой;
- постоянный стресс;
- нарушение моторики ЖКТ;
- инфекционное поражение.
Часто панкреатит начинает развиваться из-за неправильно питания. Переедание, употребление жареного, соленого — может приводить к воспалению поджелудочной. Во время вынашивания плода важно соблюдать правильную диету, чтобы понизить риск развития болезней ЖКТ.
Если панкреатит давал о себе знать ранее, то есть вероятность, что он снова возникнет при беременности. Чтобы провести эффективное лечение, нужно определить причину появления заболевания. Для этого потребуется провести детальное обследование.
Какую роль играет поджелудочная
ПЖ ключевой орган пищеварительной системы. Анатомически можно выделить головку, тело и хвост.
По строению выделяют эндокринную часть, которая ответственна за выработку гормона инсулина, и экзокринную часть — отвечающую за выработку панкреатического сока.
Поджелудочная принимает участие в регуляции обмена веществ, вбрасывает в кишечник пищевые ферменты, которые помогают продуктам питания усваиваться.
При панкреатите ферменты не выбрасываются в кишечник, а начинают разрушать саму поджелудочную. Это приводит к массе последствий. Нарушается нормальное пищеварение. Для борьбы с болезнью потребуется снизить нагрузку на поджелудочной за счет правильного питания и приема ферментов.
Симптомы
От вида и формы протекания болезни зависит выраженность симптомов. Вялотекущее поражение может протекать бессимптомно. Симптомы обострения панкреатита:
- боль;
- тошнота;
- рвота;
- диарея;
- субфебрильная температура.
Острый панкреатит проявляется сильнейшей болью и высокой температурой. Такое состояние требует неотложного лечения — нужно вызывать скорую помощь.
Подробнее о хроническом поражении можно узнать из видео:
Обычно, неприятные проявления возникают через 30-45 минут после еды. Панкреатит приводит к ухудшению пищеварения. Необходимые органические вещества, витамины, микроэлементы просто не всасываются. При беременности организму необходимо большое количество различных питательных элементов, поэтому нужно как можно раньше восстановить нормальное пищеварение.
Важно помнить! При появлении дискомфорта в области живота и плохой усвояемости пищи нужно обращаться к врачу.
Дискомфорт и боль в животе — основной симптом панкреатита
Осложнения панкреатита
Наибольшую опасность представляет острое поражение. Оно может привести к появлению следующих осложнений:
- панкреонекроз;
- желтуха;
- сахарный диабет;
- возникновение кистозных образований;
- рак;
- холецистит и язва.
Панкреонекроз может закончиться летально. Данное осложнение сопровождается отмиранием тканей железы. Требуется хирургическое вмешательство, чтобы остановить разрушение поджелудочной. Рак поджелудочной железы опасное состояние, которое плохо поддается лечению даже своевременно выявленный.
Постоянное воспаление поджелудочной со временем может стать причиной появления диабета
Из-за недостаточного поступления панкреатического сока, в кишечнике ухудшается усваивание питательных веществ. Постепенно это приводит к истощению организма даже при нормальном питании. Чтобы нормализовать процесс усвоения пищи, необходимо использовать ферментные добавки.
Осложнения беременности
Любые заболевания, возникающие на протяжении беременности, представляют серьезную опасность. Они негативно сказываются на вынашивании. Повышается вероятность возникновения следующих осложнений:
- выкидыша;
- ДВС-синдрома;
- преждевременных родов;
- раннего токсикоза.
При хроническом течении болезни беременность проходит относительно нормально, но поджелудочной наносится серьезный ущерб, особенно если не проводится специализированная терапия.
Современная методика диагностирования и лечения позволяет понизить риски осложнений. Если поджелудочная железа болит при беременности, главное, вовремя пожаловаться врачу на имеющийся дискомфорт. Не стоит тянуть с посещением специалиста. На раннем этапе провести терапию болезни гораздо проще.
Последствия для плода
Гибель плода при панкреатите возникает крайне редко, если речь не идет об остропротекающей болезни. В таком случае высокий риск летальности присутствует для матери и ребенка.
Вялотекущее воспаление с редкими обострениями основной урон наносит из-за нарушения пищеварения. Если к ребенку не будет поступать необходимый объем веществ для нормального развития, это скажется на здоровье ребенка в будущем.
Могут возникать самые разные отклонения.
Чтобы минимизировать урон, необходимо начинать прием медикаментов сразу же после выявления болезни. Врач должен подобрать лекарственные средства и дозировку, исходя из индивидуальных особенностей женщины. Нужно делать выбор только в пользу безопасных медикаментов.
Диагностика
Для диагностирования используются аппаратные и лабораторные исследования. Конкретные методы исследования подбираются врачом. Чаще всего используются следующие варианты:
- УЗИ;
- общий анализ крови;
- анализ панкреатических ферментов;
- биохимический анализ крови.
УЗИ — доступный и безопасный аппаратный метод исследования. С его помощью можно найти и оценить степень воспаления. Увеличение поджелудочной и снижение эхогенности говорит о воспалительных изменениях.
При помощи анализа ферментов удастся понять, на сколько выражен недостаток липазы, амилазы и трипсина. Общий анализ даст представление о количестве лейкоцитов в крови.
Воспаление всегда сопровождается лейкоцитозом и нейтрофилезом.
УЗИ полностью безопасно для плода
В качестве дополнительного метода исследования может назначаться копрограмма. Она позволяет подтвердить ухудшение пищеварительной функции. При недостатке ферментов в кале обнаруживаются жиры и даже кусочки непереваренной пищи.
Следует избегать рентгенологического исследования и других аппаратных методов при беременности, которые могут навредить развитию плода. При диагностике нужно исключить другие опасные заболевания со схожими симптомами. Проводится дифференциальная диагностика аппендицита, холецистита, паранефрита, печеночной колики и многих других болезней.
Обратите внимание! Оценка эффективности лечения может проводиться повторная диагностика. Если пищеварение становится лучше, то улучшается копрограмма и анализ экзокринных ферментов.
Подходы к лечению
От симптомов и сторонних проявлений болезни зависит ее лечение. В первую очередь проводится коррекция диеты. Необходимо исключить из рациона следующие вещи: жирное; жареное; острое; алкоголь.
Врачом могут назначаться ферменты, особенно если поражение несерьезное. При частых обострениях или остром протекании болезни при беременности терапия проводится в условиях стационара.
Используются следующие классы лекарств:
- блокаторы желудочной секреции;
- дизинтоксикационные средства;
- противоферментные медикаменты.
Блокаторы ЖС позволяют снизить объем выделяемого желудочного сока, что в свою очередь позволит снизить секрецию ферментов поджелудочной. Также проводятся различные капельницы для дезинтоксикации. Средства, угнетающие экзокринные ферменты, тоже могут использоваться.
Сбалансированное питание часть лечения
Если женщина испытывает сильные боли врач может назначить анальгетики. Лечение тяжело протекающего панкреатита проводиться в стационарных условиях. В отделении интенсивной терапии можно будет обеспечить надлежащий контроль за человеком, а также обеспечить правильный режим голодания для покоя поджелудочной железы.
Если состояние крайне тяжелое — используется заместительная терапия. Подбором конкретного препарата и дозировки занимается врач. При развитии острого панкреатита на ранней стадии беременности, рекомендуется провести прерывание.
Как проходит терапия в стационаре при беременности
В отделении интенсивной терапии ведется постоянное наблюдение за мамой и оценка состояния плода. В крайнем случае, проводится хирургическое вмешательство. Показанием к ее проведению – отсутствие улучшения на фоне консервативного лечения. Во время голодания большая часть питательных органических элементов может поступать посредством парентерального питания.
В больнице появляется возможность полностью снять нагрузку с поджелудочной, тем самым давая ей восстановиться
Лечащий врач должен использовать метод лечения, основываясь на результатах обследования.
Профилактика
Чтобы не допустить развития панкреатита, достаточно придерживаться простых правил:
- употреблять только здоровую еду;
- исключить вредные привычки;
- регулярно проходить обследование.
Здоровый образ жизни — основная профилактика всех болезней
Если диагноз панкреатит был поставлен до беременности, то потребуется встать на учет в женской консультации на самом начальном этапе. Хронический панкреатит и беременность не всегда совместимы. Стоит проконсультироваться с врачом, перед планированием ребенка, особенно если поджелудочная беспокоит очень часто. После достижения стойкой ремиссии можно задумываться о ребенке.
Необходимо внимательно изучить продукты нагружающие поджелудочную железу. После этого нужно стараться меньше потреблять провоцирующей еды. Также нужно избегать переедания и употребления алкоголя.
Прогноз при беременности
Если удастся достичь ремиссии, то прогноз благоприятный. Беременность и роды пройдут без каких-либо сложностей. Своевременная медикаментозная терапия позволит выносить плод без осложнений. Девушка на протяжении всего периода беременности должна наблюдаться у специалиста.
Заключение
Панкреатит — распространенная патология, которая может дать о себе знать в любое время. Нельзя относиться к болезни несерьезно, ведь развитие поражения может закончиться смертью. Консервативное лечение в большинстве случаев удается получить ремиссию, поэтому беременность не будет осложнена.
Источник: http://LechiGemor.ru/pankreatit/podzheludochnaya/8291-pankreatita-pri-beremennosti.html
Чем опасен панкреатит при беременности?
Острый панкреатит не только способен привести к резкому ухудшению самочувствия женщины, но и несет угрозу для плода. Это обусловлено тем, что некоторые медикаментозные препараты для лечения заболевания категорически запрещены в этот период.
Острый панкреатит не только способен привести к резкому ухудшению самочувствия женщины, но и несет угрозу для плода.
Особенности протекания болезни в зависимости от триместра
Обострение панкреатита представляет собой угрозу для нормального развития беременности. Поэтому в период ожидания ребенка женщина должна принять все возможные меры для стабилизации состояния и предотвращения рецидива.
Первый
Хронический панкреатит в первом триместре беременности диагностировать тяжело. Это обусловлено тем, что некоторые признаки сходны с проявлениями раннего токсикоза.
На ранних сроках при обострении заболевания существует высокая вероятность самопроизвольного выкидыша. Поэтому женщина, страдающая панкреатитом, должна обязательно сообщить об этом лечащему врачу, что поможет предотвратить развитие осложнений.
Второй
Панкреатит во втором триместре беременности способен привести к нарушению пищеварения у матери. В результате ребенок не получает достаточного количества витаминов, микроэлементов и прочих питательных веществ. Кроме того, женщина постепенно теряет вес.
В латентном состоянии (без клинических проявлений) заболевание приводит к ухудшению поступления питательных веществ к плоду.
Третий
Холециститопанкреатит на поздних сроках провоцирует нарушение выработки пищеварительного сока.
Это не только приводит к ухудшению процессов пищеварения из-за недостаточной выработки ферментов поджелудочной железы, но и провоцирует развитие метеоризма, диареи и других проблем в работке желудочно-кишечного тракта.
Причины
При беременности организм будущей матери подвергается большим нагрузкам, меняется гормональный баланс. Кроме того, по мере роста плода и увеличения матки в размерах происходит сдавливание железы, что неблагоприятно сказывается на ее функционировании.
Спровоцировать обострение панкреатита могут различные факторы, главные из них:
- неправильное питание, употребление большого количества острых, жареных и жирных продуктов;
- генетическая предрасположенность к заболеваниям поджелудочной железы;
- патологии желудочно-кишечного тракта;
- злоупотребление спиртными напитками, курение;
- лишний вес;
- длительное применение медикаментозных препаратов, в т. ч. поливитаминных комплексов.
Симптомы
Симптомы панкреатита во время беременности многогранны. Часто маскируются под токсикоз, в результате чего установить диагноз и начать лечение бывает проблематично.
Главный признак рецидивирующего воспаления органа – тупая, тянущая боль в области желудка. Снять неприятные ощущения практически невозможно. Спазмолитические и обезболивающие препараты являются неэффективными. Кожа женщины приобретает землистый оттенок.
Постоянно беспокоит тошнота, иногда возникает рвота, которая приносит облегчение. Недостаточный синтез ферментов поджелудочной железы приводит к нарушению пищеварения. В результате этого пища в желудке больной не успевает пройти все этапы переваривания и продвигается в 12-перстную кишку и другие отделы кишечника.
Из других признаков заболевания наблюдается снижение аппетита. Развивается общее недомогание, слабость, головная боль. Падает артериальное давление.
При обострении патологии боли приобретают опоясывающий характер, становятся острыми, режущими. Повышается температура тела, появляются симптомы общей интоксикации организма – слабость, потливость. На фоне высокой температуры могут развиваться судороги.
Диагностика
Распознать воспаление поджелудочной железы при беременности нелегко. Заболевание чаще всего проявляется в первом триместре, когда у будущей мамы присутствует постоянная тошнота. Чтобы распознать панкреатит, женщина должна пройти комплексное обследование.
Для того чтобы дифференцировать панкреатит от токсикоза, начала самопроизвольного выкидыша и других заболеваний, в первую очередь следует пройти ультразвуковую диагностику. С ее помощью удастся подтвердить наличие воспалительного процесса, определить размеры и конфигурацию органа, установить нарушение его функционирования.
Для того чтобы дифференцировать панкреатит от токсикоза, начала самопроизвольного выкидыша и других заболеваний, в первую очередь следует пройти ультразвуковую диагностику.
Метод является показательным в первой половине беременности, на поздних сроках полноценно осмотреть орган сложнее.
Для диагностики панкреатита при вынашивании плода категорически запрещено использовать компьютерную (КТ) или магнитно-резонансную (МРТ) томографию.
Анализы
Обязательные лабораторные методы исследования при панкреатите:
- Общий и биохимический анализы мочи. Дает возможность установить активность поджелудочной железы (показатели амилазы).
- Общий и биохимический анализы крови. Определяют уровень гемоглобина, белков, амилазы.
- Исследование кала. Можно обнаружить непереваренную пищу, остатки жиров.
Лечение
Разработать схему лечения воспаления поджелудочной железы при беременности может лишь специалист. Терапия должна быть не только эффективной, но и безопасной для плода. Для этого врачу нужно учитывать особенности течения заболевания, подобрать препараты, разрешенные к применению беременным, и определить адекватную дозировку.
Особенности наблюдения беременных с панкреатитом
Беременные с панкреатитом подлежат усиленному медицинскому наблюдению. Женщина должна регулярно посещать не только акушера-гинеколога, но и гастроэнтеролога. Сдавать необходимые анализы и проходить дополнительные инструментальные методы исследования по назначению специалистов.
Постоянное наблюдение и регулярная сдача анализов даст возможность установить степень дисфункции органа, своевременно обнаружить обострение заболевания и принять все меры с целью предотвращения развития осложнений.
Беременные с панкреатитом подлежат усиленному медицинскому наблюдению.
В каких случаях назначают лекарства
Принимать медикаментозные средства для лечения панкреатита нужно только по назначению врача. Это необходимо в случае резкого нарушения выработки пищеварительных ферментов, когда их недостаточно для самостоятельного переваривания пищи. Или при активизации воспалительного процесса, когда состояние женщины резко ухудшается.
Если удается компенсировать заболевание с помощью диеты, препараты стараются назначать только в крайних случаях.
Диета
С помощью правильного питания при панкреатите можно достичь стойкой ремиссии. При этом риск обострения заболевания при беременности минимален.
С помощью правильного питания при панкреатите можно достичь стойкой ремиссии.
Женщина должна есть маленькими порциями, но часто, чтобы пища успевала перевариваться, и при этом в организм поступало достаточное количество полезных веществ. Пищу нужно готовить на пару, отваривать, тушить или запекать в духовке.
Из меню следует исключить острые, соленые, копченые, маринованные и жареные блюда. Отказаться от употребления кофе, шоколада и других продуктов, в состав которых входят ароматизаторы, красители, консерванты, подсластители и другие добавки, обладающие способностью активизировать работу поджелудочной железы.
Строгой диеты следует придерживаться на ранних сроках беременности, начиная со второго триместра рацион можно немного расширить. Предварительно нужно проконсультироваться со специалистом.
С осторожностью нужно принимать специальные поливитаминные комплексы для беременных, поскольку они создают большую нагрузку на орган. Это может вызвать обострение заболевания.
Противопоказания
При беременности категорически запрещено принимать медикаментозные средства, которые способны оказать неблагоприятное влияние на рост и развитие плода. Это может вызвать самопроизвольный выкидыш на ранних сроках, врожденные дефекты развития или преждевременные роды в 3 триместре.
Осложнения
При отсутствии своевременного лечения панкреатита риску подвергается не только женщина, но и будущий ребенок.
В первую очередь реактивный панкреатит опасен тем, что в результате отека выводного протока поджелудочной железы ферменты могут проникнуть в кровь и к плоду.
Развитие сахарного диабета – осложнение воспаления при беременности.
Другие осложнения воспаления при беременности:
- формирование абсцесса, свища;
- возникновение перитонита;
- нутреннее кровотечение;
- развитие сахарного диабета.
Профилактика
Чтобы предотвратить панкреатит при беременности, на этапе планирования женщина должна пройти всестороннее обследование. Это поможет диагностировать заболевания, чтобы своевременно пройти курс лечения.
Будущей маме нужно правильно питаться. Обеспечить организм достаточным количеством витаминов, минералов и прочих полезных компонентов и при этом не перегрузить поджелудочную железу.
Регулярно проходить плановый осмотр у профильных специалистов.
При ухудшении самочувствия не пытаться лечиться самостоятельно, а обратиться за медицинской помощью. Чем раньше начать лечение заболевания, тем быстрее можно снять воспалительный процесс в области поджелудочного органа, а подобрать подходящую терапевтическую схему способен только специалист.
Можно ли беременеть и рожать при панкреатите
Панкреатит не влияет на способность женщины к зачатию. Заболевание не оказывает прямого негативного влияния на рост и развитие плода. Однако существуют некоторые ограничения, которых женщина должна придерживаться, чтобы обеспечить благополучное течение беременности и родов.
Следует помнить, что планировать зачатие нужно только после достижения стойкой ремиссии. Это снизит шансы на обострение заболевания при вынашивании плода и минимизирует риск возникновения осложнений.
Источник: https://podzhelud.info/bolezni/pankreatit/voproc-otvet/beremennost
Панкреатит при беременности : причины заболевания, основные симптомы, лечение и профилактика
Заболевание, обусловленное развитием острой или хронической деструкции поджелудочной железы, которая возникла либо обострилась во время беременности.
Причины
Специалисты утверждают, что причины развития панкреатита на этапе гестации ничем не отличается от таковых у небеременных больных. В этом случае исключением из общего правила является специфическое поражение данного органа, возникшее на фоне HELLP-синдрома.
Факторами способными вызвать развитие заболевания являются нарушение выделения желчи, расстройство липидного обмена, прием веществ, обладающих гапатотоксическим и панкреотоксическим воздействием, например, тиазидных мочегонных средств, спиртных напитков, кортикостероидов, некоторых медикаментозных средств.
Также вызвать развитие патологии могут нарушение диеты, тбакокурение, цитомегаловирусная инфекция, аутоиммунные патологии, наследственная предрасположенность и паразитарные инфекции.
Важная роль в этиологии воспалительного поражения поджелудочной железы принадлежит наличию у больного аномалий развития билиарной и панкреатической систем, повышенное внутрибрюшное давление, заболевания органов пищеварения. Вызвать аутоповреждение железы могут ее травмы, хирургические вмешательства на органах брюшной полости.
На этапе гестации многие из перечисленных факторов считаются основными, что обусловлено возникшими во время беременности физиологическими изменениями в организме, такими как нарушение желчеотделения, гиперлипидемия, гипертриглицеридемия, гиперпаратиреоз, преэклампсия, панкреотоксическое воздействие свободных желчных кислот.
Симптомы
Проявления недуга зависят от особенностей клинического течения и факторов, которые стали причиной развития данной патологии. В большинстве случает отмечается острая манифестация панкреатита во втором или третьем триместрах.
Заболевание проявляется появлением прогрессирующих постоянных либо схваткообразных болей в области желудка или подреберной области.
Болевой синдром может быть настолько выраженным, что у женщины может возникнуть сосудистый коллапс либо болевой шок, сопровождающийся потерей сознания и угнетением работы сердечно-сосудистой системы. Иногда происходит появление тошноты, рвоты, метеоризма, напряжения брюшной стенки, гипертермии.
Примерно у 50% женщин возникает желтушность склер и кожи. На этапе гестации, очень часто обнаруживаются тяжелые безболевые формы поражения панкреатической железы, которые могут сопровождаться появлением шока, интенсивных головных болей и спутанности сознания.
В большинстве случаев рецидивы хронической формы патологии возникают в первом триместре. Характерными признаками данного заболевания является появление тошноты, рвоты, которые могут ошибочно приниматься специалистом за проявления раннего токсикоза.
В том случае, если патологическая симптоматика сохраняется дольше 12 недели, то это важный признаком того, что специалист должен назначить женщине соответствующее обследование железы.
Одним из основных признаков панкреатита является выраженный болевой синдром, при этом локализация болей соответствует участку повреждения в тканях железы.
Диагностика
Чаще всего диагностирование панкреатита в период беременности происходит несвоевременно, а в большинстве случаев заболевание так и остается не диагностированным.
Для подтверждения диагноза женщине на этапе гестации могут быть назначены анализ содержания панкреатических ферментов, ультразвуковое исследование поджелудочной железы, клинический анализ крови, биохимическое исследование крови и следование кала на копрограмму.
Лечение
При выборе схемы лечения следует учитывать особенности течения беременности и наличие или отсутствие осложнений.
При выборе медикаментозных средств необходимо учитывать вероятность их панкреотоксического и тератогенного воздействия. Острый панкреатит, возникший до 12 недели беременности – это серьезное показание для ее прерывания, а при беременности от 36 недель и более — для раннего родоразрешения.
Лечение направлено на устранение болей и воспаления, а также восстановление функции органа и устранение токсического синдрома.
Из медикаментозных средств женщине могут быть назначены ингибиторы желудочной секреции, антипротеолитические препараты, анальгетики и дезинтоксикационные средства.
Для предупреждения формирования очагов некроза женщине могут быть назначены антибиотики, которые не оказывают негативного влияния на плод.
Профилактика
Предупредить развитие панкреатита на этапе гестации поможет соблюдение диеты и своевременное лечение любых заболеваний пищеварительной системы.
Источник: https://www.obozrevatel.com/health/bolezni/pankreatit-pri-beremennosti.htm
Беременность и острый панкреатит. Причины, симптомы и лечение острого панкреатита у беременных
Острый панкреатит — сложное полиэтиологическое заболевание, характеризующееся воспалительно- деструктивными изменениями поджелудочной железы.
КОД ПО МКБ-10К85. Острый панкреатит.
К86. Другие болезни поджелудочной железы.
ЭПИДЕМИОЛОГИЯ
Среди острых заболеваний органов брюшной полости у беременных, острый панкреатит развивается относительно редко (один случай на 4000 родов).
Острый панкреатит может развиться на любых сроках беременности, но чаще его наблюдают во второй половине (преимущественно у женщин, страдающих хроническим холециститом и имеющих избыточную массу тела). Заболевание протекает тяжело.
МС от острого панкреатита возрастает с увеличением срока беременности. ПС составляет 38%.
КЛАССИФИКАЦИЯ
- Выделяют:· острый панкреатит;
- · хронический панкреатит.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причина острого панкреатита у беременных — нарушение проходимости протока поджелудочной железы, вследствие чего происходит разрыв стенки протока и железы с последующим развитием патологического процесса в тканях.
Повреждение проходимости находится в прямой зависимости от степени нарушения функции жёлчных путей (закупорка камнем протока в области фатерова соска, дискинезия жёлчных путей, спазм или структура области сфинктера Одди, другие патологические состояния, вызывающие деформацию и сужение устья общего жёлчного и панкреатического протоков).
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ОСТРОГО ПАНКРЕАТИТА ПРИ БЕРЕМЕННОСТИ
Диагностика острого панкреатита у беременных сложна. Клиническое течение болезни напрямую зависит от степени патологических изменений в поджелудочной железе. При остром отёке железы течение обычно более лёгкое, в случае геморрагического панкреонекроза — состояние больных крайне тяжёлое.
Во время беременности чаще, чем вне её, возникают безболевые формы панкреатита, для которых характерны шок и симптомы поражения ЦНС. В большинстве случаев заболевание начинается остро, с внезапного появления опоясывающих болей в верхней части живота или в области подреберья.
Боли могут быть постоянными или схваткообразными, прогрессирующими. Нередко они настолько сильные, что вызывают болевой шок или сосудистый коллапс.
Возникновение болей связано с отёком или вовлечением в воспалительный процесс тканей самой железы, воспалением или отёком брыжейки и сальника, а также с надавливанием поджелудочной железой на солнечное сплетение.
Приступы болей могут сопровождаться тошнотой, рвотой, повышением температуры, симптомом раздражения брюшины, а также вздутием, болезненностью и напряжением живота. У 40% больных возникает желтушность кожных покровов и склер. В ряде случаев заболевание сопровождается неврологическими симптомами, головной болью, спутанностью сознания.
ДИАГНОСТИКА ОСТРОГО ПАНКРЕАТИТА У БЕРЕМЕННЫХ
В клиническом анализе крови у больных острым панкреатитом определяют высокий лейкоцитоз со сдвигом формулы влево, отмечают повышение Ht. В биохимическом анализе крови отмечают развитие гипергликемии и гипокальциемии.
Ведущая роль в диагностике этого заболевания принадлежит определению ферментов поджелудочной железы.
Так, через 8 ч после начала заболевания, уровень амилазы в крови значительно повышается и достигает максимальных значений через 24–36 ч (следует отметить, что повышение содержания амилазы в крови наблюдают не только при панкреатите, но и при нормально протекающей беременности, почечной недостаточности, паротите и заболеваниях желчевыводящих путей). Содержание липазы возрастает несколько позже и остаётся повышенным дольше, чем уровень амилазы. Снижение содержания кальция в сыворотке крови при динамическом исследовании свидетельствует о прогрессировании процесса.
Инструментальные исследования
УЗИ. При остром панкреатите поджелудочная железа обычно увеличена в размерах, чаще пропорционально степени выраженности отёка. Эхогенность железы в фазе отёка снижается. При диффузном поражении неоднородность структуры железы выявляют во всех отделах. Расширение панкреатического протока чаще всего возникает при значительном отёке головки, приводящему к сдавлению его выводной части.
Дифференциальная диагностика
Острый панкреатит у беременной следует дифференцировать от острого холецистита, мочекаменной болезни, ПОНРП.
ЛЕЧЕНИЕ ОСТРОГО ПАНКРЕАТИТА ВО ВРЕМЯ БЕРЕМЕННОСТИ
Лечение обострения хронического панкреатита складывается из тех же принципов, что и при остром панкреатите: обезболивание, рациональная диетотерапия, коррекция функции поджелудочной железы, устранение этиологических факторов — купирование воспаления в жёлчных путях.
Цели лечения
Основные лечебные мероприятия у больных острым панкреатитом. · Предотвращение и лечение шока. · Адекватное обезболивание. · Профилактика и лечение инфекции. · Подавление панкреатической секреции.
Показания к госпитализации
Комплексную терапию при средней степени тяжести заболевания продолжают 7–10 дней, при тяжёлом течении — не менее 3 нед. Лечение беременных с острым панкреатитом проводят только в условиях хирургического стационара.
Рациональная терапия эффективна у 85% больных. При отсутствии эффекта от комплексной консервативной терапии, при наличии острой закупорки общего жёлчного протока камнем и развитии желтухи показано хирургическое вмешательство. Операцию проводят независимо от срока беременности, по возможности с её сохранением.
Немедикаментозное лечение
Для борьбы с интоксикацией применяют гемосорбцию и плазмаферез. Коррекцию кислородных нарушений проводят с помощью гипербарической оксигенации, по показаниям — ИВЛ.
Медикаментозное лечение острого панкреатита у беременных
При шоке в необходимом объёме проводят противошоковую терапию, вводят кортикостероидные гормоны.
Применяют спазмолитические препараты и болеутоляющие средства: дротаверин, платифиллин, эуфиллин© (аминофиллин). Также применяют эпидуральную анестезию. В целях предотвращения нагноения больным с панкреонекрозом назначают антибиотики.
Подавление функций железы достигают назогастральным отсасыванием желудочного содержимого каждые 4–6 часов.
С этой же целью назначают мексидол© (этилметилгидроксипиридина сукцинат), сантестатин, соматостатин; исключают приём препаратов и пищевых продуктов (режим голода и жажды) на срок не менее 7 сут. Для снижения гипертензии в протоках поджелудочной железы и устранения их дискинезии вводят метоклопрамид.
Для уменьшения кислотности желудочного содержимого назначают антациды: алмагель© (Алгелдрат+-Магния гидроксид), фосфалюгель© (алюминия фосфат), магния карбонат, магния оксид).
Для нормализации функции поджелудочной железы — пищевые добавки (панкрамин), гомеопатические средства (мамордика композитум), для воздействия на микрофлору кишечника — пробифор© (бифидобактерии бифидум).
СРОКИ И МЕТОДЫ РОДОРАЗРЕШЕНИЯ
Родоразрешение при доношенной или недоношенной беременности проводят через естественные родовые пути с использованием адекватного обезболивания (перидуральная анестезия). Кесарево сечение проводят в исключительных случаях и по абсолютным акушерским показаниям, в связи с высоким риском развития инфекционных осложнений.
Источник: http://www.MedSecret.net/akusherstvo/hirurgicheskaja-patologija-pri-beremennosti/406-ostryj-pankreatit-pri-beremennosti

 Дискомфорт и боль в животе — основной симптом панкреатита
Дискомфорт и боль в животе — основной симптом панкреатита