05.11.2019
Травматический шок – это жизнеугрожающее и опасное состояние, которое возникает при тяжёлых обширных травмах
Причины возникновения травматического шока
В механизме развития болевого шока основным является гиповолемия (состояние, характеризующееся уменьшением объёма циркулирующей крови, что приводит к снижению кровоснабжения тканей организма). Она возникает из-за расстройств нейрогуморальной системы, которые, в свою очередь, развиваются вследствие тяжёлого механического повреждения.
Тяжелые травмирующие факторы
- обширные травмы головного мозга, черепно-мозговые травмы;
- множественные проникающие ранения брюшной полости;
- множественные и сочетанные травмы таза, конечностей, грудной клетки;
- тяжёлые длительные травмирующие операции;
- тяжёлые огнестрельные ранения.
Основные факторы развития болевого шока
- чрезмерное болевое раздражение;
- потеря большого объёма крови.
Причины, способствующие развитию шока
- психическое и физическое перенапряжение;
- переохлаждение;
- перегревание;
- переутомление;
- голодание;
- дополнительное травмирование при транспортировке;
- несвоевременно оказанная помощь.
Патогенез развития травматического шока
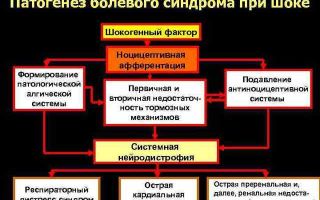
Болевой шок развивается из-за снижения объёма циркулирующей крови, вследствие чего активируется выработка специальных физиологически активных веществ – катехоламинов (адреналина, норадреналина), которые влияют на кровообращение в тканях – снижается кровоток в капиллярах. Это состояние называется расстройством микроциркуляции, что в свою очередь приводит к нарушению кислотно-щелочного равновесия в сторону накопления кислот – ацидозу. Из-за этих процессов ещё больше снижается кровоснабжение тканей, страдают жизненно важные органы – головной мозг, печень, почки.
Основные признаки травматического шока
- сильные и множественные травмы у больного;
- после повреждения больные ощущают нестерпимую боль, которую выражают криком, стоном, словами, плачем. В дальнейшем они могут лишь издавать слабый стон, что может ввести в заблуждение о состоянии больного. Это обусловлено шоком;
- наблюдается заторможенное состояние;
- выраженное побледнение кожи и слизистых;
- учащённое сердцебиение и дыхание;
- может наблюдаться кровотечение из области полученных травм.
Фазы шока
Эректильная фаза
Наступает сразу после получения механического повреждения. Больные в сознании, наблюдается возбуждение двигательное и речевое, больные не могут адекватно оценить тяжесть своего состояния. Для этой фазы характерна:
- прерывистая речь;
- беспокойный взгляд;
- бледность кожи и слизистых оболочек;
- обильный холодный пот;
- учащённый пульс;
- нормальное или даже несколько повышенное АД;
- одышка больше 20 в минуту;
Эректильная фаза шока обычно непродолжительна и длится от нескольких минут до нескольких часов. Далее она переходит в торпидную фазу.
Торпидная фаза
Для неё характерно: заторможенность пострадавшего и снижение функции сердечно-сосудистой системы, нарушение дыхательной функции, кислородное голодание организма. Наблюдается:
- оглушение – больной не реагирует на окружающих, безучастен, отвечает на вопросы односложно;
- снижение реакции на боль или вовсе её отсутствие;
- пониженная температура тела;
- кожа бледная, покрыта холодным потом;
- частое поверхностное дыхание;
- частый пульс;
- ощущение сильной жажды;
- может возникать рвота;
- отсутствие или снижение количества мочи.
Торпидная фаза шока клинически делится на 4 степени тяжести:
- Шок I степени (лёгкий) – больные в сознании, слегка заторможены, отмечается адекватная реакция на происходящее. Кожа бледная, иногда с синюшным оттенком. Пульс 90 — 100 в минуту, систолическое АД 100 — 90 мм рт.ст. В эту стадию даже самые минимальные противошоковые мероприятия дают хороший эффект.
- Шок II степени (средней тяжести) – больные заторможены, температура тела ниже 36 °С, кожа бледная, пульс 110 — 120 ударов в минуту, систолическое АД 90 — 70 мм рт. ст., мочи мало.
- Шок III степени (тяжёлый) – у больных наблюдается резко выраженная заторможенность. Кожа бледно-серого цвета. Температура тела низкая. АД меньше 70 мм рт. ст. Частота сердечных сокращений 120 — 140 ударов в минуту. Моча отсутствует.
- Терминальная стадия – у больных отсутствует сознание и реакция на внешние раздражители, кожа бледная с землистым оттенком. Пульс практически не прощупывается. АД не определяется. Температура тела резко снижена. Моча отсутствует.
Неотложная помощь при травматическом шоке
- Необходимо обеспечить проходимость верхних дыхательных путей – очистить носовые ходы и ротовую полость от крови, рвотных масс и провести искусственное дыхание методом «изо рта в рот» или «изо рта в нос», нужно помнить о своей защите и проводить реанимационные мероприятия со средствами индивидуальной защиты.
- Произвести остановку наружного кровотечения – если имеет место кровотечение из артерии, то показано наложение жгута, а при венозном и капиллярном накладывают давящую повязку.
- При остановке сердца необходимо провести закрытый массаж сердца.
- На открытые раны следует наложить повязки из подручных средств.
- По возможности дать обезболивающее, но если человек без сознания, то таблетки ему давать не следует.
- При переломах конечностей нужно наложить шины, изготовленные из подручных средств. Обездвиживание конечностей при переломах является очень важным моментом профилактики травматического шока, так как уменьшается боль.
- Вызвать «скорую помощь».
- Согреть больного.
При травматическом шоке нельзя:
- оставлять больного одного;
- трогать и переносить больного без необходимости, так как это может привести к дополнительной травматизации;
- пытаться самим вправлять повреждённую конечность – это может повлечь возникновение кровотечения и усугубить состояние больного;
- накладывать шину, если есть открытый перелом с кровотечением. Прежде всего, нужно остановить его;
- давать пить, так как у человека может быть внутреннее кровотечение, а питье может усугубить его. Рекомендуется лишь смачивать губы больного.
Лечение травматического шока
Медикаментозная терапия
- обеспечить проходимость верхних дыхательных путей. Если произошла остановка дыхательной деятельности, то проводят интубацию трахеи и подключают аппарат искусственной вентиляции лёгких;
- подача увлажнённого кислорода;
- необходимо обеспечить венозный доступ – лучше всего катетеризировать центральные вены и как минимум 2 периферические вены;
- обезболивание – применяются промедол, трамадол, фентанил, диазепам, также возможно использование новокаиновых блокад;
- вливание внутривенных кристаллоидных и коллоидных растворов, а также компонентов крови для восстановления объёма циркулирующей крови;
- гормональная терапия – глюкокортикоидные гормоны – преднизолон;
- для борьбы с токсическими компонентами, возникающими после травмы, используется метод форсированного диуреза. Это вливание больших объёмов изотонических растворов с одновременным назначением мочегонных препаратов.
Хирургическое лечение
При травматическом шоке хирургические операции проводятся только по жизненным показаниям:
- наложение трахеостомии – суть операции заключается в том, что больному образуют временное или постоянное соустье трахеи с внешней средой с помощью специальной канюли. Показанием для данной операции является нарушение механической проходимости дыхательных путей, которую невозможно устранить другими методами;
- хирургические операции по остановке кровотечения – наложение зажима на сосуд, прошивание и перевязка сосуда в ране;
- прокалывание груди иглой при напряжённом пневмотораксе;
- пункция мочевого пузыря при задержке мочеиспускания;
- операции, направленные на окончательную остановку наружного и внутреннего кровотечения;
- операции при повреждении внутренних органов;
- трепанации черепа при черепно-мозговых травмах.
Заключение
Травматический шок является очень опасным состоянием и требует безотлагательной помощи. Успех в его лечении напрямую зависит от своевременно оказанной помощи. Очень важную роль при болевом шоке играет первая помощь. Знание основных этапов её оказания может помочь спасти человеческую жизнь.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(8
Источник:
Травматический шок — причины и стадии. Алгоритм оказания неотложной помощи при травмах и травматическом шоке
Содержание
Источник: https://grbnt.ru/perelomy/bolevoj-shok-simptomy-i-pervaya-pomoshh-priznaki-travmaticheskogo-shoka-u-detej-i-neotlozhnye-protivoshokovye-meropriyatiya.html
Оказание первой помощи при шоке
Для человека, который получил травматический шок — неотложная помощь будет заключаться в следующем:
- По возможности устранить причину.
- Провести как можно быстрее спасательные работы (доставить пострадавшего в больницу) соблюдая разумные меры предосторожности.
Можно и нужно:
- Постарайтесь остановить кровь при присутствующем кровотечении как можно быстрее.
- В холодное время года следует аккуратно транспортировать пострадавшего в теплое помещение.
- Важно смачивать губы и рот пострадавшего.
- Вывихи и переломы следует зафиксировать с помощью наложения шин.
- Постараться успокоить пострадавшего.
Нельзя и противопоказано:
- Не давайте пострадавшему никаких «сердечных» препаратов — это может понизить и так уже низкое давление.
- Не пытайтесь извлечь инородные предметы (нож, осколок и т.д) из тела пострадавшего — это может вызвать повторный болевой шок и вызвать более сильно кровотечение, что в свою очередь может привести к смерти.
- Не стоит пытаться «вложить» выпавшие внутренние органы (при травмах живота), лучше закройте их смоченной в воде салфеткой (для пострадавшего это безболезненно).
- Не поите и не кормите пострадавшего с подозрением на повреждение брюшной полости, травмами головы и шеи.
- Ни в коем случае не давайте пострадавшему алкоголь.
Причины болевого шока
Исходя из причин, которые вызвали болевой шок, данное состояние можно разделить на экзогенное и эндогенное. Экзогенный шок может развиться при ожогах, операциях, травмах, поражении электротоком. Причина эндогенного шока кроется в самом организме. Это может быть инфаркт, печеночная колика, разрыв внутренних органов (матки), прободная язва желудка, почечная колика.
Основной причиной болевого шока является мощный болевой раздражитель.
Такое состояние обычно возникает в результате сильной травмы, которая сопровождается кровопотерей и болями. Это шок травматический или экзогенный. Его провоцируют механические травмы, переломы, огнестрельные и ножевые ранения. Возникает такой вид болевого шока при сильном обморожении, ожоге, поражении током.
Другими причинами патологического состояния может стать осложнения различных заболеваний, симптомом которых является сильная боль. Это бывает при илеусе, разрыве матки, печеночной или почечной колике, инфаркте, инсульте, прободной язве желудка, внематочной беременности и других патологиях.
Симптомы болевого шока различаются в зависимости от определенных фаз состояния: первая – возбуждение, вторая – торможение.
Для стадии возбуждения, которая еще называется эректильной, характерны бледность лица, частый пульс, холодный пот, высокое давление, учащение дыхания, тремор, расширение зрачков. Человек при этом может кричать, выполнять резкие движения.
Этот этап шокового состояния длится недолго – до пятнадцати минут, затем он переходит в более тяжелую фазу, основной признак которой – падение давления. В медицинской терминологии эта фаза называется торпидной.
Стадия торможения сопровождается следующими симптомами:
- Потеря сознания
- Сильный упадок сил
- Отсутствующая реакция на боль
- Бледность
- Низкий пульс
- Понижение температуры тела
- Слабое дыхание
- Холодные конечности
- Синеватый оттенок губ и ногтей
- Снижение мышечного тонуса
Признаки болевого шока зависят от тяжести травмы
В этой фазе различают три стадии шокового состояния. При первой давление понижается до 100 мм. рт. ст., проявляется заторможенность и тахикардия.
На второй – снижение давления до 80 мм. рт. ст., на третьей стадии давление падает критически, пострадавший обычно теряет сознание.
Необходимо знать, что низкое давление на протяжении длительного времени обычно приводит к опасным и плачевным последствиям.
Лечение травматического шока
По своей сути лечение травматического (болевого) шока — это усиленная борьба с проявлениями боли.
Лучше всего воспользоваться наркотическими анальгетиками, но использование этих препаратов без специального рецепта (да и вряд ли кто-то носит их с собой) попадает под статьи уголовного кодекса.
Поэтому обычно используется раствор Кетанов, либо, как самый крайний случай (в автоаптечках), анальгин с димедролом, в соотношении 2:1.
Если первая инъекция не помогла, то можно повторить, но стоит максимально отсрочить повторную инъекцию, строго по мере надобности. Если анальгетиков под рукой нет, то можно попытаться обезболить подручными средствами:
- Дать ненаркотические анальгетики: анальгин, аспирин.
- Приложить к поврежденному участку лёд (можно раздобыть в близлежащих магазинах) либо бутылку с холодной водой (лучше предварительно завернув её в не ворсистую ткань).
В случае травматического шока проводится комплексное лечение с применением ряда средств:
- Введение сердечно-сосудисных средств.
- Введение анальгезирующих средств.
- Иммобилизация поврежденных конечностей.
- Введение полиглюкина или плазмы.
Во всех случаях проводится полный комплекс противошоковых мер. Вопрос об эвакуации (если она не была проведена) решается только после стабилизации состояния пострадавшего.
Наиболее часто шок возникает в результате тяжелых обширных повреждений, сопровождающихся кровопотерей.
Предрасполагающими моментами к развитию травматического шока являются нервное и физическое переутомление, испуг, охлаждение, наличие хронических заболевании (туберкулез, болезни сердца, обмена веществ и т.д.).
Шок часто наблюдается у детей, которые плохо переносят кровопотери, и у стариков, очень чувствительных к болевым раздражениям.
Шок может возникнуть при травме наиболее чувствительных, так называемых рефлексогенных зон (грудная полость, череп, брюшная полость, промежность).
Шок может возникнуть сразу после травмы или через 2—4 ч в результате неполного проведения противошоковых мероприятий и его профилактики.
В течении травматического шока выделяют две фазы. Первая фаза — эректильная — возникает в момент травмы.
В результате болевых импульсов из зоны повреждения происходит резкое возбуждение нервной системы, повышается обмен веществ, в крови увеличивается содержание адреналина, учащается дыхание, наблюдается спазм кровеносных сосудов, усиливается деятельность гипофиза, надпочечников. Эта фаза шока очень кратковременна и проявляется выраженным психомоторным возбуждением.
Защитные свойства организма быстро истощаются, компенсаторные возможности угасают, и развивается вторая фаза — торпидная (фаза торможения). В этой фазе происходит угнетение деятельности нервной системы, сердца, легких, печени, почек. Накопление в крови токсичных веществ вызывает паралич сосудов и капилляров.
(легкий). Пострадавший бледен, сознание, как правило, ясное, иногда отмечается легкая заторможенность, рефлексы снижены, одышка. Пульс учащен — 90—100 ударов в минуту, артериальное давление не ниже 100 мм рт.ст.
Шок II степени (средней тяжести). Отмечаются выраженная заторможенность, вялость, кожные покровы и слизистые оболочки бледные, акроцианоз. Кожа покрыта липким потом, дыхание учащенное и поверхностное. Зрачки расширены. Пульс 120—140 ударов в минуту, артериальное давление 70—80 мм рт.ст.
Шок III степени (тяжелый). Состояние пострадавшего тяжелое, сознание сохранено, но окружающее он не воспринимает, на болевые раздражители не реагирует.
Кожные покровы землисто-серого цвета, покрыты холодным липким потом, выражена синюшность губ, носа и кончиков пальцев. Пульс нитевидный, 140— 160 ударов в минуту, артериальное давление менее 70 мм рт.ст.
Дыхание поверхностное, частое, иногда урежено. Могут быть рвота, непроизвольные мочеотделение и дефекация.
Шок IV степени (предагония или агония). Сознание отсутствует. Пульс и артериальное давление не определяются. Тоны сердца выслушиваются с трудом. Дыхание атональное, по типу заглатывания воздуха.
Лечение патологического состояния
При болевом шоке человеку в первую очередь дают обезболивающие анальгетики, например, Промедол или Трамадол. Также в этом случае делают инъекции Димедрола и Анальгина в пропорции 1:2 или вводят Кетанов. При этом важно знать, что анальгезирующие препараты не разрешаются применять при низком артериальном давлении, а также черепно-мозговой травме.
Больному также назначаются сердечно-сосудистые препараты, которые эффективно повышают артериальное давление.
Если у пострадавшего наблюдается кровотечение, его необходимо устранить. Для этого пережимают кровеносный сосуд, используя для этого жгут. Первая медицинская помощь заключается также в наложениях шин при ранении, переломе и повреждении мягких тканей.
- В зависимости от того, где травма у больного, его необходимо правильно уложить, придерживаясь правил оказания первой медицинской помощи.
- Для устранения болевого шока больному вливают плазму или Полиглюкин, делают новокаиновую блокаду.
- Эвакуировать пациента можно только после устранения симптомов шока.
Первая помощь в домашних условиях
При болевом шоке необходима срочная медицинская помощь
Народными методами в домашних условиях болевой шок не лечится. Поэтому при наличии его симптомов необходимо незамедлительно вызвать неотложную помощь, в противном случае игнорирование проблемы может грозить человеку летальным исходом.
Перед оказанием первой помощи человека согревают, используя теплую одежду, одеяло, грелки. При отсутствии рвоты можно дать горячий чай. Однако запрещается употреблять жидкость при ранении в живот.
К поврежденному месту прикладывают что-то холодное, лучше лед. Не разрешается инородные предметы из тела пострадавшего извлекать самостоятельно.
Можно дать больному анальгетик, который находится в аптечке, например, обычный Анальгин. Для снятия стресса могут применяться Валокордин, Корвалол.
Следует знать, что такое состояние негативно сказывается на человеческом организме. Даже через некоторое время после устранения шокового состояния в результате нарушенного кровоснабжения возможны патологические изменения, протекающие во внутренних органах. Может нарушаться координация движений, а также развиваются невриты.
Во многом благоприятный исход зависит от своевременно оказанной медицинской помощи.
Источник: https://biglionz.ru/delat-bolevom-shoke/
Болевой шок
Сильная боль может вызывать болевой шок вследствие перевозбуждения парасимпатической нервной системы. Это приводит к значительному снижению сердечного ритма (брадикардия), что в свою очередь уменьшает пульс и приводит к опасному падению кровяного давления (шок). По патогенезу болевой шок соответствует нейрогенному.
Нейрогенный шок — это дистрибутивный тип шока, приводящий к низкому кровяному давлению, иногда с замедлением сердечного ритма, что связано с нарушением вегетативных путей в спинном мозге.
Как именно мучительная боль вызывает нейрогенный шок, до конца не выяснено.
В учебниках нейрогенный шок относится к состоянию, при котором из-за повреждения спинного мозга или ЦНС, периферического высвобождения катехоламинов не происходит. Это вызывает потерю вазомоторного тонуса и, как следствие, скопление крови в периферических сосудах и шок.
Это нарушение кровообращения заставляет мышцы обрабатывать энергию, используя форму метаболизма, называемую анаэробным метаболизмом. Падает кровяное давление. Падение сердечного ритма происходит если повреждение спинного мозга затрагивает области выше (проксимальных) позвонков T-6.
Ниже T-6 частота сердечных сокращений не будет затронута, но кровь будет накапливаться в нижних конечностях, вызывая теплую, сухую и покрасневшую кожу.
Болевой шок может быть опасным осложнением, приводящим к дисфункции органов и смерти, если не будет своевременно распознан и вылечен. Это состояние не следует путать со спинальным шоком, который по своей природе не является нарушением кровообращения.
Содержание
- 1 Признаки и симптомы
- 2 Причины
- 3 Лечение
Признаки и симптомы
Вследствие отсутствия симпатического тонуса, который играет главную роль при иных формах шока, болевой шок имеет ряд уникальных и не типичных признаков.
При других формах шока симпатическая нервная система запускает различные компенсаторные механизмы, высвобождая адреналин, норадреналин и его основные химические медиаторы. Эти нейротрансмиттеры вызывают учащенное сердцебиение, учащенное дыхание и потоотделение.
Они также вызывают сужение кровеносных сосудов (вазоконстрикция), чтобы отвести кровь от конечностей к жизненно важным органам. При болевом шоке организм теряет способность активировать симпатическую нервную систему и не может запустить эти компенсаторные механизмы.
Остается только парасимпатический тонус.
Следовательно, уникальное представление нейрогенного шока включает в себя:
- Мгновенное снижение артериального давления (гипотензия) из-за внезапной, массированной релаксации гладкой мускулатуры в стенках кровеносных сосудов (вазодилатация);
- Теплая, сухая и покрасневшая кожа из-за образования венозных отложений вследствие потери тонуса сосудов
- Приапизм (также возникает из-за вазодилатации);
- Частота сердечных сокращений падает, что может приводить к брахикардии.
В случае развития болевого шока вследствие травм верхних отделов позвоночника:
- Если травма локализуется ниже пятого шейного позвонка, у пациента наблюдается диафрагмальное дыхание из-за потери нервного контроля над межреберными мышцами (которые необходимы для грудного дыхания);
- При локализации травмы выше третьего позвонка, происходит остановка дыхания из-за потери нервного контроля над диафрагмой.
Причины
Болевой шок может возникнуть в результате серьезного повреждения центральной нервной системы (травмы головного мозга, шейного или верхнего грудного отдела спинного мозга).
Проще говоря: травма вызывает внезапную потерю фоновой симпатической стимуляции кровеносных сосудов.
Это заставляет их расслабляться (вазодилатация), что приводит к внезапному снижению артериального давления (вторично к снижению периферического сосудистого сопротивления ).
Нейрогенный шок возникает в результате повреждения спинного мозга выше уровня 6-го грудного позвонка. Он встречается примерно у половины людей, которые страдают от травмы спинного мозга в течение первых 24 часов, и обычно не проходят в течение одной-трех недель.
Лечение
Для нейтрализации болевого шока применяются вазопрессоры. Они используются с целью поддержания адекватного уровня кровяного давления.
Примером часто применяемого вазопрессора являются допамин, который действует главным образом на альфа-1-рецепторы, вызывая сужение сосудов. Это, в свою очередь, повышает кровяное давление, вследствие сужения артерий.
Допамин используется отдельно или в комбинации с другими инотропными средствами.
Также широко применяется добутамин, который действует на бета-1-рецепторы в организме, вызывая учащение пульса. Это увеличение частоты сердечных сокращений повышает кровяное давление.
- Фенилэфрин может использоваться для лечения пострадавших с плохой переносимостью допамина.
- Атропин применяется для замедления сердечного ритма.
Источник: https://lechimtravmy.ru/travmy/bolevoj-shok
Болевой шок — стадии, причины, первая помощь
- Болевой шок проявляется реакцией на боль, в результате которой страдают прежде всего нервная, сердечно-сосудистая и дыхательная системы.
- Он протекает постепенно и имеет разные стадии.
- Если не предпринять незамедлительных мер, эта ситуация чревата опасным исходом вплоть до смерти.
- Важно успеть оказать пострадавшему первую помощь до приезда бригады врачей.
Определение
Болевой шок представляет собой быстро развивающуюся и угрожающую жизни реакцию организма на чрезмерное болевое воздействие, сопровождающееся тяжкими нарушениями деятельности всех систем и органов.
Главный его признак, помимо острой боли, – понижение давления.
Причины
Основной причиной шока служит травма кровотока, вызванная болевым раздражителем, которым могут выступать:
- холод;
- ожог;
- механические воздействия;
- поражение током;
- переломы;
- ножевые или пулевые ранения;
- осложнения заболеваний (застревание пищевого комка в пищеводе, разрыв матки, внематочная беременность, колики в печени и почках, инфаркт, прободная язва желудка, инсульт).
Травма нарушает целостность сосудов и сопровождается потерей крови. Вследствие этого объём циркулирующей жидкости уменьшается, органы не питаются кровью, теряют возможность осуществлять функции и отмирают.
Чтобы на должном уровне поддерживать кровоснабжение жизненно важных органов (мозг, сердце, лёгкие, печень, почки) в дело вступают компенсаторные механизмы: кровь убывает из других органов (кишечник, кожа) и прибывает к этим. Т.е. происходит распределение (централизация) кровотока.
Но этого хватает лишь на некоторое время.
Следующим компенсаторным механизмом является тахикардия – повышение силы и частоты сердечных сокращений. Это увеличивает кровяной поток сквозь органы.
Поскольку организм работает на износ, спустя какой-то промежуток времени механизмы компенсации становятся патологическими. Понижается тонус микроциркуляторного русла (капилляров, венул, артериол), кровь застаивается в венах. От этого организм испытывает ещё один шок, т.к. суммарная площадь венул громадна и кровь по органам не циркулирует. В мозг поступает сигнал о повторной кровопотере.
Вторыми теряют мышечный тонус капилляры. Кровь депонируется в них, отчего там возникают тромбы и непроходимость.
Нарушается процесс свёртывания крови, потому что из неё вытекает плазма, а новым потоком в это же место поступает ещё одна порция форменных элементов.
Из-за того, что тонус капилляров не восстанавливается, эта фаза шока является необратимой и конечной, наступает сердечная недостаточность.
ЦНС не может выполнять сложные рефлекторные акты, нарушения в её работе прогрессируют по мере развития ишемии (отмирания тканей) мозга.
Источник: http://neuro-logia.ru/zabolevaniya/simptomy-i-sindromy/bolevye-sindromy/bolevoj-shok.html
Болевой шок. Симптомы и методы устранения
Болевой шок – состояние, вызванное сильной болью, которая возникает при травмах, падении. Нервно-психическое состояние так же имеет значение в развитии шока. При болевом шоке человек находится в сознании.
Но в некоторых случаях может наступить и потеря сознания. Если к сильной боли присоединяется обильная кровопотеря, может наступить смерть.
Причины болевого шока
Исходя из причин, которые вызвали болевой шок, данное состояние можно разделить на экзогенное и эндогенное. Экзогенный шок может развиться при ожогах, операциях, травмах, поражении электротоком. Причина эндогенного шока кроется в самом организме. Это может быть инфаркт, печеночная колика, разрыв внутренних органов (матки), прободная язва желудка, почечная колика.
Симптомы болевого шока
Когда у пострадавшего развивается болевой шок, симптомыразвиваются в зависимости от фазы шока и степени его тяжести. Выделяют 2 фазы травматического шока – эректильная и торпидная. Начальная фаза (эректильная) кратковременная, больной возбужден, раздражителен, кричит, мечется. Пульс и дыхание учащаются, давление повышается.
После этой фазы наступает вторая фаза шока — торпидная. Она имеет 3 степени. Для первой характерно смена возбужденного состояния на торможение центральной нервной системы. Давление падает, рефлексы снижены, умеренная тахикардия.
При второй степени давление падает, пульс учащается, поверхностное дыхание. Третья степень тяжелая. Может наступить смерть. Давление опускается до критических цифр, больной бледнеет, почти не может говорить.
Если первая помощь при болевом шоке в этой стадии не оказана, наступает предагония, агония и клиническая смерть.
Лечение болевого шока
Если имеет место кровотечение, то в первую очередь необходимо остановить кровотечение.
Это проводят при помощи наложения жгута (если артериальное кровотечение), тугой повязки (венозное или капиллярное), пальцевым прижатием, тугой тампонадой с помощью тампонов с 3% перекисью.
Так как у больного давление пониженное, не стоит давать сердечные препараты (корвалол, нитроглицерин). Они не помогут, и еще больше снизят давление.
Когда в ране имеются осколки или нож, не стоит самостоятельно их удалять, если первая помощь при болевом шоке оказывается не медицинским работником. Это может усилить кровотечение, боль. Внутренние органы, которые выпали наружу, не вправлять. Накрыть их стерильной, влажной салфеткой. Не допускать ее высыхания.
При холодной погоде пострадавшего надо укрыть и согреть, но не перегревать. Давать больше питья. Лучше давать водно-солевые растворы. Поить порциями, с ложки. Нельзя кормить и поить больного при травме брюшной полости, головы, шеи, или если человек без сознания или в полусознательном состоянии.
При переломах и вывихах накладывается иммобилизационная шина. Это уменьшает боль. Пострадавшего как можно быстрее госпитализируют. Желательно это сделать, когда состояние пострадавшего стабильно.
Когда развился болевой шок, симптомы снимаются с помощью лекарственных препаратов. По возможности дать препараты, снимающие боль (анальгин), положить холод на место травмы. Применяют сердечно — сосудистые средства, внутривенно вводят плазму или плазмозаменяющие препараты.
]
Источник: https://naturemed.ru/simptomy-bolevogo-shoka/
Болевой шок — это… Что такое Болевой шок?
Травматический шок — тяжёлое, угрожающее жизни больного патологическое состояние, возникающее при тяжёлых травмах, операциях, большой потере крови. По патогенезу травматический шок соответствует гиповолемическому.
Причины и механизмы развития травматического шокa
Распространено бытовое выражение «болевой шок», «смерть от болевого шока». Однако в действительности никакого «болевого шока» не существует, и умереть от одной лишь боли — даже очень сильной — человек не может.
Истинной причиной развития травматического шока является быстрая потеря большого объёма крови или плазмы.
Причём эта потеря не обязана быть в виде явного (наружного) или скрытого (внутреннего) кровотечения — шоковое состояние может вызывать и массивная экссудация плазмы через обожжённую поверхность кожи при ожогах, например.
Важное значение для развития травматического шока имеет не столько абсолютная величина кровопотери, сколько скорость кровопотери. При быстрой кровопотере организм имеет меньше времени приспособиться и адаптироваться, и развитие шока более вероятно. Поэтому шок более вероятен при ранении крупных артерий, например, бедренной.
Cильная боль, а также нервно-психический стресс, связанный с травмой, несомненно играют роль в развитии шокового состояния (хотя и не являются его главной причиной), и усугубляют тяжесть шока.
Факторами, приводящими к развитию травматического шока или усугубляющими его, являются также травмы с повреждением жизненно важных органов (например, ранение в грудную клетку, переломы ребёр с нарушением функции внешнего дыхания, черепно-мозговая травма). В подобных случаях тяжесть шока определяется не величиной кровопотери и не интенсивностью болевого синдрома, а характером травмы и степенью сохранности функции жизненно важных органов.
Быстрая и массивная крово- или плазмопотеря приводят к резкому уменьшению объёма циркулирующей крови в организме пострадавшего. В результате у пострадавшего быстро и сильно падает артериальное давление, ухудшается снабжение тканей кислородом и питательными веществами, развивается тканевая гипоксия.
Из-за недополучения тканями кислорода в них накапливаются токсичные недоокисленные продукты обмена веществ, развивается метаболический ацидоз, нарастает интоксикация.
Недополучение тканями глюкозы и других питательных веществ приводит к их переходу на «самообеспечение» — усиливается липолиз (распад жиров) и белковый катаболизм.
Организм, пытаясь справиться с кровопотерей и стабилизировать артериальное давление, реагирует выбросом в кровь различных сосудосуживающих веществ (в частности, адреналин, норадреналин, дофамин, кортизол) и спазмом периферических сосудов.
Это может временно стабилизировать артериальное давление на относительно «приемлемом» уровне, но одновременно ещё больше ухудшает ситуацию со снабжением периферических тканей кислородом и питательными веществами.
Соответственно еще больше усиливаются метаболический ацидоз, интоксикация недоокисленными продуктами обмена веществ, катаболические процессы в тканях.
Происходит централизация кровообращения — в первую очередь кровоснабжаются головной мозг, сердце, легкие, в то время как кожа, мышцы, органы брюшной полости недополучают крови. Недополучение крови почками приводит к снижению клубочковой фильтрации мочи и ухудшению выделительной функции почек, вплоть до полной анурии (отсутствия мочи).
Cпазм периферических сосудов и повышение свёртываемости крови как реакция на кровотечение способствуют закупорке мелких спазмированных сосудов (прежде всего капилляров) крошечными тромбами — сгустками крови.
Развивается так называемый «ДВС-синдром» — синдром диссеминированного внутрисосудистого свёртывания. Закупорка мелких сосудов ещё больше усиливает проблемы с кровоснабжением периферических тканей и, в частности, почек.
Это приводит к дальнейшему нарастанию метаболического ацидоза и интоксикации. Может развиться так называемая «коагулопатия потребления» — нарушение свёртываемости крови вследствие массивного потребления свёртывающих агентов в процессе распространённого внутрисосудистого свёртывания.
При этом может развиться патологическая кровоточивость или возобновиться кровотечение из места травмы, и произойти дальнейшее усугубление шока.
Снижение кровоснабжения надпочечников и их функции на фоне повышения потребности «шоковых» тканей в глюкокортикоидах приводит к парадоксальной ситуации.
Несмотря на высокий уровень кортизола в крови (выброс!), наблюдается относительная надпочечниковая недостаточность.
Объясняется это тем, что «выброшено» меньше, чем нужно тканям, а плохо кровоснабжаемые надпочечники физически не способны выдать больше кортизола.
Попытки организма справиться с болью путём увеличения секреции эндорфинов (эндогенных аналогов опиатов) приводят к дальнейшему падению артериального давления, развитию заторможенности, вялости, анергии.
Реакцией на снижение артериального давления и на высокий уровень катехоламинов в крови является тахикардия (учащённое сердцебиение).
При этом из-за недостаточности объёма циркулирующей крови одновременно уменьшен сердечный выброс (ударный объём сердца) и имеется слабое наполнение пульса (вплоть до нитевидного или неопределяемого пульса на периферических артериях).
Исходом тяжёлого шока без лечения обычно бывает агония и смерть.
В случае сравнительно нетяжёлого или средней тяжести шока в принципе возможно самовосстановление (на какой-то стадии дальнейшая раскрутка шока может приостановиться, а в дальнейшем состояние стабилизируется, организм адаптируется и начнётся восстановление).
Но на это нельзя полагаться, так как развитие шокового состояния любой степени само по себе свидетельствует о срыве адаптации, о том, что тяжесть травмы превысила компенсаторные возможности данного конкретного организма.
Симптомы шока
Травматический шок обычно проходит в своём развитии две фазы, так называемую «эректильную» фазу шока и «торпидную» фазу. У больных с низкими компенсаторными возможностями организма эректильная фаза шока может отсутствовать или быть очень короткой (измеряться минутами) и шок начинает развиваться сразу с торпидной фазы.
Эректильная фаза шока
В первой, эректильной, фазе шока больной возбуждён, испуган, тревожен. Он может метаться, кричать от боли, стонать, плакать, жаловаться на боль, просить или требовать анальгетиков, наркотиков.
В этой фазе компенсаторные возможности организма ещё не исчерпаны, и артериальное давление часто бывает даже повышено по сравнению с нормой (как реакция на боль и стресс).
Одновременно отмечается спазм сосудов кожи — бледность, усиливающаяся по мере продолжения кровотечения и/или прогрессирования шока. Наблюдается учащённое сердцебиение (тахикардия), учащённое дыхание (тахипноэ), страх смерти, холодный пот, тремор или мелкие подёргивания мышц.
Зрачки расширены (реакция на боль), глаза блестят. Температура тела может быть слегка повышена (37-38 С) даже в отсутствие признаков инфицирования раны — просто как результат стресса, выброса катехоламинов и повышенного основного обмена.
Пульс сохраняет удовлетворительное наполнение, ритмичность. Отсутствуют признаки развития ДВС-синдрома, синдрома «шоковой почки», «шокового лёгкого». Кожные покровы обычно холодные (спазм сосудов).
Торпидная фаза шока
В этой фазе больной перестаёт кричать, стонать, плакать, метаться от боли, ничего не просит, не требует. Он заторможен, вял, апатичен, сонлив, депрессивен, может лежать в полной прострации или потерять сознание. Артериальное давление снижается, иногда до критически низких цифр или вообще не определяется при измерении на периферических сосудах. Выраженная тахикардия.
Глаза больного с торпидным шоком тускнеют, теряют блеск, выглядят запавшими. Зрачки расширены. Температура тела может быть нормальной, повышенной (присоединение раневой инфекции) или немного пониженной до 35.
0-36.0 C («энергетическое истощение» тканей). Обращает на себя внимание резкая бледность больных, синюшность (цианотичность) губ и других слизистых. Низкий уровень гемоглобина, гематокрита и эритроцитов в крови.
Отмечаются явления интоксикации: губы сухие, запекшиеся, язык сильно обложен, больного мучит постоянная сильная жажда, тошнота. Может наблюдаться рвота.
Наблюдается развитие синдрома «шоковой почки» — несмотря на жажду и даваемое по её поводу обильное питьё, у больного мочи мало и она сильно концентрированная, тёмная. При тяжёлом шоке мочи у больного может не быть вообще.
Синдром «шокового лёгкого» — несмотря на учащённое дыхание и интенсивную работу лёгких, снабжение тканей кислородом остаётся неэффективным из-за спазма сосудов и низкого уровня гемоглобина в крови.
Кожа у больного с торпидным шоком холодная, сухая (холодного пота уже нет — нечем потеть из-за большой потери жидкости при кровотечении), тургор (упругость) тканей понижена. Пульс слабый, плохого наполнения, может быть нитевидным или вообще не определяться.
Отмечаются нарушения функции печени (поскольку печень тоже недополучает крови и испытывает кислородное голодание). Если больной с травматическим шоком выживает, то через несколько дней может появиться (обычно лёгкая) желтушность кожных покровов, как результат повышения уровня билирубина в крови и нарушения билирубинсвязывающей функции печени.
Лечение травматического шока
Первая (доврачебная) помощь при шоке
Следует постараться как можно лучше и полнее остановить кровотечение: прижать пальцем кровоточащий крупный сосуд выше места повреждения, наложить давящую повязку (при венозном или капиллярном кровотечении) или жгут (при артериальном кровотечении), затампонировать открытую рану тампонами с 3 % перекисью водорода (оказывающей кровоостанавливающее действие). Если есть гемостатическая губка или другие средства для быстрой остановки кровотечения, пригодные для использования неспециалистом — следует использовать их.
Не следует, будучи неспециалистом, пытаться извлекать нож, осколок и т. п. — манипуляции такого рода могут вызвать сильное кровотечение, боль и усугубить шок.
В холодную погоду больного с шоком следует тепло укрыть и как можно скорее доставить в тёплое помещение или обогреваемый салон машины (больные с шоком очень чувствительны к переохлаждению). Очень важно обильно (часто, но небольшими порциями — глоточками, чтобы не вырвало или не усилило тошноту) поить больного.
Причём поить надо больше, чем больной сам хочет или просит (столько, сколько он физически может выпить). Начинать поить надо ещё до развития жажды и признаков интоксикации типа сухих губ и обложенности языка.
При этом лучше поить не простой водой, а специальным водно-солевым раствором, содержащим все необходимые организму соли (таким, каким отпаивают при поносе — типа Регидрона или раствора Рингера). Можно поить сладким чаем, соком, компотом, минеральной водой или просто подсоленной до концентрации физраствора обычной водой.
Можно дать немного алкоголя (при условии, что больной ранее «знаком» с алкоголем и нормально его переносит — в противном случае и полстакана водки иногда могут убить).
Переломы, вывихи нужно тщательно иммобилизировать на шинах (любых подходящих досках), чтобы уменьшить боль и предупредить попадание в кровь мельчайших кусочков ткани (костного мозга, жировой ткани), которые могут спровоцировать развитие ДВС-синдрома при шоке.
Больного с шоком следует транспортировать в ближайший стационар как можно быстрее, но при этом соблюдать разумную осторожность и стараться не трясти машину по дороге, чтобы не усилить боль, не спровоцировать возобновление кровотечения и не усугубить шок.
По возможности следует обеспечить доступное неспециалисту обезболивание — побрызгать «заморозкой» или приложить к ране холод (пузырь со льдом или холодную воду), дать 1—2 таблетки любого из имеющихся под рукой ненаркотических анальгетиков типа анальгина, аспирина, кеторолака (при условии, что у больного на них нет аллергии) или, что лучше, сделать инъекцию ненаркотического анальгетика. Предпочтительно давать ненаркотический анальгетик помощнее.
Введение наркотических анальгетиков неспециалистом при шоке, помимо возможных юридических проблем, может быть просто опасным: вызовет угнетение дыхания, дальнейшее падение артериального давления или усиление вялости и заторможенности у больного.
Вводить наркотические анальгетики можно только если Вы точно знаете, что делаете, и уверены, что не причините вреда.
При этом не следует использовать морфин (он сильно снижает артериальное давление и сильно угнетает дыхание, сильнее других наркотиков вызывает сонливость и заторможенность).
При шоке из наркотических анальгетиков оптимальны не снижающие и даже повышающие АД препараты типа буторфанола (морадол, стадол), нальбуфина (нубаин), трамадола (трамал). При сильной боли может быть использован промедол (есть в шприц-тюбиках «военных» походных аптечек).
По возможности следует обеспечить доступное неспециалисту снятие нервно—психического стресса (который тоже усугубляет шок): дачу 1—2 таблеток любого имеющегося бензодиазепинового транквилизатора или 40—50 капель корвалола, валокордина, или небольшого количества крепкого спиртного напитка.
См. также
Посттравматический шок
Wikimedia Foundation. 2010.
Источник: https://dic.academic.ru/dic.nsf/ruwiki/815500
Ответы Mail.ru: Что такое болевой шок и в чем он выражается?
ну кароче такое бывает от сильной боли.. ты перестаешь все чувствовать, и тебе кажется что все нормально и ничего не болит, пусть даже у тебя кровь хлещет
вот нашел в яндексе:
ШОК
В типичных случаях у больного развивается апатия и постепенная потеря сознания, хотя иногда имеют место беспокойство и возбуждение.
Реакция на внешние раздражители и боль снижена. Больной бледен, кожа холодна на ощупь; губы и ногти синеватого цвета, видны крупные капли пота. Появление на поздних стадиях характерной «мраморности» кожи конечностей — грозный прогностический признак. Тонус мышц снижен, резко снижено и кровяное давление. Пульс обычно учащенный, слабый, нитевидный.
Дыхание ослаблено и поверхностно, температура тела ниже нормы.
у меня был. При непроходимости. Читай
Основные патогенетические механизмы развития шока. Шок — общая реакция организма на чрезвычайное воздействие (травма, аллергия) . Клинически — острая сердечно-сосудистая недостаточность и обязательно — полиорганическая недостаточность. Основным звеном патогенеза травматического шока являются нарушения, обусловленные травмой тканевого кровотока.
Травма ведет к нарушению целостности сосудов, кровопотере, что является пусковым механизмом шока. Возникает дефицит объема циркулирующей крови (ОЦК) , обескровливание (ишемия) органов. При этом включаются компенсаторные механизмы, чтобы поддержать на нужном уровне кровообращение в жизненно важных органах (мозг, сердце, легкие, почки, печень) за счет других (кожа, кишечник) , т. е.
происходит перераспределение кровотока. Это называется централизацией кровообращения, за счет этого некоторое время поддерживается работа жизненно важных органов.
Следующий механизм компенсации — тахикардия, что увеличивает прохождение крови через органы. Но спустя некоторое время компенсаторные реакции принимают характер патологических.
На уровне микроциркуляции (артериолы, венулы, капилляры) снижается тонус капилляров, венул, кровь собирается (патологически депонируется) в венулах, что равнозначно повторной кровопотере, т. к. площадь венул огромна.
Далее теряют тонус и капилляры, они не дорастягиваются, заполняются кровью, происходит ее застой, отчего возникают массовые микротромбы в капиллярах — основа нарушения гемокоагуляции. Происходит нарушение проходимости стенки капилляра, утечка плазмы из него, на место этой плазмы опять поступает кровь.
Это уже необратимая, терминальная фаза шока, тонус капилляров не восстанавливается, прогрессирует сердечно-сосудистая недостаточность.
В других органах при шоке изменения вследствие уменьшения кровоснабжения (гипоперфузии) носят вторичный характер. Функциональная активность ЦНС сохраняется, но сложные функции по мере ишемии мозга нарушаются. Шок сопровождается нарушением дыхания, т. к.
имеется гипоперфузия кровью легких. Возникает тахипноэ, гиперпноэ как результат гипоксии. Страдают так называемые недыхательные функции легких (фильтрующая, детоксикационная, кроветворная) , в альвеолах нарушается кровообращение и возникает шоковое легкое — интерстициальный отек. В почках — вначале снижение диуреза, затем возникает острая почечная недостаточность, шоковая почка, т. к.
почка очень чувствительна к гипоксии. Таким образом быстро формируется полиорганическая недостаточность, и без принятия срочных противошоковых мер наступает смерть.
Клиника шока. В начальном периоде часто наблюдается возбуждение, больной эйфоричен, не осознает тяжести своего состояния. Это эректильная фаза, она обычно короткая.
Затем наступает торпидная фаза: пострадавший становится заторможен, вял, апатичен. Сознание сохранено вплоть до терминальной стадии. Кожа бледная, покрыта холодным потом. Для фельдшера скорой помощи наиболее удобен способ примерного определения кровопотери по величине систолического АД.
Определение кровопотери по величине систолического давления:
Если систолическое АД — 100 мм р. ст.
, кровопотеря не более 500 мл.
Если АД — 90–100 мм рт. ст. — до 1 л.
Если АД — 70–80 мм рт. ст. — до 2 л.
Если АД менее 70 мм рт. ст. — более 2 л.
Степени шока:
Шок I степени — явных нарушений гемодинамики может не быть, АД не снижено, пульс не учащен.
Шок II степени — систолическое давление снижается до 90–100 мм рт. ст.
, пульс учащен, усиливается бледность кожных покровов, периферические вены спавшиеся.
Шок III степени: состояние тяжелое. Систолическое — АД 60–70 мм рт. ст. , пульс учащен до 120 в 1 минуту, слабого наполнения. Резкая бледность кожных покровов, холодный пот.
Шок IV степени: состояние крайне тяжелое. Сознание становится спутанным, затем угасает. На фоне бледности кожных покровов появляется цианоз, пятнистый рисунок. Систолическое АД — 60 мм рт. ст. Тахикардия 140–160 в 1 минуту, пульс опреде
Шок- остро развивающееся и угрожающее жизни патологическое состояние, обусловленное действием сверхсильного раздражителя и тяжелым нарушением деятельности ЦНС, кровообращения, дыхания и обмена веществ. Чреват гибелью пациента и требует неотложной мед помощи. Болевой шок- соответственно вызван сильным болевым раздражителем
Сейчас я учусь в 8 классе. Когда я учился в 6 классе я шел по каридору, Пацан вцепился в мою ногу взял ножницы и порезал меня у меня потекла кровь я боли вообще не чувствовал, присел посмотрел на ногу потом лицо сильно посинело и я чуть в обморок не упал.
Там было зрелище я сижу на стуле возле меня много народу и пацан на коленки сел и просит у меня прощениия я его не простил он долбаеб по жизни.
Вот недавно выбесил меня я нанес два удара в лицо и один в бок, из губы пошла кровь он сука все лицо измазал в кровь и всю стенку измазал, и из за этого меня на учет поставили на пол-года.
Я написал встречное заявление что он мне нос разбил это получается он вечером разбил нос мне а я утром ему губу разбил, так вот мы написали на него встречное заявление и его поставили на учет до 18 ле. Вот такие придурки
Спасибо Энни Смит и всей команде Майл. ру — здесь я нашёл столь исчерпывающий ответ, какого нет даже в Википедии!
Травматический шок — тяжёлое, угрожающее жизни больного, патологическое состояние, возникающее при тяжёлых травмах, таких как переломы костей таза, тяжёлые огнестрельные ранения, черепно-мозговая травма, травма живота с повреждением внутренних органов, операциях, большой потере крови. По патогенезу травматический шок соответствует гиповолемическому.
Основные факторы, вызывающие данный вид шока, — сильное болевое раздражение и потеря больших объёмов крови.
Причины и механизмы развития травматического шокa
Распространено бытовое выражение «болевой шок», «смерть от болевого шока». Истинной причиной развития травматического шока является быстрая потеря большого объёма крови или плазмы.
Причём эта потеря не обязана быть в виде явного (наружного) или скрытого (внутреннего) кровотечения — шоковое состояние может вызывать и массивная экссудация плазмы через обожжённую поверхность кожи при ожогах. Важное значение для развития травматического шока имеет не столько абсолютная величина кровопотери, сколько скорость кровопотери.
При быстрой кровопотере организм имеет меньше времени приспособиться и адаптироваться, и развитие шока более вероятно. Поэтому шок более вероятен при ранении крупных артерий, например, бедренной.
Сильная боль, а также нервно-психический стресс, связанный с травмой, несомненно играют роль в развитии шокового состояния (хотя и не являются его главной причиной) и усугубляют тяжесть шока.
Факторами, приводящими к развитию травматического шока или усугубляющими его, являются также травмы с повреждением особо чувствительных зон (промежность, шея) и жизненно важных органов (например, ранение в грудную клетку, переломы рёбер с нарушением функции внешнего дыхания, черепно-мозговая травма).
В подобных случаях тяжесть шока определяется величиной кровопотери, интенсивностью болевого синдрома, характером травмы и степенью сохранности функции жизненно важных органов. Быстрая и массивная крово- или плазмопотеря приводят к резкому уменьшению объёма циркулирующей крови в организме пострадавшего.
В результате у пострадавшего быстро и сильно падает артериальное давление, ухудшается снабжение тканей кислородом и питательными веществами, развивается тканевая гипоксия. Из-за недополучения тканями кислорода в них накапливаются токсичные недоокисленные продукты обмена веществ, развивается метаболический ацидоз, нарастает интоксикация.
Недополучение тканями глюкозы и других питательных веществ приводит к их переходу на «самообеспечение» — усиливается липолиз (распад жиров) и белковый катаболизм.
Организм, пытаясь справиться с кровопотерей и стабилизировать артериальное давление, реагирует выбросом в кровь различных сосудосуживающих веществ (в частности, адреналин, норадреналин, дофамин, кортизол) и спазмом периферических сосудов.
Это может временно стабилизировать артериальное давление на относительно «приемлемом» уровне, но одновременно ещё больше ухудшает ситуацию со снабжением периферических тканей кислородом и питательными веществами. Соответственно еще больше усиливаются метаболический ацидоз, интоксикация недоокисленными продуктами обмена веществ, катаболические процессы в тканях. Происходит централизация кровообращения — в первую очередь кровоснабжаются головной мозг, сердце, легкие, в то время как кожа, мышцы, органы брюшной полости недополучают крови. Недополучение крови почками приводит к снижению клубочковой фильтрации мочи и ухудшению выделительной функции почек, вплоть до полной анурии (отсутствия мочи). Спазм периферических сосудов и повышение свёртываемости крови как реакция на кровотечение способствуют закупорке мелких спазмированных сосудов (прежде всего капилляров) крошечными тромбами — сгустками крови. Развивается так называемый «ДВС-синдром» — синдром диссеминированного внутрисосудистого свёртывания. Закупорка мелких
Источник: https://touch.otvet.mail.ru/question/7786056


 сознания. Если к сильной боли присоединяется обильная кровопотеря, может наступить смерть.
сознания. Если к сильной боли присоединяется обильная кровопотеря, может наступить смерть.