Последствием воспалительного процесса будут потеря веса, отсутствие аппетита, регулярная диарея и астеновегетативный синдром. При ранней диагностике прогнозы для ребенка благоприятны, но осложнения могут стать причиной опасных болезней, некоторые из которых не совместимы с жизнью.
1. Что такое детский панкреатит?
Панкреатит — это воспалительно-дистрофическое поражение поджелудочной железы. Отличительной особенностью заболевания в детском возрасте является слабо выраженная симптоматика, которая напоминает другие болезни пищеварительного тракта. Развивается патология на фоне активного воздействия ферментов поджелудочной железы (происходит своеобразное саморазрушение органа).
Провоцирующие факторы включают в себя погрешности в питании, некоторые хронические болезни пищеварительного тракта и последствия инфекционных процессов.
В каком возрасте может появиться болезнь?
Симптомы панкреатита могут проявиться у детей с самого раннего возраста, но в особой группе риска находятся дошкольники и школьники. Связан такой фактор с разнообразием рациона питания и погрешностями в нем.
2. Классификация
Детский панкреатит может проявляться в острой или хронической форме (каждый тип имеет свои особенности симптоматики и отличается по степени поражения пищеварительного тракта).
По характеру изменений в тканях железы различают гнойный, острый отечный, геморрагический и жировой панкреонекроз. Такая классификация проводится с учетом осложнений болезни.
По скорости развития ДП может быть латентным или рецидивирующим.
Классификация в зависимости от происхождения:
- наследственный тип (аутосомно-доменантная передача);
- вторичная форма (на фоне воспалительных процессов в других органах);
- первичный тип (проявляется в виде приступа острого панкреатита).
3. Причины
В некоторых случаях причины ДП остаются невыясненными. Среди распространенных факторов, провоцирующих заболевание, выделяются наследственная предрасположенность, аномалии в развитии системы пищеварения, последствия аллергических реакций или инфекционного поражения желудочно-кишечного тракта.
Обязательным условием для возникновения панкреатита является нарушение процесса выработки поджелудочной железой собственных ферментов (расщепление и переваривание собственных тканей). Спровоцировать такую патологию может множество внутренних и внешних факторов.
Причины ДП:
- нарушение оттока панкреатического секрета;
- последствия гельминтозов;
- злокачественные патологические процессы;
- осложнения бактериальных или вирусных инфекций;
- тупые травмы живота;
- лактазная недостаточность;
- аномалии развития протоков поджелудочной железы;
- критичные нарушения в обменных процессах;
- осложнения желчнокаменной болезни или холецистита;
- бактериальное поражение пищеварительного тракта;
- патологии желчевыводящих протоков;
- нарушения режима питания;
- некоторые эндокринные болезни;
- нарушение режима питания при восстановительном процессе;
- последствия тяжелых токсико-аллергических реакций.
4. Формы панкреатита
Детский панкреатит может быть острым, хроническим или реактивным по характеру течения. Каждая форма заболевания имеет свои особенности проявления. Масштаб поражения поджелудочной железы отличается. Панкреатиты разных видов подразумевают разные схемы терапии.
Определить конкретную форму воспалительного процесса может только специалист на основании комплексного обследования ребенка.
Острый
Острый панкреатит у детей характеризуется отечностью тканей поджелудочной железы. Осложнения такой патологии могут проявляться в виде некрозов и кровоизлияний. В группу риска входят дети 10-13 лет.
Основными причинами болезни у данной возрастной категории пациентов являются последствия пищевой аллергии и неправильное питание.
Симптоматика панкреатита проявляется в выраженной форме (харакрены внезапные приступы).
Хронический
Хронический панкреатит развивается на фоне фиброза, склероза или паренхимы поджелудочной железы. Функции органа при таком заболевании нарушаются постепенно.
Для развития воспалительного процесса необходимо наличие дегенеративных изменений в системе пищеварения. Хронический ДП может быть первичным или вторичным. По течению заболевание подразделяется на латентную и рецидивирующую форму.
В первом случае симптоматика слабо выражена, но регулярна. Во втором — периоды обострения сменяются разными по длительности ремиссиями.
Классификация по тяжести течения:
- легкая форма;
- среднетяжелая форма;
- тяжелая форма.
Реактивный панкреатит у детей
Реактивный ДП представляет собой ответную реакцию поджелудочной железы на воспалительные процессы в других органах пищеварения. Истинным панкреатитом такая патология становится только при отсутствии адекватной и своевременной терапии. В группе риска находятся дети 10-14 лет.
Самым распространенным провоцирующим фактором болезни является инфекционное поражение пищеварительного тракта.
5. Симптомы и признаки панкреатита
Детский панкреатит в большинстве случаев развивается в легкой форме. Гнойно-воспалительные процессы относятся к единичным эпизодам в медицинской практике. Симптоматика острого и хронического заболевания отличается. В первом случае приступы возникают внезапно и сопровождаются сильным болевым синдромом. Во втором — проявления панкреатита менее выражены, но носят регулярный характер.
Симптомы ДП острой формы:
Симптоматика хронического ДП зависит от степени поражения поджелудочной железы. Болевые ощущения имеют регулярный характер. Обострение наблюдается после употребления вредных продуктов питания (острая, жирная, жареная пища, фаст-фуд).
Спровоцировать приступ могут чрезмерные физические или эмоциональные нагрузки. Симптоматика сохраняется в течение нескольких часов или дней.
Сопутствующими признаками хронического панкреатита являются регулярная изжога, тошнота или рвота, плохой аппетит, а также диарея, чередующаяся с запорами.
6. Диагностика патологии
При диагностике панкреатита у детей используются методы инструментальных и лабораторных исследований. При пальпации брюшной части проявляется выраженный болевой синдром. У ребенка могут наблюдаться все или только некоторые симптомы, характерные для заболевания.
Лабораторные анализы подтверждают наличие воспалительного процесса, а окончательный диагноз ставится после проведения инструментальных процедур.
Методы диагностики:
- липидограмма каловых масс;
- биохимический и общий анализ крови;
- анализ на СОЭ;
- капрограмма кала;
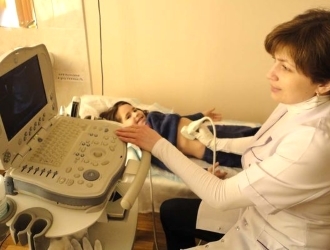
- УЗИ брюшной полости;
- обзорная рентгенография;
- УЗИ поджелудочной железы;
- КТ или МРТ брюшной полости.
Дифференциальная диагностика должна быть проведена с кишечной непроходимостью, острым холециститом или аппендицитом, а также язвенной болезнью. ДП по симптоматике напоминает почечные или желчные колики.
Данные заболевания также должны быть исключены. Диагностика панкреатита у детей затруднена многочисленными факторами. Чем шире будет комплекс процедур обследования, тем выше шанс точной постановки диагноза.
7. Методы лечения
Терапия ДП включает в себя прием медикаментов, консервативные методы и хирургическое вмешательство. При подтверждении диагноза ребенок должен лечиться в стационаре под контролем врачей.
Длительность госпитализации зависит от степени поражения пищеварительной системы. После выписки родителям даются рекомендации, соблюдение которых позволит исключить повторные приступы воспалительного процесса.
В качестве дополнения к основной терапии разрешено использовать некоторые средства альтернативной медицины.
Консервативное лечение
Целью консервативного лечения ДП является обеспечение пораженному органу функционального покоя, купирование симптомов воспаления и устранение причин его возникновения.
В период терапии проводятся мероприятия по предотвращению химического или механического воздействия на пищеварительный тракт. В первые сутки ребенку рекомендована «пищевая пауза» (голодание в течение двух-трех дней).
Разрешается употреблять щелочные минеральные воды без газа. Питание начинается с третьих суток с щадящих продуктов и небольшими порциями.
Другие меры консервативного лечения:
- внутривенное введение растворов глюкозы и блокаторов протеолитических ферментов (Контрикал);
- постельный режим и полный покой организма;
- голодание в течение 48 часов после госпитализации.
Медикаментозное лечение
Медикаментозная терапия ДП проводится не только для купирования симптомов заболевания, но и улучшения функционального состояния системы пищеварения. Препараты подбираются индивидуально. При наличии осложнений схема лечения дополняется антибиотиками. В условиях стационара большинство лекарственных средств назначается детям в виде инъекций.
Принимать таблетированные медикаменты можно только после восстановления режима питания.
Примеры препаратов для лечения ДП:
- антисекреторные средства (Фамотидин, Пирензепин);
- спазмолитики и анальгетики (Папаверин, Но-шпа, Анальгин, Баралгин);
- антигистаминные препараты;
- средства для улучшения микроциркуляции (Пентоксифиллин);
- препараты ферментов поджелудочной железы (Панкреатин);
- антибиотики;
- ингибиторы протеаз (Пентоксил).
Хирургическое лечение
Хирургическое вмешательство используется при наличии серьезных осложнений ДП и отсутствия результата других методов лечения.
Операции могут подразумевать резекцию части пораженного органа, дренирование абсцесса в тканях или удаление некротического участка.
Хирургические процедуры являются радикальными мерами и при терапии детей их используют только при наличии угрозы для жизни маленького пациента.
8. Средства народной медицины
Рецепты альтернативной медицины можно использовать только для детей старше четырех лет. При подборе конкретных средств важно учитывать индивидуальные особенности организма (например, наличие пищевой аллергии).
Народные методы можно использовать в качестве дополнения, но не применять как основной способ терапии воспаления.
Примеры народных средств:
- мед с травами (по 50 г корня аира и одуванчика смешать с чабрецом, корнем крапивы и хмелем (по 25 г), ингредиенты рекомендуется измельчить в порошок, к приготовленной смеси добавить 200 г меда, принимать два раза в день по чайной ложке);
- кукурузные рыльца, календула и ромашка (соединить компоненты в равных частях, чайную ложку смеси залить кипятком, настоять, после процеживания принимать небольшими порциями перед каждым приемом пищи);
- семена укропа, ромашка аптечная и ягоды боярышника (ингредиенты соединить в равных пропорциях, столовую ложку заготовки залить кипятком, настоять в термосе, принимать несколько раз в день перед едой).
9. Диета при панкреатите у детей
После перенесенного панкреатита меню ребенка должно быть скорректировано. Блюда из мяса и рыбы рекомендуется готовить на пару. Все ингредиенты тщательно измельчаются. Крупные кусочки пищи могут причинить вред ослабленной системе пищеварения маленького пациента. Питание должно быть дробным (минимум 5-6 раз в день, небольшими порциями).
Из рациона исключаются:
- колбасные изделия;
- жирные сорта мяса или рыбы;
- шоколад;
- сгущенное молоко;
- газированные напитки;
- пшенная или перловая крупа;
- щавель;
- редька;
- орехи;
- горох;
- редис;
- сладкие сдобы;
- маринады или соленья;
- чипсы;
- острые блюда.
Что можно кушать?
Постепенно в меню можно включать:
- печеные яблоки;
- фрикадельки, тефтели или котлеты из нежирных сортов мяса;
- паровые овощи;
- запеканки на основе овощей;
- белковый омлет (паровой);
- нежирные сорта рыбы;
- кисломолочные продукты.
Пример меню
| Завтрак | Белковый омлет, ломтик пшеничного хлеба, чай |
| Второй завтрак | Печеное яблоко, травяной чай |
| Обед | Овощной суп, рис с куриной грудкой, сок |
| Полдник | Банан, вода |
| Ужин | Паста с нежирной рыбой, зеленый салат, сок |
| Перед сном | Нежирный йогурт или травяной чай |
10. Профилактика
Профилактика детского панкреатита включает в себя элементарные правила. Важно соблюдать режим питания (меню должно соответствовать возрасту ребенка).
Если у маленького пациента выявлены заболевания пищеварительной системы, то лечить их надо полноценно и своевременно. Нельзя допускать бесконтрольного приема лекарственных средств и самолечения.
Дополнительно следует избегать чрезмерных физических и эмоциональных нагрузок. Нарушение психоэмоционального состояния может стать причиной ряда пищеварительных патологий.
Видео на тему: Панкреатит — эффективное лечение + диета. Лечение поджелудочной железы без лекарств или лекарствами.
11. Прогноз по лечению
При легкой форме панкреатита прогнозы и своевременной его терапии прогнозы для детей благоприятны. От патологии можно избавиться навсегда, если вовремя ее диагностировать и предпринять соответствующие меры лечения. Гнойные воспалительные процессы или осложнения могут стать причиной летального исхода ребенка.
Игнорирование заболевания может стать причиной серьезного поражения пищеварительного тракта.
Возможные осложнения:
- ложная киста;
- плеврит;
- перитонит;
- флегмона;
- абсцесс;
- сахарный диабет.
12. Итоги
- детский панкреатит представляет собой заболевание пищеварительной системы, сопровождающееся воспалением поджелудочной железы;
- при острой форме болезни железа поражается в минимальной степени (в виде отечности), при хроническом типе воспаления происходит активное разрушение ее тканей (некротические участки, абсцессы);
- если заболевание выявлено на ранних стадиях, то прогнозы для ребенка будут благоприятными (осложнения могут стать причиной летального исхода маленького пациента);
- лечение ДП включает в себя консервативную и медикаментозную терапию с обязательной госпитализацией (при наличии осложнений используется хирургическое вмешательство);
- для профилактики панкреатита, при его лечении и на восстановительном этапе следует соблюдать диету (погрешности в питании провоцируют рецидивы и осложнения).
Что еще почитать:— Как помочь себе при приступе панкреатита? https://gastrocure.net/bolezni/pankreatit/pristup-pankreatita.html#h2-osnovnye-prichiny-patologii— Международная классификация болезней (МКБ-10) — Острый панкреатит https://gastrocure.net/bolezni/pankreatit/ostryj-pankreatit.html— Какие виды панкреатита бывают? http://gastrocure.net/bolezni/pankreatit.html— Какие травы помогают избавиться от реактивного панкреатита https://gastrocure.net/bolezni/pankreatit/travy-pri-pankreatite.html
Источник: https://gastrocure.net/bolezni/pankreatit/pankreatit-u-detej.html
Особенности панкреатита у детей: симптомы и лечение, в том числе народными средствами
Если диагностируется панкреатит у детей, симптомы и лечение в таком возрасте будут иными, чем во взрослом возрасте. Хотя в детстве такое заболевание возникает нечасто, без своевременного лечения оно приводит к развитию серьезных осложнений.
Классификация болезни
В детском возрасте панкреатит может проявляться в 3х формах:
- Реактивная. Причиной развития болезни являются патогенные инфекции, которые сначала появляются в других внутренних органах и со временем поражают поджелудочную железу. В некоторых случаях такой вид недуга может являться следствием лечения антибиотиков. Наиболее подвержены реактивному панкреатиту дети в возрасте от 10 до 14 лет.
- Острая. В группу риска входят дети 10-12 лет. При такой форме симптомы проявляются наиболее ярко, а в тяжелых случаях в поджелудочной развиваются гнойные и некротические процессы. Чаще всего такой вид развивается при неправильном питании или является осложнением пищевой аллергии.
- При затяжном течении и недостаточно эффективном лечении острая форма болезни переходит в хроническую. Симптомы при этом могут быть не такими очевидными и для болезни характерны периоды рецидивов и ремиссий.
В зависимости от формы патологии назначается соответствующее лечение с применением определенных медикаментозных препаратов, но терапия также зависит от причины развития заболевания.
Причины возникновения
В детском возрасте возникновение панкреатита чаще всего связано с различными нарушениями режима питания и другими проблемами с рационом, в частности, это может быть переедание, пищевое отравление или употребление сладкой и жирной пищи в больших количествах.
Также причинами панкреатита могут быть:
- нарушения деятельности поджелудочной железы после прививок;
- воспалительные заболевания кишечника;
- патологии мочевого пузыря;
- токсические отравления, возникающие вследствие попадания в организм мышьяка, свинца или ртути;
- тупые травмы поджелудочной железы;
- паразитарные заболевания и гельминтозы.
Заболевание может появиться и на фоне лечения с применением тетрациклиновых и сульфаниламидных препаратов, а также вследствие активности инфекций, вызывающих герпес, грипп, оспу или гепатит.
Вероятность развития панкреатита увеличивается при генетической предрасположенности к такой болезни.
В каком возрасте может появиться болезнь?
С одной стороны в детском возрасте риск развития панкреатита очень низкий, но при этом у новорожденных и детей младшего возраста выше риск появления заболевания при неправильном питании. У детей 2-5 лет такой недуг часто является следствием пищевой аллергии.
Хроническая форма у детей от рождения и примерно до 6 лет практически не встречается, так как панкреатит острой формы хорошо поддается лечению, а в группу риска в основном входят дети в возрасте от 10 лет и старше.
Симптомы и признаки детского панкреатита
В зависимости от вида панкреатита у детей могут проявляться разные симптомы болезни. Если это острая или реактивная форма – ее характерными признаками будут являться:
- повышенная раздражительность;
- тошнота и рвота;
- появление на языке белого налета;
- диарея;
- сухость в полости рта;
- повышение температуры тела до уровня 37 градусов и выше.
Болезненный синдром такого же свойства проявляется и при хронической форме панкреатита, а дополнительными признаками являются нарушения функций кишечника (запор или диарея), снижение веса, потеря аппетита и быстрая утомляемость.
Диагностика патологии
- При появлении характерных для панкреатита симптомов необходима консультация педиатра и гастроэнтеролога.
- При подозрении на развитие заболевания проводится ряд диагностических мероприятий, направленных на выявление степени тяжести и формы недуга, а также для дифференцирования от других патологий со схожими симптомами (аппендицит, язва желудка, почечные колики, холицестит).
- Диагностика предполагает следующие процедуры:
- обследование брюшины методом пальпации, который позволяет определить очаг болей и сделать предварительные выводы по поводу того, какие органы поражены;
- взятие образцов крови для проведения общего анализа – это позволяет установить факт развития воспалительных процессов, при которых в крови повышается уровень лейкоцитов и увеличение СОЭ;
- сонография (ультразвуковое обследование) брюшной полости (процедура применяется с целью определить степень увеличения поджелудочной и установить наличие некротических участков);
- выполнение КТ и МРТ.
Дополнительным методом выявления дисфункции поджелудочной железы может служить копрограмма. При панкреатите в каловых массах обнаруживаются скопления крахмала, непереваренной сетчатки и нейтральных жиров.
Методы лечения
Основной метод лечения панкреатита у детей – консервативная медикаментозная терапия, в ходе которой не только купируются симптомы болезни, но и устраняются возбудители патологии (при их наличии), а также восстанавливается функциональная деятельность больного органа.
Лечение всегда проводится в стационаре, при этом перед началом курса терапии ребенку необходимо на протяжении 24-48 часов не есть. В этот период для поддержания жизнедеятельности организма ставятся капельницы с растворами, содержащими ингибиторы протеолитических ферментов, глюкозу, Реополиглюкин, плазму и Гемодез.
Из медикаментозных препаратов могут быть назначены следующие лекарства:
- Пентоксифиллин, Дипиридамол (для улучшения кровообращения в поджелудочной железе);
- спазмолитики;
- анальгетики;
- Пентоксил (ингибитор протеаз);
- Фамотидин, Пирензепин (для уменьшения выделения секрета поджелудочной);
- Панкератин (средство, компоненты которого заменяют естественные ферменты).
Если лечение назначается несвоевременно или терапия подобрана некорректно – назначается хирургическая операция.
В зависимости от стадии прогрессирования патологии и состояния тканей органа это может быть дренирование развывшихся абсцессов, резекция, некрэктомия (удаление мертвых тканей) или холецистэктомия (удаление желчного пузыря, от которого распространяются патологические процессы).
В основном такие вмешательства требуются на поздних стадиях панкреатита, когда для предотвращения распространения патологических процессов необходимо удалить омертвевшие ткани. В редких случаях, когда некрозы охватывают значительную часть органа, возможно его полное удаление, но как правило производится частичная резекция (удаление только пораженных тканей).
При удалении всей железы ребенку всю жизнь необходимо принимать Панкреатин или аналогичные ему препараты, содержащие искусственные ферменты.
Средства народной медицины
Для лечения болезни у детей старше 4 лет можно применять народные средства. Такие методы не подходят для лечения новорожденных и детей в первые годы жизни, так как на некоторые компоненты народных рецептов могут развиваться аллергические реакции или проявляться непереносимость определенных компонентов.
Использовать можно такие средства:
- 50 граммов сушеного корня одуванчика и столько же корня аира смешивают с корнем крапивы, хмелем и чабрецом (эти травы берут по 25 граммов). Все компоненты измельчаются в порошок. Пять столовых ложек полученного препарата добавляют в мед (200 граммов). После тщательного перемешивания такое средство можно употреблять дважды в день по одной чайной ложке.
- Перечная мята, семена укропа (по 30 граммов), цветы бессмертника и ягоды боярышника (по 20 граммов) и десять граммов аптечной ромашки заливают двумя стаканами кипятка и на три часа помещают в термос. Готовое средство принимают трижды в день через час после еды.
- Мята, кукурузные рыльца, календула и ромашка смешиваются в одинаковом соотношении так, чтобы получилась чайная ложка сбора. Его заливают литром кипятка и в течение 15 минут держат на водяной бане. Далее средство настаивается 45 минут. Перед применением жидкость необходимо процедить, принимать его необходимо за пятнадцать минут до каждого приема пищи.
Перед лечением народными методами стоит проконсультироваться с педиатром и дополнительно выяснить, нет ли у ребенка аллергии на какой-либо компонент.
Чем кормить ребенка при панкреатите?
Детям с панкреатитом показано употребление в пищу продуктов, в которых содержится минимальное количество углеводов и жиров, а также блюд и продуктов, которые легко усваиваются и обладают низкими показателями энергетической ценности.
Предпочтительно давать таким детям вареную или приготовленную на пару пищу, а также любые супы или каши. Жирные и жареные блюда должны быть полностью исключены из рациона, а порции необходимо давать небольшие, но чаще, чем обычно (до шести раз в день).
Также важно увеличить потребление воды и напитков: в день ребенку необходимо выпивать 1,5-2 литра жидкости. Любые газированные и синтетические напитки, а также какао и кофе исключаются. Лучше давать детям натуральные соки или чай с лимоном. Количество соли при этом необходимо снизить: в день ее можно употреблять не более 8 граммов.
Основу рациона должны составлять следующие продукты и блюда:
- любые каши на молоке;
- супы с картофелем, макаронными изделиями, крупами и морковью;
- яйца в любом виде кроме яичницы и в количестве не более одного яйца в сутки;
- отварные или приготовленные на пару овощи.
Из мяса можно употреблять любые нежирные виды (кролик, индейка, курица) и рыбу, в которой также должно быть как меньше жира (лещ, судак, минтай). Молочные продукты употреблять можно любые, но не более двухсот граммов в день. Предпочтительны сыр, творог и молоко низкой жирности.
Прогноз по лечению
Если панкреатит протекает в неосложненной форме – полное выздоровление без последствий происходит в 98% случаев. В случае с хроническими формами этот показатель немного ниже. О неблагоприятных прогнозах можно говорить лишь в случаях развития гнойных и геморрагических осложнений и обширных некротических участках.
Предотвратить развитие такой патологии у детей можно путем формирования правильного рациона, в котором содержатся богатые витаминами продукты, фрукты и овощи.
Также необходимо вовремя лечить любые инфекционные поражения внутренних органов: в детском возрасте именно патогенная микрофлора, вызывающая такие заболевания, часто приводит к развитию болезней в других органах, в том числе – и в поджелудочной железе.
Видео по теме
О детях и о поджелудочной железе
Источник: https://gastrit.club/podzheludochnaya-zheleza/pankreatit/u-detej-simptomy-i-lechenie
Поджелудочная железа у детей: признаки, симптомы различных заболеваний, воспаления
Панкреатит у детей обычно протекает несколько по-иному, чем у взрослых. Патология может иметь наследственный характер, течение часто бессимптомное. Трудность диагностирования заключается в том, что панкреатит трудно дифференцировать от других патологий пищеварительных органов.
Причины воспаление
Панкреас или поджелудочная железа имеет продолговатое строение и включает головку, тело и хвост. Паренхима состоит из железистой ткани и протоков.
Увеличение железы может быть вызвано целым рядом причин:
- Застойные явления, сопровождающиеся нарушением кровотока.
- В межклеточное вещество тканей попадает плазма, что становится причиной отека.
- Нарушение оттока панкреатического сока в просвет 12-ти перстной кишки.
- Рост патологических новообразований.
Причины, вызвавшие воспаление панкреаса должны обязательно учитывается при подборе терапии.
Панкреатит – патология, на развитие которой могут повлиять множество факторов. Обычно возникновение происходит из-за системных заболеваний, нездорового питания — преобладание в рационе жирной пищи.
Как уже было сказано, при панкреатите страдает поджелудочная железа. Она расположена рядом с желудком, в ее функции входит продуцирование различных групп ферментов для облегчения процесса пищеварения и всасывания максимального количества, необходимых для организма веществ.
Панкреатит провоцирует воспаление тканей панкреаса, что становится причиной сбоя в выработке ферментов. Это негативно отражается на процессе пищеварения, принося серьезный вред здоровью ребенка.
Важно!
Отсутствие лечения может привести к необратимым последствиям — воспаление тканей железы способно полностью разрушить ее структуру.
Классификация панкреатита
У детей заболевание классифицируется по формам — острая и хроническая. Хроническим считают панкреатит, течение которого длится уже более полугода. Острая форма провоцирует отек и катаральное воспаление тканей железы. В особо тяжелых случаях возникают кровоизлияния, которые провоцируют некроз тканей железы.
Характер происходящих в тканях железы изменений делит панкреатит на:
- острый отечный;
- геморрагический (с кровоизлияниями);
- гнойный;
- жировой панкреонекроз.
Обычно в качестве причин развития панкреатита у детей выступают нарушения в питании. Находясь, под постоянной нагрузкой ткани железы утрачивают свойства, начинают перерождаться, снижая свою активность.
У детей старше 7 лет обычно диагностируется хронический панкреатит латентного или рецидивирующего характера. Острая форма у детей встречается реже.
В зависимости от происхождения панкреатит может быть:
- первичным;
- реактивным, возникающий на фоне воспаления других органов;
- наследственным.
Реактивный панкреатит у детей
В случае реактивного панкреатита процесс обратим, необходимо лишь вовремя выявить и начать лечить основное заболевание. При отсутствии лечения заболевание переходит в истинный панкреатит. Такие проблемы чаще характерны для детей в возрасте 10–14 лет.
Этиология реактивного панкреатита кроется в имеющихся очагах инфекции в других органах, которые осложняют функционирование поджелудочной. Помимо заболеваний инфекционного характера, реактивная форма может быть вызвана приемом антибиотиков и др. сильнодействующих медикаментов.
Для латентной формы нехарактерны явные клинические проявления, а вот рецидивирующий тип заболевания протекает волнообразно — обострения сменяют ремиссии. Обострение воспаления хронического процесса, как и острый панкреатит, может быть легким, среднетяжелым или тяжелым.
Причины увеличения органа у детей
Воспаление поджелудочной у ребенка может быть спровоцировано рядом патологических состояний:
- Закрытые травмы живота, связанные с падением или другими механическими повреждениями, на фоне этого часто можно наблюдать и увеличение селезенки.
- Нарушения аутоиммунного характера – сбои в работе иммунной системы, при этом организм начинает вырабатывать антитела к собственным тканям, включая панкреас.
- Отравление химическими веществами, способствующее сбою работы пищеварительной системы. На фоне этого часто наблюдается увеличение печени.
- Инфекционные процессы в других органах.
- Хронический панкреатит может быть вызван неправильным лечением острой формы заболевания.
- Рост новообразований в тканях органа, абсцесс, киста, доброкачественная или раковая опухоль. Воспаление органа может носить локализованный характер — к примеру, увеличивается только хвост железы.
- Язва желудка, при которой нарушается целостность структуры слизистой оболочки желудка или 12-ти перстной кишки. Это со временем приводит к нарушению функций поджелудочной и увеличению ее размеров.
- Дуоденит — воспаление двенадцатиперстной кишки, которое препятствует оттоку поджелудочного сока.
- Муковисцидоз – системная патология врожденного характера, которая провоцирует поражение различных желез, включая панкреас.
Важно!
Выявление основной причины воспаления поджелудочной железы у детей — обязательное диагностическое мероприятие. На этих данных будет базироваться дальнейшее лечение.
Симптомы, признаки воспаления
Воспаление поджелудочной у детей, обычно протекает в легкой форме. Чем младше ребенок, тем менее выражены у него симптомы заболевания.
Острая форма заболевания выражена резкими приступообразными болями (ее можно снять), часто опоясывающего характера, которые иррадиируют в подреберье и позвоночник. Помимо этого, для панкреатита характерно отсутствие аппетита, тошнота, повышенное газообразование, понос и рвота.
Наблюдается субфертильная температура, бледность кожных покровов, сухость во рту, налет на языке. При некрозе тканей температура резко повышается, появляются явные признаки интоксикации, пареза кишечника. Возможно развитие коллаптоидного состояния.
Источник: https://pankreatsindrom.ru/podzheludochnaya/simptomy-vospalenie-podzheludochnoj-zhelezy-u-rebenka.html
Панкреатит у детей: причины, симптомы и лечение ребенка
Острый и хронический панкреатит у детей протекает с развитием воспалительной реакции в тканях поджелудочной железы. В детском возрасте эта патология нередко маскируется под другие болезни пищеварительного тракта (гастродуоденит, гастрит, дисбактериоз), может долгое время протекать с незначительными симптомами.
При появлении признаков панкреатита у детей необходимо обратиться к педиатру или детскому гастроэнтерологу. Без лечения заболевание переходит в хроническую форму и может давать осложнения, включая панкреонекроз (осложнение острого панкреатита с омертвлением ткани поджелудочной железы)1.
Причины развития панкреатита у ребенка
Панкреатит у детей развивается под действием различных внешних и внутренних неблагоприятных факторов:
- нерациональное питание, переедание, избыток в рационе жирных, пряных и чрезмерно острых блюд;
- тяжелые аллергические реакции на лекарственные препараты, продукты питания, факторы внешней среды;
- врожденные или приобретенные аномалии развития органов пищеварения;
- повреждения брюшной стенки;
- прогрессирование других болезней желудочно-кишечного тракта;
- доброкачественные и злокачественные новообразования в поджелудочной железе;
- гельминтозы;
- эндокринологические заболевания;
- перенесенные вирусные заболевания;
- гормональные нарушения;
- бесконтрольный прием лекарственных препаратов.
Независимо от причин развития панкреатита у детей, ребенок нуждается в квалифицированной медицинской помощи и проведении комплексного обследования.
По данным диагностики специалисты выявляют факторы, провоцирующие воспалительную реакцию в поджелудочной железе, подбирают эффективную схему лечения, проводят профилактику для предотвращения дальнейших рецидивов.
Симптомы панкреатита у детей
Главными симптомами панкреатита у детей являются:
- жалобы на резкие боли в верхней части живота, которые часто отдают в поясницу и ребра;
- тошнота;
- метеоризм;
- расстройство стула;
- белый налет на языке;
- прогрессирование других болезней ЖКТ;
- частая рвота1.
Острый панкреатит у детей
Острая форма панкреатита может развиваться вследствие инфекционного поражения организма, на фоне повреждений поджелудочной железы. Болезнь часто возникает после переедания и употребления чрезмерно жирной пищи, а также на фоне вирусных инфекций и гельминтозов.
Острое воспаление железы сопровождается выраженным деструктивно-воспалительным процессом. Ребенка необходимо госпитализировать, чтобы избежать развития осложнений и серьезных нарушений в работе пищеварительной системы1. Своевременное обращение к врачу поможет избежать негативных последствий, например, развития гнойного перитонита (инфекционного воспаления брюшины).
Хронический панкреатит у детей
Признаки хронического воспаления поджелудочной железы у детей определяются в первую очередь формой болезни и состоянием других органов пищеварительного тракта. Обычно детей беспокоят ноющие боли под грудью, которые усиливаются после употребления жирных и острых блюд, физического и психоэмоционального переутомления.
Хронический панкреатит в детском возрасте чаще всего развивается на фоне неблагоприятной наследственности. Если у родителей и близких родственников появляется подобное заболевание, риски его развития у ребенка значительно возрастают.
Хроническое течение воспалительного процесса может приводить к необратимым изменениям тканей поджелудочной железы и нарушению функций органа. При появлении характерных признаков обострения, таких как боль в животе, горечь во рту, рвота, частый и жидкий стул, необходимо обращаться к специалистам. Самолечение может усилить воспалительную реакцию.
Ряд заболеваний может провоцировать развитие панкреатита у детей на фоне других заболеваний желудочно-кишечного тракта, токсического поражения (например, в следствии отравления лекарствами), аллергической реакции. В подавляющем большинстве причина воспалительного процесса кроется в обострении желчнокаменной болезни и болезней печени.
Вторичная недостаточность поджелудочной железы на фоне заболеваний ЖКТ развивается через несколько часов после неблагоприятного воздействия внутренних и внешних факторов. Отмечаются следующие симптомы:
- боль, нарастающая после еды;
- признаки газообразования;
- изжога;
- тошнота, переходящая в рвоту;
- следы желчи и слизи в рвотных массах1.
Диагностика панкреатита у детей
Диагноз ставится на основании клинической картины, результатов опроса, осмотра ребенка и данных проведенного обследования.
При прощупывании живота гастроэнтеролог обнаруживают локальную болезненность в области эпигастрия (в верхней и средней части живота, между реберными дугами).
При хроническом панкреатите берут копрограмму, фекальную эластазу, биохимический анализ крови (маркеры нутритивного статуса). С целью выявления сопутствующих патологий органов пищеварения специалисты могут также назначить:
- обзорную рентгенографию органов ЖКТ;
- компьютерную томографию;
- Ультразвуковое исследование (УЗИ);
- Магнитно-резонансная томография (МРТ).
Лечение панкреатита у детей
Выбор методов лечения панкреатита у детей требует внимательного изучения анамнеза, данных обследования и осмотра ребенка. Острая форма заболевания нередко требует госпитализации ребенка. Воспаленная поджелудочная железа нуждается в покое, который можно обеспечить только строгим соблюдением следующих условий:
- постельный режим;
- диета;
- возможное краткосрочное лечебное голодание;
- медикаментозное лечение, включающее введение глюкозы, обезболивающих и противовоспалительных препаратов, а также лекарств, предназначенных для нормализации пищеварения, например, препарат Креон®.
При выраженной деструкции (нарушении в процессе функционирования) поджелудочной железы требуется срочное хирургическое лечение.
Из-за высокого риска появления осложнений панкреатит в детском возрасте требует контроля специалистов. Даже если симптомы воспалительного процесса слабо выражены, необходимо обратиться к специалисту для предупреждения нежелательных последствий.
Особое внимание гастроэнтерологи уделяют разработке мер профилактики обострений панкреатита у детей. Профилактика включает поддержание рационального питания, соответствующего возрасту ребенка, предупреждение токсикационного поражения организма в результате инфекционных процессов и течения болезней внутренних органов.
Диета при панкреатите у детей
При панкреатите ребенок должен соблюдать диету.
Исключаются следующие продукты питания и напитки:
- свежий хлеб и выпечка;
- газированная вода;
- жирные молочные продукты;
- копчености, приправы и пряности;
- магазинные соки;
- жирное мясо;
- капуста;
- лимоны;
- кредис;
- бобовые;
- кофе1.
Полезны слизистые каши, приготовленные на овощных отварах. Можно употреблять мясные бульоны, приготовленные из птицы (курица без кожи), телятины, кролика, которые предварительно готовят на пару или отваривают. В период обострения пища должна быть протертой, не содержать комков и грубых кусков, способных травмировать слизистую пищеварительного тракта.
Употребление ферментных препаратов
При обострении панкреатита у детей осложняется работа поджелудочной железы, что затрудняет ее участие в пищеварении. Чтобы оказать поддержку воспаленном органу и всему желудочно-кишечному тракту, специалисты назначают ферментные препараты. Они содержат панкреатин, который ускоряет процесс расщепления углеводов, жиров и белков, способствуя их активному всасыванию в кровоток.
Поскольку панкреатит связан с поражением поджелудочной железы, это значит, что полноценно выполнять свою функцию этот орган уже не может.
Функция подежелудочной железы заключается в том, чтобы обеспечивать организм пищеварительными ферментами:
- амилазой для расщепления белков;
- протеазой дляр асщепления углеводов;
- липазой для расщепления жиров.
Качественная «работа» ферментов влияет на развитие ребенка, поскольку именно с помощью них он получает из пищи необходимые питательные вещества.
Если у ребенка диагностирован панкреатит, то важно осознать, что восстановиться полностью поджелудочная железа не сможет. Для поддержания пищеварительного процесса необходим прием ферментных препаратов. Такую терапию называют заместительной, поскольку с помощью этих средств возможно компенсировать возникшую нехватку пищеварительных ферментов, т. е. заместить.
Признанным препаратом для приема детьми является препарат Креон®. Он содержит комплекс ферментов, идентичных тем, что вырабатываются организмом.
Ключевым отличием Креон® является наличие сотен мелких частиц внутри капсулы. Эти частицы были разработаны для лучшего пищеварения и получили название минимикросфер.
Именно маленький размер помогает препарату встроиться в физиологический процесс, чтобы точно его повторять.
Если капсулу сложно проглотить, то ее можно вскрыть и добавить частицы к мягкой пище, пюре или соку с кислым вкусом. Кроме того, Креон® удобен для подбора индивидуальной дозы, поскольку детям, особенно маленьким, доза подбирается по массе тела.
Самое важное, что интересует маму при выборе лекарства для ребенка – безопасность. При приеме Креон® организм не перестает сам переваривать пищу1, Креон® лишь дополняет собственное пищеварение.
Более того, Креон® разрешен детям с рождения2 и имеет более 300 научных публикаций.
Подробнее о правилах приема можно узнать здесь.
1. Болезни поджелудочной железы у детей./ под редакцией Бельмера С.В., Разумовского А.Ю., Хавкина А.И., Корниенко Е.А., Приворотского В.Ф. М.: ИД “МЕДПРАКТИКА- М”, 2019, 528с ISBN 978-5-98803-408-7. 2. Инструкция по медицинскому применению препарата Креон® 10000, капсулы кишечнорастворимые, от 11.05.2018.
Источник: https://kreon.ru/poleznaya-informatsiya/pankreatit-u-detej/
Воспаление поджелудочной железы у ребенка: симптомы, лечение, диета
Воспаление поджелудочной железы у ребенка, или панкреатит, — это опасный вид заболевания, который характеризуется отеками и процессами патологического характера в данном органе. Поджелудочная железа отвечает за производство гормона инсулина и пищеварительных ферментов.
Почему возникает патология у ребенка
Панкреатит бывает как у взрослых, так и у малышей. В детском возрасте заболевание встречается чаще, особенно в затяжной форме. Дети энергичнее взрослых, поэтому реакции аллергического или воспалительного характера протекают острее. Причин появления заболевания у детей множество, среди них следующие:
- Аллергия на различные продукты, у грудных детей — недостаточность лактозы.
- Несоблюдение распорядка дня и некачественное питание.
- Употребление вредной еды (газировка, чипсы, острые соусы, копчености и др.) способствует выработке большого количества ферментов, вследствие чего возникает острая форма заболевания.
- Применение медикаментозных препаратов может привести к реактивному панкреатиту.
- Врожденные патологии в пищеварительной системе.
- Отравления продуктами, травмы живота.
- Большие физические нагрузки.
- Заболевания органов пищеварения, а также различные инфекционные патологии (грипп, свинка).
Симптомы патологии у ребенка
Воспаление у детей проявляется в нескольких стадиях: острой, хронической и реактивной. Первая форма протекает легко и встречается реже, чем у взрослых. У грудных детей выявляется редко, в более старшем возрасте — чаще. У ребенка обнаруживается присутствие следующих признаков:
- высокая температура;
- тошнота;
- рвота;
- частый понос;
- боль в эпигастральной области.
У детей младенческого возраста острый панкреатит возникает вследствие приема медикаментов, так как пищеварительная система еще недостаточно зрелая. Родители должны контролировать прием витаминов своими детьми, т. к. передозировка может способствовать воспалению из-за повышенной секреции ферментов.
Важная информация: Симптомы инсулиномы поджелудочной железы
Хронический панкреатит у детей встречается чаще, чем острый.
Причина проявления — в некачественном питании и отсутствии правильного рациона. В период обострения железа воспаляется и сильно болит, в ней происходят необратимые процессы.
При хроническом течении наблюдаются следующие симптомы воспаления поджелудочной железы у детей:
- резкое похудение;
- затяжной запор или понос;
- снижение аппетита;
- вялость;
- сонливость;
- утомляемость.
Реактивный панкреатит встречается чаще других форм заболевания. Симптомы такие же, как при острой форме. Причины могут быть следующими:
- простудные заболевания воспалительного характера;
- интоксикация организма.
У малышей до года патология обычно развивается из-за неправильного введения прикорма. Данное заболевание может перерасти в гнойно-некротическую стадию панкреатита с серьезными осложнениями. При обнаружении этих симптомов у своего ребенка нужно незамедлительно обратиться к врачу. После осмотра специалист определит, какую нужно провести диагностику.
Первое, что требуется, — сдать кровь на общий анализ и биохимию. Повышенное содержание лейкоцитов в крови и увеличение уровня ферментов будет указывать на то, что началось воспаление в организме. При проведении анализа кала на копрограмму можно увидеть, достаточно ли ферментов производит железа.
Мочу сдают на выявление амилазы. Может потребоваться проведение ультразвукого исследования. При тестировании удастся увидеть изменения в размере железы, уменьшение эхогенности или отсутствие сигнала.
Рентгенологическое обследование поможет выявить смещение органов пищеварительной системы, обнаружить скопление камней в них, перемены положения желудка и двенадцатиперстной кишки.
При остром течении заболевания данное исследование не проводят.
Методы лечения детского панкреатита
Лечение воспаления проводят медикаментозными препаратами, в состав которых входят ферменты, помогающие усвоению пищи. Стоит соблюдать диету. Первые 3 дня необходимо отказаться от еды.
Далее ребенку нужно постепенно употреблять пищу небольшими порциями и более 4 раз в день. Необходимо исключить из рациона малыша слишком жирную еду. Рекомендуемая доза составляет 60-70 г в день.
Ограничьте потребление сахара, продуктов с высоким содержанием углеводов. Надо есть свежеприготовленную пищу теплой.
Важная информация: Функции поджелудочной железы в организме человека
Исключите из рациона ребенка острые специи и соусы, чтобы не вызвать раздражения слизистой желудка. Особенно противопоказаны данные продукты в возрасте до 3 лет.
Кроме того, запрещены копчености, соления, борщи, наваристые мясные бульоны.
Разрешается есть нежирное мясо и рыбу, отварные и приготовленные на пару овощи, перетертые и запеченные фрукты, сухофрукты, компоты, творог с малым содержанием жира, сыр, кисломолочные продукты.
Лечение панкреатита у детей содержит методы, которые направлены на разгрузку поджелудочной железы, снятие симптомов, предотвращение негативных факторов.
При остром панкреатите детей госпитализируют в лечебное учреждение с соблюдением постельного режима и проводят разгрузочные дни, минимум двое суток. Назначается подкожное введение раствора глюкозы по показаниям, из питья — лечебная минеральная вода.
После голодания осуществляется строгая диета.
Лечение препаратами включает в себя анальгетики и спазмолитики, антисекреторные средства (Пирензепин, Фамотидин), медикаменты, в состав которых входят ферменты поджелудочной железы. В комплексе при лечении у детей назначают кортикостероиды, антибиотики, антигистаминные препараты.
Хирургическое вмешательство совершается при эскалации дисфункции поджелудочной железы, панкреонекрозе и малой эффективности консервативного лечения.
При начальной форме заболевания прогноз лучше, чем в остальных случаях. При гнойной и реактивной формах возможен летальный исход. При хронической стадии усиление приступов зависит от частоты их появления.
Профилактика панкреатита заключается в правильном питании и соблюдении режима, предупреждении заболеваний (пищеварительной системы, инфекционных, глистных), приеме лекарств только под наблюдением врача. Дети с патологией хронической формы нуждаются в диспансерном наблюдении у детского гастроэнтеролога, педиатра и в санаторно-курортном лечении.
Важная информация: Что нужно принимать при болях поджелудочной железы
Чтобы устранить данное заболевание, помимо лекарств, можно прибегнуть к народным средствам в домашних условиях. Вот некоторые из них:
- Взять 2 ст. л. травы полыни, залить 0,5 л кипятка, поместить в термос и подождать примерно 1 час.
- Взять 1 ст. л. подорожника, залить 1 стаканом кипятка и настаивать несколько минут.
- При заболевании полезно жевать прополис, помогает отвар вещества с ромашкой.
- Можно сварить овсяную кашу на воде без соли и есть по 2-3 ст. л. в течение дня.
- В аптеке можно купить готовые травяные чаи с разными компонентами. Следует заваривать их и пить строго по инструкции.
- Снижению боли помогает прием семени льна. Из него можно приготовить кисель.
- В фазу обострения полезно пить отвар шиповника.
- Справиться с недугом помогает отвар следующих трав: мята, боярышник, бессмертник, ромашка, семена укропа.
Это далеко не все рецепты, которыми можно вылечить воспаление поджелудочной железы. Главное — выбрать такое средство, которое безвредно для ребенка.
Источник: https://MedicalOk.ru/podzheludochnaya/vospalenie-u-rebenka.html