- Септический шок — последняя стадия сепсиса, опасная отказом органов и смертью человека.
- Основная причина развития — игнорирование нарастающих симптомов общего сепсиса, молниеносное течение некоторых инфекционных заболеваний, нежелание обращаться к врачам (или отсутствие должного внимания медицинского персонала к больному).
- При обнаружении первых симптомов патологии нужно срочно вызывать скорую, поскольку возможность выживания зависит от скорости начала терапии и степени поражения органов.
Что это такое?
Септический шок — это осложнение инфекционного процесса, которое проявляется нарушением микроциркуляции и проницаемости тканей для кислорода.
По сути — это тяжелое отравление организма бактериальными ядами и продуктами распада поврежденных в процессе болезни тканей. Патология крайне опасна для жизни и имеет высокий процент смертности, до 50%.
В МКБ 10, болезнь указывается вместе с основным заболеванием дополнительным кодом R57.2.
Почему он возникает?
- Предшественником патологии считается разлитой инфекционный процесс, или сепсис.
- Инфекция вызывается попаданием внутрь организма бактерий, простейших, вирусов и других агентов, а также ответной иммунной реакцией на различные инородные вещества в кровотоке.
- Одно из проявлений процесса — воспаление, выступающее ключевым звеном патогенеза.
Иммунитет организма отвечает на появление инородных тел двумя путями:
- Активацией лимфоцитов, которые распознают и поглощают инфекционные агенты.
- Выделением цитокинов, иммунных гормонов.
В норме — это ускоряет борьбу с заболеванием. Однако, при длительной по времени и разлитой по локализации инфекции цитокины приводят к сильному расширению сосудов и падению артериального давления.
Данные факторы приводят к нарушению всасываемости кислорода и питательных веществ в стенки сосудов, вызывая гипоксию органов и нарушение их функции.
Фазы развития
Септический шок имеет три последовательных стадии:
- Гипердинамическая, теплая.
- Гиподинамическая, холодная.
- Терминальная, необратимая.
Первая характеризуется сильным подъемом температуры, до 40-41 градуса по Цельсию, падением артериального давления вплоть до коллапса, учащением дыхания и сильными мышечными болями. По времени протекает от 1-2 минут до 8 часов. Является первичным ответом организма на выделение цитокинов.
Дополнительно в первую стадию могут нарастать симптомы поражения нервной системы — появление галлюцинаций, угнетение сознания, непрекращающаяся рвота. Особенно важно предотвращение коллапса для акушерства — новорожденные очень тяжело переносят нарушения кровообращения.
Признак второго этапа — падение температуры до 36 градусов и ниже. Гипотензия не уходит, оставляя угрозу коллапса. Нарастают симптомы сердечной и дыхательной недостаточности — нарушение ритма, тахикардия, которая резко сменяется брадикардией, сильное учащение дыхания. На коже лица и слизистых появляются некротические участки — небольшие темные пятна.
Гиподинамический септический шок является обратимым — кислородное голодание еще не привело к терминальным изменениям в органах, а большинство возникших побочных патологий еще поддаются терапии. Обычно длительность составляет от 16 до 48 часов.
Необратимая стадия — последняя фаза септического шока, которая заканчивается полиорганной недостаточностью и смертью.
Прогрессирует процесс разрушения сердечной мышцы, начинается массивный некроз легочной ткани с нарушением процесса газообмена.
У больного может развиться желтуха, кровоизлияния, вызванные ухудшением свертываемости крови. Во всех органах и тканях образуются участки омертвения.
Если пациент смог выжить, то основной проблемой является отказ органов и последствия кровоизлияний из-за сопутствующего ДВС-синдрома. Прогноз на данной стадии осложняется и замедлением тока крови, что затрудняет и без того нарушенное кровообращение.
А также, септический шок имеет классификацию по стадиям компенсации:
- Компенсированный.
- Субкомпенсированный.
- Декомпенсированный.
- Рефрактерный.
Разновидности имеют важность для выбора метода лечения. Для человека они различаются количеством симптоматики — чем дальше заходит заболевание, тем сильнее ощущаются негативные эффекты. Последняя стадия не поддается лечению.
Также заболевание классифицируют по месту первичной инфекции. Такое деление имеет важность при хирургическом лечении, когда вмешательство направляется на удаление гнойного образования.
Основные признаки
На развитие септического шока указывают следующие симптомы:
- Температура свыше 38 градусов или ниже 36.
- Тахикардия, ЧСС свыше 90 ударов в минуту, аритмия.
- Увеличенная частота дыхания, более 20 сокращений грудной клетки в минуту.
- Высокое, более 12х10^9/л, или низкое, менее 4х10^9/л, количество лейкоцитов в крови.
Температура зависит от этапа заболевания и вариант с повышением — показатель того, что организм еще борется.
Тахикардия может сменяться резкими падениями частоты пульса, что особенно опасно при наличии патологии сердечной мышцы. Частота дыхания отображает тотальную нехватку кислорода тканям и попытку организма рефлекторно восстановить баланс.
А также отдельными симптомами септического шока могут выступать:
- Галлюцинации, изменение восприятия, угнетение сознания, кома.
- Появление некротических пятен на коже.
- Непроизвольная дефекация и мочеиспускание, кровь в кале или моче, малое количество мочи или ее отсутствие.
Данные клинические критерии позволяют выделить конкретные поражения организма. Первая группа отображает нарушения в головном мозге, например, инсульт.
Некротические пятна отображают сильный недостаток крови поверхностным тканям. Последняя группа говорит о поражении пищеварительной и выделительной системы, с поражением мышечной.
Снижение количества мочи говорит о развитии почечной недостаточности и необходимости искусственного очищения крови — диализа.
Диагностические методы
Исследование на септический шок начинается с исследования крови — иммунограммы.
Важными диагностическими показателями являются:
- Общий уровень лейкоцитов.
- Уровень цитокинов.
- Лейкоцитарная формула.
Патология связана напрямую с иммунной системой, и ее измененное состояние — прямой показатель. Лейкоциты могут быть снижены или увеличены — в зависимости от стадии и силы ответа. Чаще у пациентов с данным диагнозом отмечается превышение нормы в полтора — два раза.
Поскольку этот процесс — результат поступления огромного количества цитокинов в кровь, то их уровень будет значительно превышен. В некоторых случаях цитокинов может не обнаруживаться.
Лейкоцитарная формула помогает определить причину патологии. При микробиологической причине отмечается повышенное количество молодых форм лейкоцитов, которые образуются для ответа возникшей инфекции.
Общий лабораторный анализ крови также поможет провести дифференциальное изучение на исключение отдельных патологий. При септическом шоке будет значительно увеличена СОЭ, как следствие изменения белкового состава крови — увеличение концентрации маркеров воспалительного процесса.
Важным является бактериологический анализ отделяемого для определения инфекционного агента. Материал может забираться из слизистых носоглотки или гнойного очага. Обязательно делается посев крови.
Определение вида возбудителя позволяет более точно подобрать антибиотики.
Еще один метод диагностики — изучение гемодинамики, со стороны количества переносимого кислорода и выносимого углекислого газа. При шоке отмечается резкое снижение количества CO2, что обозначает уменьшенное потребление кислорода.
Для диагностики поражений миокарда применяют ЭКГ. При шоковом состоянии отмечают признаки ишемической болезни сердца — значительный скачок сегмента ST («кошачья спинка»).
Как проводится лечение?
Терапия септического шока состоит из мероприятий первой помощи, медикаментозного и оперативного лечения.
Неотложная помощь
Большинство больных с сильной инфекцией направляют в стационар для наблюдения за развитием патологии. Однако, люди нередко отказываются от специализированной помощи.
Если это состояние развилось вне больницы, то следует срочно вызвать скорую, точно определить стадию больного и оказать неотложную помощь.
Гипертермическая стадия определяется при наличии:
- Температуры свыше 39-40 градусов.
- Судорог.
- Тахикардии, свыше 90 ударов в минуту.
- Тахипноэ, количество дыханий — свыше 20 в минуту.
При подъеме температуры тела свыше 41-42 градусов начинается коагуляции белка с последующей смертью, останавливается работа ферментов.
Судороги также говорят о начале повреждения нервной ткани. Охлаждение тела можно проводить с помощью ледяных грелок или ванны с холодной водой.
Определить гипотермическую стадию можно по:
- Температуре ниже 36 градусов.
- Посинении кожных покровов.
- Уреженному дыханию.
- Падению ЧСС.
При низкой частоте пульса есть риск остановки сердца, потому надо быть готовым к началу сердечно-легочной реанимации.
Врачи скорой для облегчения состояния могут ввести средства, повышающие тонус сосудов и поддерживающие работу сердца. При необходимости проводится искусственная вентиляция легких и подача кислорода для улучшения оксигенации мозга и остальных тканей.
В больнице, пациента подключают к аппарату ИВЛ, проводят снижение или подъем температуры.
Расположение в отделении реанимации позволяет бригаде быстро отреагировать на поражение органов, остановку сердца и провести мероприятия по восстановлению деятельности сердечно-сосудистой системы.
Медикаментозная терапия
При септическом шоке, алгоритм медикаментозного лечения состоит в:
- устранении риска токсических поражений;
- снижении гипогликемии;
- предотвращении сворачивания крови;
- облегчении проникновения кислорода через сосудистую стенку и ускорение его усвоения в клетках;
- устранении основной причины заболевания — сепсиса.
Первым шагом является дезинтоксикация организма и восстановление электролитического баланса, необходимого для легкого переноса кислорода и питательных веществ. Для этого могут использовать инфузионную терапию с помощью глюкозо-солевых растворов, введение сорбентов.
Гипогликемию устраняют путем введения глюкозы и глюкокортикоидов, которые ускоряют обменные процессы в клетках. Они также позволяют устранить сворачивание крови, поэтому обычно их вводят вместе с Гепарином.
Стероидные противовоспалительные препараты увеличивают проницаемость клеток. А также достижению этой цели способствуют вазопрессорные вещества — Адреналин, Норадреналин, Допамин. Дополнительно назначаются инотропные средства вроде Дофамина.
При наличии острой почечной недостаточности введение растворов противопоказано — слишком большое количество жидкости в организме вызовет отеки и интоксикацию, поэтому для таких больных проводят очистку крови при помощи гемодиализа.
Хирургическое вмешательство
Сам септический шок не лечится оперативным путем, но побочные процессы вроде нагноения, некроза и абсцессов могут значительно помешать выздоровлению. Осложнением для проведения операции может быть дыхательная и сердечная недостаточность, а потому, показания к операции определяются консилиумом врачей.
Радикальное хирургическое вмешательство проводится при наличии гнойных поражений на конечностях — к примеру, газовой гангрены. В таком случае конечность ампутируют, предотвращая дальнейшее развитие септикопиемии (или септицемии).
При скоплениях гноя в отдельных частях тела проводят их вскрытие и санацию для его удаления, с предотвращением дальнейшего распространения по организму. С целью облегчения воздействия на сердце, санацию проводят под местной анестезией.
Особую сложность имеют вмешательства у беременных. Гинекологический сепсис имеет очень сложную специфику по причине опасности нарушения беременности. Распространение бактериального заражения нередко приводит к тому, что ребенок погибает в утробе.
Как осуществляется профилактика?
Предотвратить развитие септического шока возможно своевременным лечением его причины.
Для этого следует вовремя обращаться в поликлинику при развитии симптомов, характерных для бактериальных поражений организма.
При тяжелой инфекции для этого следует вовремя начать лечение антибиотиками, которые интенсивно воздействуют на имеющуюся патогенную микрофлору. Хирургическая коррекция представляет собой своевременное удаление гнойных очагов.
Последствия септического шока
Главное возможное осложнение — полиорганная недостаточность. Постепенный отказ органов приводит к гибели больного.
Из-за большой токсической нагрузки, первой развивается почечная и печеночная недостаточность с ухудшением течении картины, а после — легочная и сердечная.
Еще одним возможным последствием является ДВС-синдром. Клинически имеют значение две стадии: гиперкоагуляции и гипокоагуляции.
Первая характеризуется массивным тромбозом, а вторая — кровоточивостью.
Массивное внутреннее кровотечение осложняет ситуацию, которую создала гипотония, и больной погибает за несколько дней. Предотвратить синдром можно либо в первую стадию, при помощи введения гепарина, либо во вторую, переливая плазму с свертывающими элементами, которые предотвращают кровотечение.
Очень часто клиника синдрома развивается как последствие тяжелых родов, что при септическом шоке опасно и для матери, и для ребенка, иммунная система которого не готова к ответу на бактериальный агент. Младенец зачастую погибает.
В целом, даже у больных с более легкими диагнозами ДВС-синдром зачастую летален, а при условиях сильного сепсиса он становится первоочередной причиной гибели. Медицинская статистика показывает, что шанс выживания значительно выше при начале лечения в первую фазу.
А также нередко при развитии тяжелого сепсиса или септического шока у больного начинает развиваться суперинфекция — повторное заражение другим бактериальным или вирусным агентом.
Прогноз жизни
Как уже говорилось, патология имеет летальность до 50%. Выздоровление зависит от того, как быстро было начато лечение, насколько адекватно были подобраны антибиотики и насколько тяжелыми были осложнения.
Роль играет и инфекционный агент, который вызвал септическое поражение. Самыми опасными считаются госпитальные штаммы, к примеру — золотистый стафилококк. Обычно он резистентный к большинству антибиотиков, потому процесс проходит наиболее тяжело для организма больного.
При выздоровлении, основная рекомендация врачей — наблюдаться у специалистов по поводу наличия патологий и какое-то время соблюдать диету, для восстановления органов, получивших ущерб во время болезни.
Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
Источник: https://infoserdce.com/krov/septicheskij-shok/
Сепсис :: Симптомы, причины, лечение и шифр по МКБ-10
Сепсис.
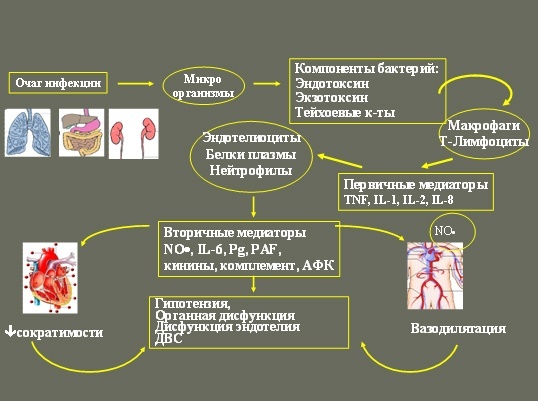
Патогенез сепсиса Сепсис- это особая клинико-патогенетическая форма любого инфекционного заболевания, когда либо в связи с тяжелым преморбидным фоном (декомпенсация сахарного диабета, рахит, лекарственная болезнь, иммунодефицит, различные травмы), либо из-за высокой вирулентности или(и) большого количества поступления микроба-возбудителя или необычного пути поступления в органы и ткани макроорганизма, происходит срыв резистентности организма, в результате чего мета прежней локализации патогенной флоры становятся очагами их бурного размножения и источниками повторных генерализаций возбудителя. Это системная воспалительная ответная реакция организма, которая приводит к развитию септического шока и синдрому полиорганной недостаточности.
Актуальность проблемы сепсиса труднее переоценить. Распространение этой патологии связана с трудностью диагностики на ранних этапах, атипичным стертым течением и склонностью к хронификации.
По течению сепсис делится на молниеносный, острый, подострый и хронический (хрониосепсис). Классификация сепсиса по патогенетическим формам: 1. Септицемия (очагов нет, но размножение возбудителя происходит в макрофагах). 2. Септикопиемия (вторичные множественные очаги в различных органах. В большом количестве поражаются органы ретикулоэндотелиальной системы).
3. Септический эндокардит.
Изменения внутренних органов при сепсисе Заболеваемость сепсисом связана к распространением антибиотиков широкого спектра действия, их бесконтрольным назначением, в том числе при самолечении. Установлено, что к условнопатогенным микроорганизмам у человека нет специфической иммунной реакции. По причине возникновения выделяют следующие формы сепсиса: - стрептококковый. - стафилококковый. - эшерихиозный. - клебсиеллезный. - псевдомонадный. - менингококковый.
- HYP-инфекция (палочка инфлюэнцы).
Патогенез развития сепсиса характеризуется стадийностью. 1. Внедрение возбудителя и формирование первичного очага. 2. Прорыв микроорганизма в кровь (бактериемия). 3. Вследствие выделения токсинов бактериями наблюдается токсинемия. 4. Диссеминация возбудителя во внутренние органы, формирование вторичных очагов в селезенке, миокарде, почках, надпочечников, коже. 5. Активация иммунной системы, но с незавершенными ее функциями. Это приводит к высвобождению противовоспалительных медиаторов, но этот процесс не завершается полностью, и в результате происходит накопление цитокинов. 6. Повреждение клеток тканей, с нарушением перфузии. Данные изменения ведут к шоку.
7. Развитие септического шока. Септический шок – это сепсис с нарушением гемодинамики и развитием синдрома полиорганной недостаточности.
Сепсис у новорожденного Предвестниками сепсиса является затяжная температурная реакция, температурные «свечи» в течение 2-3 часов, волнообразная лихорадка с периодами апирексии, озноб и познабливание. Ни одно повышение температуры тела, ни одна необоснованная лихорадочная волна не должна быть оставлена без внимания врача, особенно губительные трафаретные «успокаивающие» диагнозы по типу гриппа или ОРВИ. Кожа – зеркало сепсиса. Характерна ее бледность, сухость, вначале может быть гиперемия. На коже появляются вторичные гнойничковые элементы. Это мелкие пузырьки размером с булавочную головку с абсолютно прозрачным содержимым. Возможно развитие экзантемы – инфекционно-аллергического дерматита (крапивница, узловая эритема). Характерно поражение суставов в виде полиартрита. Легочная ткань поражается в зависимости от этиологии, при стафилакокковом сепсисе формируются абсцессы легкого, развивается стафилококковый дистресс-синдром, паренхиматозная дыхательная недостаточность). Увеличиваются размеры селезенки и печени. Возможна диссоциация температурной кривой – снижение температуры на фоне увеличения лейкоцитов. Как уже упоминалось выше, сепсис может быть вызван различными микроорганизмами – грамотрицательными и грамположительными. В зависимости от этого сепсис имеет некоторые особенности в клинической картине. При грамположительной этиологии сепсиса наблюдается острая взрывная температурная реакция на фоне отсутствия головной боли. Резко развивается сердечная недостаточность с тахикардией, одышкой. Изменения кожных покровов напоминает сыпь при менингококцемии – обширные участки некроза кожи и вторичные мелкопузырчатые высыпания. Наслаиваются признаки дыхательной недостаточности с формированием абсцессов в легких. Развивается типичный дистресс-синдром и признаки шока. Сепсис может быть вызван и грамотрицательной флорой, чаще – энтеробактериями. Начало заболевания сопровождается выраженными симптомами интоксикации – головной болью, тошнотой и рвотой. Развивается острая сосудистая недостаточность и инфекционно-токсический шок, падают показатели гемодинамики, снижается АД, повышается частота сердечных сокращений, изменение индекса Альговера (отношение пульса к систолическому давлению, в норме равняется 0,5-0,6). Кожные покровы покрыты пятнами, напоминающими трупные. Сепсис у новорожденных: Сепсис в ранний период новорожденности наиболее актуален для недоношенных, ослабленных младенцев. По времени возникновения у новорожденных выделяют ранний и поздний сепсис. Ранний неонатальный сепсис – это развитие сепсиса у детей в первые 3 дня жизни. Ранний сепсис развивается в результате внутриутробного или раннего постнатального инфицирования. Первичным очагом инфекции зачастую выступает внутриутробная пневмония. Источник инфекции в таком случае – это условно-патогенная флора, населяющая родовые пути матери, однако не исключено и трансплацентарный путь инфицировании. Поздний неонатальный сепсис диагностируется в случае манифеста заболевания в возрасте старше 3-х дней жизни, при этом заражение происходит постнатально. Обнаруживается первичный очаг инфекции. Сепсис протекает с образованием одного или нескольких септикопиемических, метастатических, гнойно-воспалительных очагов, нередко диагностируется септикопиемия. Типичным метастатическим очагом является гнойный менингит.
Высокая температура тела. Запор. Истощение. Лейкоцитоз. Лимфоцитопения. Нейтрофилез. Низкая температура тела. Одышка. Озноб. Понос (диарея). Потливость. Привкус ацетона во рту. Субфебрильная температура. Тромбоцитоз. Холодный пот.
Для бактериального исследования берется гемокультура с целью выявления возбудителя. Производится посев крови на сахарный бульон, на МПА и МПБ. В течение первых двух дней необходимо проводить не менее 5-ти посевов в день. Кровь забирают по 10 мл, посев производят раздельно на 2 колбы. На каждые 5 мл крови используют 50 мл сахарного бульона. Так же используются урокультура, культуры из доступных гнойных очагов. В анализе перифирической крови: гиперлейкоцитоз или лейкопения, развитие анемии.
Анализ мочи обнаруживает признаки пиело- и гломерулонефрита.
Для лечение сепсиса показана комплексная ранняя терапия, включающая антибактериальную терапию, антикоагуляционные, антиферментные препараты, пассивную и активную иммунизацию, иммуностимуляцию, экстракорпоральные методы очищения крови (гемосорбция, иммуносорбция, плазмоферез, лимфосорбция, лазерное облучение крови, фильтрация через ксеноселезенку). Показано комбинированное назначение антибиотиков (не менее 2-х, в зависимости от чувствительности): бензилпенициллина натриевая соль 300 – 500 000 ЕД на кг + гентамицин 4-6 гр в сутки. Максимальная доза пенициллина – до 40 млн ЕД; аминогликозиды (амикацин) в комбинации с цефалоспорином 3-4 поколения. Дополнительно – антианаэробные препараты- метронидазол 100 мл внутривенно, клиндамицин; аминогликозиды + амоксициллин+ антианаэробы; аминогликозиды+ ципрофлоксацин+антианаэробы. Выбранную тактику лечения необходимо вести еще в течение 10 дней после нормализации температуры. Инфузионно проводят дезинтоксикацию. Вводится 5% альбумин до 400 мл, реополюглюкин, реамберин, проводится форсорованный диурез. Для профилактики ДВС-синдрома ежечасно вводится 1000 ЕД гепарина (суточная доза 24 000 ЕД). При развитии гиперкоагуляции показано сочетание гепарина с ингибиторами протеолиза, при гипокоагляции не следует прекращать введение гепарина, лишь уменьшить его дозировку. Антистафилококковый иммуноглобулин вводится в дозе 5 мл на 1 кг тела. Курс – 5 инъекций. Параллельно проводится коррекция кислотно-основного баланса, электролитов, кислородтерапия. При выраженном септическом шоке – до 1000 мг глюкокортикоидов, при ИТШ – до 800 мг/сутки. Немаловажную роль играет иммуностимуляция: лизоцим 100-200 мг внутримышечно в течение 10 дней, прием продигиозана повышает лейкопоэз, фагоцитарную активность, его вводят внутримышечно 1 раз в 3 дня в дозе 50 мг, курс состоит из 5-6 инъекций.
Из антисептических средств используется внутривенное введение хлорфиллипта в виде 0,2% спиртового раствора (2 мл хлорфиллипта + 38 мл физ. Раствора).
42a96bb5c8a2acfb07fc866444b97bf1 Модератор контента: Васин А.С.
Источник: https://kiberis.ru/?p=31324
Септический шок: диагностика, прогноз, лечение, симптомы
В данной статье мы поговорим о тяжелой патологии. Мы рассмотрим патофизиологию септического шока, клинические рекомендации при нем и его лечение.
Особенности болезни
Септический шок – терминальная фаза генерализованного (распространенного на все органы) септического процесса (заражения крови), для которой характерно активное развитие патологических процессов в организме, практически не реагирующих на интенсивную реанимационную терапию.
Основные:
- критическое снижение кровяного давления (гипотония);
- тяжелое нарушение снабжения кровью важнейших органов и тканей (гипоперфузия);
- частичный и полный отказ функционирования одновременно нескольких органов (полиорганная дисфункция).
Учитывая общность внутренних и внешних проявлений сепсис, тяжелый сепсис и септический шок рассматриваются в медицине как последовательные стадии единого общеорганизменного патологического процесса.
Другое название болезни – бактериально-токсический шок, септический инфекционно-токсический шок. Состояние септического шока развивается почти в 60% случаев тяжелого сепсиса.
В результате столь серьезных расстройств в работе систем организма, летальные исходы при септическом шоке – явление частое.
По МКБ-10 септический шок имеет код A41.9.
Чаще наблюдают развитие шока при атаке на организм грамотрицательной флоры (клебсиелла, кишечная палочка, протей), и анаэробов. Грамположительные микроорганизмы (стафилококки, дифтерийные бактерии, клостридии) вызывают критическую фазу при сепсисе в 5% случаев.
Но отличием этих патогенов является выделение токсинов (экзотоксинов), вызывающих тяжелейшее отравление и повреждение тканей (например, некроз мышечной и почечной ткани).
Но не только бактерии, а и простейшие, грибы, риккетсии и вирусы могут вызвать состояние септического шока.
- Далее указана классификация септического шока у новорожденных детей, взрослых после родов по стадиям.
- В данном видео рассказано о септическом шоке:
Стадии
Условно в шоковом состоянии при сепсисе выделяют три фазы:
- теплую (гипердинамическая);
- холодную (гиподинамическую);
- необратимую.
Проявления при разных фазах септического шока Таблица №1
| Теплая | Доказано, что при шоке, вызванном грамположительной флорой, течение и прогноз более благоприятный для больного. Характеризуется следующими состояниями:
|
| Фаза «холодного шока» | Течение «холодного шока», наиболее часто провоцируемого грамотрицательными организмами, более тяжкое и труднее реагирует на терапию, продолжаясь от 2 часов до суток. Эту форму наблюдают на стадии централизации кровообращения из-за спазма сосудов (оттоку крови из печени, почек, периферических сосудов к мозгу и сердцу).«Холодная фаза» характеризуется:
|
| Необратимая фаза | Наблюдают выраженную органную недостаточность нескольких органов и систем (острая почечно-печеночная дыхательная и сердечная недостаточность, энцефалопатия с угнетением сознания вплоть до комы), критическое падение кровяного давления.
Восстановить функции не удается даже при реанимационных мерах. Коматозное состояние приводит к гибели пациента. |
Безотлагательная и грамотная терапия шокового состояния при сепсисе, проводимая с начала «теплой фазы», нередко останавливает развитие патологических процессов, в ином случае септический шок переходит в «холодную фазу».
К сожалению, из-за своей кратковременности гипердинамическая фаза нередко упускается медиками из вида.
Причины возникновения
Симптомы
Комплекс симптомов при развитии септического шока «наследуется» от предыдущей стадии – тяжелого сепсиса, отличаясь еще большей выраженностью и дальнейшим нарастанием.
Развитию шокового состояния при сепсисе предшествуют сильнейшие ознобы на фоне значительных колебаний температуры тела: от резкой гипертермии, когда она поднимается до 39 – 41 °C, удерживаясь до 3 суток, и критическим снижением в диапазоне 1- 4 градусов до субфебрильной (до 38,5), нормальной 36 – 37 или опускающейся ниже 36 – 35 С.
- Основной признак шока – аномальное падение давления крови без предшествующих кровотечений или не соответствующее им по степени выраженности, которое не удается поднять до минимальной нормы, несмотря на интенсивные медицинские мероприятия.
- Общие симптомы:
- У всех больных на раннем этапе шока (часто до падения давления) наблюдают признаки поражения центральной нервной системы:
- эйфория, перевозбуждение, потеря ориентации;
- бред, слуховые галлюцинации;
- далее — апатия и оцепенение (сопор) с реакцией только на сильные болевые раздражители.
Нарастающие по силе проявления тяжелого сепсиса выражаются в следующем:
- тахикардия до 120 – 150 уд/мин;
- шоковый индекс вырастает до 1,5 и более при норме 0,5.
Представляет собой величину равную показателю частоты сердечных сокращений, разделенную на показатель систолического кровяного давления. Такое увеличение индекса указывает на быстрое развитие гиповолемии — снижения объема циркулирующей крови (ОЦК) – количество крови в сосудах и органах.
- дыхание неровное, поверхностное и учащенное (тахипное), 30 – 60 дыхательных циклов в минуту, указывающее на развитие острого ацидоза (увеличение кислотности тканей и жидкостей организма) и состояния «шокового» легкого (повреждение тканей, предшествующее отеку);
- холодная липкая испарина;
- покраснение кожи в короткой «теплой фазе», затем —резкое побледнение кожи в «холодной стадии» с переходом в мраморность (белизну) с подкожным сосудистым рисунком, конечности холодеют;
- синюшная окраска губ, слизистых, ногтевых пластин;
- заостренность черт лица;
- частая зевота, если пациент в сознании, как признак дефицита кислорода;
- повышенная жажда, олигурия (уменьшение количества мочи) и последующая анурия (остановка мочевыделения), что указывает на тяжелое повреждение почек;
- у половины пациентов — рвота, которая при прогрессировании состояния становится похожей на кофе, вследствие омертвения тканей и кровотечений в пищеводе и желудке;
- боли в мышцах, животе, в области груди, поясницы, связанные с расстройством кровоснабжения и кровоизлияниями в тканях и слизистых, а также нарастании острой почечной недостаточности;
- сильная головная боль;
- желтизна кожи и слизистых при усилении печеночной недостаточности становятся более выраженными;
- кровоизлияния под кожей в виде точечных, паутинообразных петехий на лице, груди, животе, сгибах рук и ног.
Диагностика и лечение септического шока описаны далее.
Диагностика
Септический шок, как фаза генерализованного сепсиса, диагностируют по яркой выраженности всех симптомов патологии в «теплой» и «холодной» стадии и четких признаков последней стадии – вторичного или необратимого шока.
Диагноз должен ставиться немедленно — на основании следующих клинических проявлений:
- существование в организме гнойного очага;
- лихорадка с ознобами, сменяющаяся резким падением температуры ниже нормы;
- острое и угрожающие падение кровяного давления;
- высокая частота сердцебиения даже при низкой температуре, одышка;
- угнетение сознания;
- боли в разных областях тела;
- острое снижение выделения мочи;
- кровоизлияния под кожей в виде сыпи, в белки глаз, кровотечения из носа, омертвение участков кожи;
- судороги.
Кроме внешних проявлений, при проведении лабораторных анализов наблюдают:
- ухудшение всех показателей лабораторных анализов крови в сравнении с первыми фазами сепсиса (выраженный лейкоцитоз или лейкопению, СОЭ, ацидоз, тромбоцитопения);
- ацидоз, в свою очередь, ведет к критическим состояниям: обезвоживанию, сгущению крови и образованию тромбов, инфарктам органов, нарушению функции мозга и коме;
- изменение концентрации прокальцитонина в сыворотке крови превышает 5,5 – 6,5 нг/мл (важный диагностический показатель развития септического шока).
Далее рассмотрены неотложная доврачебная помощь при септическом шоке, алгоритм последующего лечения и даны важные советы.
Схема септического шока
Лечение
- Лечение совмещает медикаментозные, терапевтические и хирургические способы, используемые одновременно.
- Как и в фазе тяжелого сепсиса, неотложная хирургическая обработка проводится для всех первичных и вторичных гнойных метастаз (во внутренних органах, подкожной и межмышечной клетчатке, в суставах и костях) в самые короткие сроки, иначе любая терапия окажется бесполезной.
- Параллельно санации гнойных очагов выполняют следующие неотложные мероприятия:
- Проводят искусственную вентиляцию легких для устранения проявлений острой дыхательной и сердечной недостаточности
- Для стимуляции функции сердца, повышения давления, активизации почечного кровотока вливают Дофамин, Добутамин.
- У больных с тяжелой гипотонией (менее 60 мм рт. ст.) вводят Метараминол для обеспечения кровоснабжения жизненно важных органов.
- Проводят массивные внутривенные вливания лечебных растворов, включая декстраны, кристаллоиды, коллоидные растворы, глюкозу под постоянным контролем показателей центрального венозного давления и диуреза (выделение мочи) с целью:
- устранения нарушения кровоснабжения и нормализации показателей текучести крови;
- выведения бактериальных ядов и аллергенов;
- стабилизации электролитного и кислотно-щелочного баланса;
- предупреждения дистресс-синдрома легких (острая недостаточность дыхания на фоне развития отека)- инфузии Альбумина и Протеина;
- купирования геморрагического синдрома (ДВС-синдрома) с целью приостановить кровоточивость тканей и внутренние кровотечения;
- восполнения потерь жидкости.
- При низком сердечном выбросе и безрезультативности сосудосуживающих средств часто используют:
- Глюкозо-инсулиново-калиевую смесь (ГИК) для внутривенной инфузии;
- Налоксон для болюсного — быстрого струйного введения в вену (при получении терапевтического эффекта через 3 – 5 минут переходят на инфузионное вливание.
- Не дожидаясь анализов на выявление возбудителя, начинают антимикробную терапию. В зависимости от развития внутренних патологий систем и органов назначают в больших дозах пенициллины, цефалоспорины (до 12 граммов в сутки), аминогликозиды, карбапенемы в больших дозах. Наиболее рациональной считают комбинацию Импинема и Цефтазидима, которая дает положительный результат даже в случае поражения синегнойной палочкой, повышая выживаемость пациентов с тяжелой сопутствующей патологией.
Важно! Применение бактерицидных антибиотиков способно ухудшить положение, вследствие чего возможен переход на бактериостатические препараты (Кларитромицин, Азитромицин, Диритромицин, Клиндамицин).
Для профилактики суперинфекции (повторного заражения или осложнения на фоне антибактериальной терапии) назначают Нистатин 500 000 ЕД до 4 раз в сутки, Амфотерицин В, Флуконазол, бифидум.
Далее:
- Подавляют аллергические проявления путем применения глюкокортикостероидов (Преднизолон, Гидрокортизон). Использование Гидрокортизона в суточной дозе до 300 мг (до 7 дней) при шоке позволяет ускорить стабилизацию сосудистого движения крови и снизить смертельные исходы.
- Введение в течение 4 суток активированного протеина АПС дротрекогин-альфа (Зигрис) в дозе 24 мкг/кг/час уменьшает вероятность гибели пациента при критической фазе острой почечной недостаточности (противопоказание — отсутствие риска кровотечений).
Кроме того, если устанавливают, что возбудителем сепсиса является стафилококковая флора, добавляют внутримышечные инъекции антистафилококковового иммуноглобулина, вливания антистафилококковой плазмы, человеческого иммуноглобулина, занимаются восстановлением моторики кишечника.
Профилактика септического шока
Чтобы не допустить развития септического шока, требуется:
- Своевременное хирургическое вскрытие и санация всех гнойных метастаз.
- Предупреждение углубления развития полиорганной дисфункции с вовлечением в септический процесс более одного органа.
- Стабилизация улучшений, достигнутых на стадии тяжелого шока.
- Удерживание кровяного давления на минимально нормальном уровне.
- Предотвращение прогрессирования энцефалопатии, острой почечно-печеночной недостаточности, ДВС-синдрома, развития состояния «шокового» легкого, устранение состояния острой анурии (задержки мочи) и обезвоживания.
Осложнения септического шока описано ниже.
Осложнения
- В худшем случае – летальный исход (если этот результат можно рассматривать в качестве осложнения).
- В лучшем – серьезное поражение внутренних органов, мозговой ткани, центральной нервной системы с долговременным лечением. Чем короче период выведения из шока, тем менее тяжелые повреждения тканей прогнозируются.
Прогноз
Септический шок представляет смертельную опасность для пациента, поэтому крайне важны как ранняя диагностика, так и экстренное интенсивное лечение.
- Фактор времени имеет решающее значение в прогнозировании этого состояния, поскольку необратимые патологические изменения в тканях происходят в пределах 4 – 8 часов, во многих случаях время для оказания помощи сокращается до 1 – 2 часов.
- Вероятность летальных исходов при септическом шоке достигает более 85%.
В данном видео рассказано о септическом шоке при ЧМТ:
Источник: http://gidmed.com/dermatologiya/zabolevaniya/vospalitelnye/septicheskij-shok.html
Септический шок мкб 10
Септический шок (СШ) также называют инфекционно-токсическим (ИТШ). Как самостоятельная нозологическая единица патология впервые была описана в XIX веке, однако полноценное изучение с разработкой специфических противошоковых мер началось не более 25 лет назад. Может возникать при любом инфекционном процессе.
Наиболее часто встречается у пациентов хирургических отделений, при менингококковой септицемии, брюшном тифе, сальмонеллезе и чуме. Распространен в странах, где диагностируется наибольшее количество бактериальных и паразитарных заболеваний (Африка, Афганистан, Индонезия). Ежегодно от ИТШ погибает более 500 тысяч человек по всему миру.
Септический шок
Причины
В абсолютном большинстве случаев патология развивается на фоне ослабления иммунных реакций. Это происходит у пациентов, страдающих хроническими тяжелыми заболеваниями, а также у людей пожилого возраста. В силу физиологических особенностей сепсис чаще диагностируется у мужчин. Список самых распространенных заболеваний, при которых могут возникать явления ИТШ, включает в себя:
- Очаги гнойной инфекции. Признаки системной воспалительной реакции и связанных с ней нарушений в работе внутренних органов отмечаются при наличии объемных абсцессов или флегмоны мягких тканей. Риск генерализованного токсического ответа повышается при длительном течении болезни, отсутствии адекватной антибактериальной терапии и возрасте пациента старше 60 лет.
- Длительное пребывание в ОРИТ. Госпитализация в отделение реанимации и интенсивной терапии всегда сопряжена с риском возникновения сепсиса и инфекционного шока. Это обусловлено постоянным контактом с резистентной к антибактериальным препаратам микрофлорой, ослаблением защитных сил организма в результате тяжёлой болезни, наличием множественных ворот инфекции: катетеров, желудочных зондов, дренажных трубок.
- Раны. Нарушения целостности кожных покровов, в том числе возникшие во время операции, существенно повышают риски инфицирования высококонтагиозной флорой. ИТШ начинается у больных с загрязненными ранами, не получивших своевременной помощи. Травматизация тканей в ходе оперативного вмешательства становится причиной генерализованной инфекции только при несоблюдении правил асептики и антисептики. В большинстве случаев септический шок возникает у пациентов, перенесших манипуляции на желудке и поджелудочной железе. Еще одна распространенная причина – разлитой перитонит.
- Приём иммунодепрессантов. Лекарственные средства, угнетающие иммунитет (меркаптопурин, кризанол), используются для подавления реакции отторжения после трансплантации органов. В меньшей степени уровень собственной защиты снижается при употреблении химиотерапевтических средств – цитостатиков, предназначенных для лечения онкологических заболеваний (доксорубицина, фторурацила).
- СПИД.ВИЧ-инфекция в стадии СПИДа приводит к развитию нетипичного сепсиса, спровоцированного не бактериальный культурой, а грибком рода Candida. Клинические проявления болезни характеризуется малой степенью выраженности. Отсутствие адекватного иммунного ответа позволяет патогенной флоре свободно размножаться.
Возбудитель сепсиса – грамположительные (стрептококки, стафилококки, энтерококки) и грамотрицательные (Enterobacter cloacae, Clostridium pneumoniae) бактерии. Во многих случаях культуры нечувствительны к антибиотикам, что затрудняет лечение пациентов.
Септический шок вирусного происхождения в настоящее время вызывает споры специалистов.
Одни представители научного мира утверждают, что вирусы неспособны стать причиной патологии, другие – что внеклеточная форма жизни может спровоцировать системную воспалительную реакцию, являющуюся патогенетической основой ИТШ.
A41.5 Сепсис, вызванный другими грамотрицательными микроорганизмами
Септицемия, вызванная коагулазаотрицательным стафилококком
Сепсис, вызванный другими грамотрицательным микроорганизмом БДУ
Септический шок
Септицемия
Категория:A30-A49 Другие бактериальные болезни |
Патогенез
В основе симптомов лежит неконтролируемое распространение медиаторов воспаления из патологического очага. При этом происходит активация макрофагов, лимфоцитов и нейтрофилов. Возникает синдром системного воспалительного ответа.
На фоне этого снижается периферический сосудистый тонус, объем циркулирующей крови падает за счет повышения проницаемости сосудов и застоя жидкости в микроциркуляторном русле. Дальнейшие изменения обусловлены резким уменьшением перфузии. Недостаточное кровоснабжение становится причиной гипоксии, ишемии внутренних органов и нарушения их функции.
Наиболее чувствителен головной мозг. Кроме того, ухудшается функциональная активность легких, почек и печени.
Помимо СВР в формировании септического шока важную роль играет эндогенная интоксикация. В связи со снижением работоспособности экскреторных систем в крови накапливаются продукты нормального обмена веществ: креатинин, мочевина, лактат, гуанин и пируват.
Во внутренних средах повышается концентрация промежуточных результатов окисления липидов (скатол, альдегиды, кетоны) и бактериальных эндотоксинов.
Всё это вызывает тяжелые изменения гомеостаза, расстройства кислотно-щелочного баланса, нарушения в работе рецепторных систем.
Классификация
Шоковое состояние классифицируется по патогенетическому и клиническому принципу. Патогенетически болезнь может быть «теплой» и «холодной».
Тёплый шок характеризуется увеличением сердечного выброса на фоне снижения общего сосудистого тонуса, эндогенной гиперкатехоламинемией и расширением внутрикожных сосудов. Явления органной недостаточности выражены умеренно.
Холодная разновидность проявляется снижением сердечного выброса, резким ослаблением тканевой перфузии, централизацией кровообращения и тяжелой ПОН. По клиническому течению септический шок подразделяется на следующие разновидности:
- Компенсированный. Сознание ясное, сохранное, больной заторможен, но полностью контактен. Артериальное давление незначительно снижено, уровень САД не меньше 90 мм ртутного столба. Выявляется тахикардия (PS {amp}lt;100 уд/мин). Субъективно пациент ощущает слабость, головокружение, головную боль и снижение мышечного тонуса.
- Субкомпенсированный. Кожа бледная, тоны сердца глухие, ЧСС достигает 140 ударов в минуту. САД {amp}lt;90 мм. рт. ст., Дыхание учащенное, одышка до 25 движений/мин. Сознание спутанное, больной с задержкой отвечает на вопросы, плохо понимает, что происходит вокруг, где он находится. Речь тихая, медленная, неразборчивая.
- Декомпенсированный. Выраженное угнетение сознания. Пациент отвечает односложно, шепотом, часто со 2-3 попытки. Двигательная активность практически отсутствует, реакция на боль слабая. Кожа цианотичная, покрыта липким холодным потом. Тоны сердца глухие, пульс на периферических артериях не определяется или резко ослаблен. ЧДД до 180 уд/мин, ЧСС 25-30, дыхание поверхностное. АД ниже 70/40, анурия.
- Терминальный (необратимый). Сознание отсутствует, кожа мраморного оттенка или серая, покрытая синюшными пятнами. Дыхание патологическое по типу Биота или Куссмауля, ЧДД снижается до 8-10 раз/минуту, иногда дыхание полностью прекращается. САД менее 50 мм рт. столба. Мочеотделение отсутствует. Пульс с трудом пальпируется даже на центральных сосудах.
Симптомы септического шока
Один из определяющих признаков ИТШ – артериальная гипотония. Восстановить уровень АД не удается даже при адекватном объеме инфузии (20-40 мл/кг). Для поддержания гемодинамики необходимо использовать прессорные амины (допамин).
Отмечается острая олигурия, диурез не превышает 0,5 мл/кг/час. Температура тела достигает фебрильных значений – 38-39° C, плохо снижается с помощью антипиретиков.
Для предупреждения судорог, вызванных гипертермией, приходится применять физические методы охлаждения.
90% случаев СШ сопровождается дыхательной недостаточностью различной степени тяжести. Пациенты с декомпенсированным и терминальным течением болезни нуждаются в аппаратной респираторной поддержке.
Печень и селезенка увеличены, уплотнены, их функция нарушена. Может отмечаться атония кишечника, метеоризм, стул с примесью слизи, крови и гноя.
На поздних стадиях возникают симптомы диссеминированного внутрисосудистого свертывания: петехиальная сыпь, внутреннее и наружное кровотечения.
Пациентам показана интенсивная терапия. Лечение проводят в отделениях ОРИТ с использованием методов аппаратной и медикаментозной поддержки. Лечащий врач – реаниматолог. Может потребоваться консультация инфекциониста, кардиолога, гастроэнтеролога и других специалистов.
Требуется перевод больного на искусственную вентиляцию лёгких, круглосуточное наблюдение среднего медицинского персонала, парентеральное кормление. Смеси и продукты, предназначенные для введения в желудок, не используются.
Все методы воздействия условно делятся на патогенетические и симптоматические:
- Патогенетическое лечение. При подозрении на наличие сепсиса больному назначают антибиотики. Схема должна включать в себя 2-3 препарата различных групп, обладающих широким спектром действия. Подбор медикамента на начальном этапе проводят эмпирическим путем, в соответствии с предполагаемой чувствительностью возбудителя. Одновременно с этим производят забор крови на стерильность и восприимчивость к антибиотикам. Результат анализа готовится в течение 10 дней. Если к этому времени подобрать эффективную лекарственную схему не удалось, следует использовать данные исследования.
- Симптоматическое лечение. Подбирается с учетом имеющейся клинической картины. Обычно больные получают массивную инфузионную терапию, глюкокортикостероиды, инотропные средства, антиагреганты или гемостатики (в зависимости от состояния свертывающей системы крови). При тяжелом течении болезни используют препараты крови: свежезамороженную плазму, альбумин, иммуноглобулины. Если пациент находится в сознании, показано введение анальгетических и седативных лекарств.
Осложнения
Септический шок приводит к ряду тяжелых осложнений. Наиболее распространённым из них считается полиорганная недостаточность, при которой нарушается функция двух и более систем. В первую очередь страдает ЦНС, легкие, почки и сердце.
Несколько реже встречается поражение печени, кишечника и селезенки. Летальность среди пациентов с ПОН достигает 60%. Часть из них погибает на 3-5 сутки после выведения из критического состояния.
Это обусловлено органическими изменениями во внутренних структурах.
Еще одним распространенным последствием ИТШ являются кровотечения. При формировании внутримозговых гематом у пациента развивается клиника острого геморрагического инсульта. Скопление экстравазата в других органах может приводить к их сдавлению.
Уменьшение объема крови в сосудистом русле потенцирует более значимое снижение артериального давления. ДВС на фоне инфекционно-токсического шока становится причиной гибели пациента в 40-45% случаев.
Вторичное поражение органов, спровоцированное микротромбозами, возникающими на начальном этапе формирования коагулопатии, отмечается практически у 100% больных.
Диагностика
Диагноз устанавливается врачом анестезиологом-реаниматологом. Предположение строится на клинических данных, однако с точностью определить имеющееся состояние можно только при наличии результатов аппаратного и лабораторного исследований.
При подозрении на септический шок все анализы делаются в экстренном режиме, «по cito». Реанимационные мероприятия следует начинать, не дожидаясь окончания работы вспомогательных служб.
Комплексное обследование, необходимое для определения и подтверждения ИТШ, включает в себя:
- Осмотр и физикальное исследование. Реализуется непосредственно лечащим врачом. Специалист обнаруживает характерные клинические признаки шокового состояния. Для этого проводится тонометрия, визуальная оценка цвета кожных покровов, особенностей дыхательных движений, подсчет пульса и ЧДД, аускультация сердца и легких. При подозрении на наличие осложнений необходима оценка неврологического статуса на предмет симптоматики кровоизлияния в мозг.
- Аппаратное исследование. Имеет вспомогательное значение. Пациенту показан контроль состояния с использованием анестезиологического монитора. На экран устройства выводится информация о величине артериального давления, частоте сердечных сокращений, степени насыщения крови кислородом (при легочной недостаточности SpO2{amp}lt;90%) и коронарном ритме. На фоне нарушений дыхания и токсического поражения миокарда может отмечаться тахикардия, аритмия и блокады внутрисердечной проводимости.
- Лабораторное исследование. Позволяет выявить имеющиеся нарушения гомеостаза, сбои в работе внутренних органов. У пациентов с шоком септического происхождения обнаруживается повышенный уровень креатинина ({amp}gt; 0,177 ммоль/л), билирубина ({amp}gt;34,2 мкмоль/л), лактата ({amp}gt;2 ммоль/л). О нарушении коагуляции свидетельствует тромбоцитопения ({amp}lt;100 × 10⁹/л). При прогрессирующей анемии эритроциты составляют 1,5-2,5 миллиона в 1 мм3, гемоглобин ниже 90 г/л. pH венозной крови {amp}lt;7,3 (метаболический ацидоз).
Прогноз и профилактика
Септический шок имеет неблагоприятный прогноз для жизни. При субкомпенсированном течении погибает около 40% больных. Декомпенсированная и терминальная разновидности оканчиваются гибелью 60% пациентов. При отсутствии своевременной медицинской помощи смертность достигает 95-100%. Часть больных умирает через несколько дней после устранения патологического состояния.
https://www.youtube.com/watch?v=ytdevru
Профилактика ИТШ заключается в своевременном купировании очагов инфекции, грамотном подборе антибиотикотерапии у хирургических больных, соблюдении антисептических требований в отделениях, занимающихся инвазивным манипуляциями, поддержке адекватного иммунного статуса у представителей ВИЧ-инфицированной прослойки населения.
Источник: https://remson58.ru/septicheskiy-shok-mkb-10/

 Патогенез сепсиса Сепсис- это особая клинико-патогенетическая форма любого инфекционного заболевания, когда либо в связи с тяжелым преморбидным фоном (декомпенсация сахарного диабета, рахит, лекарственная болезнь, иммунодефицит, различные травмы), либо из-за высокой вирулентности или(и) большого количества поступления микроба-возбудителя или необычного пути поступления в органы и ткани макроорганизма, происходит срыв резистентности организма, в результате чего мета прежней локализации патогенной флоры становятся очагами их бурного размножения и источниками повторных генерализаций возбудителя. Это системная воспалительная ответная реакция организма, которая приводит к развитию септического шока и синдрому полиорганной недостаточности.
Патогенез сепсиса Сепсис- это особая клинико-патогенетическая форма любого инфекционного заболевания, когда либо в связи с тяжелым преморбидным фоном (декомпенсация сахарного диабета, рахит, лекарственная болезнь, иммунодефицит, различные травмы), либо из-за высокой вирулентности или(и) большого количества поступления микроба-возбудителя или необычного пути поступления в органы и ткани макроорганизма, происходит срыв резистентности организма, в результате чего мета прежней локализации патогенной флоры становятся очагами их бурного размножения и источниками повторных генерализаций возбудителя. Это системная воспалительная ответная реакция организма, которая приводит к развитию септического шока и синдрому полиорганной недостаточности. 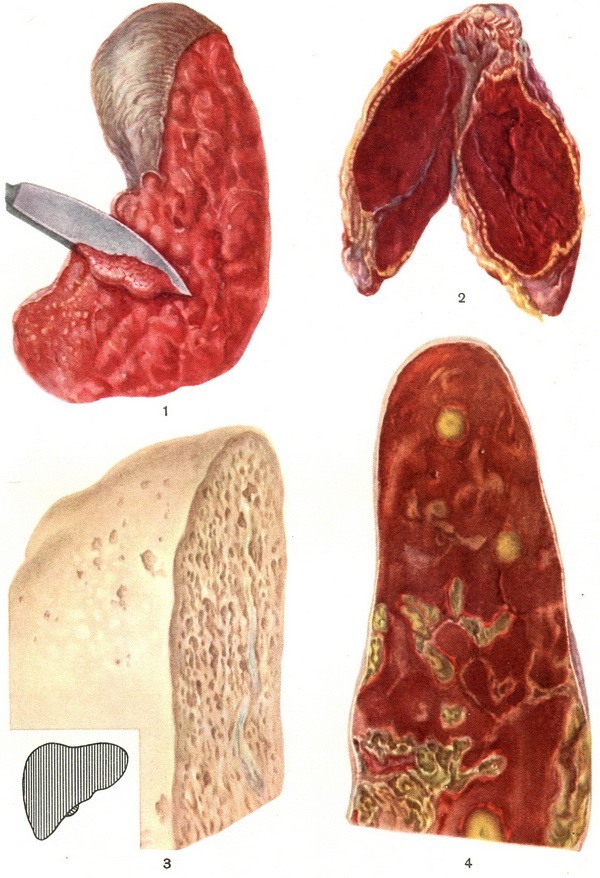 Изменения внутренних органов при сепсисе Заболеваемость сепсисом связана к распространением антибиотиков широкого спектра действия, их бесконтрольным назначением, в том числе при самолечении. Установлено, что к условнопатогенным микроорганизмам у человека нет специфической иммунной реакции. По причине возникновения выделяют следующие формы сепсиса: - стрептококковый. - стафилококковый. - эшерихиозный. - клебсиеллезный. - псевдомонадный. - менингококковый.
Изменения внутренних органов при сепсисе Заболеваемость сепсисом связана к распространением антибиотиков широкого спектра действия, их бесконтрольным назначением, в том числе при самолечении. Установлено, что к условнопатогенным микроорганизмам у человека нет специфической иммунной реакции. По причине возникновения выделяют следующие формы сепсиса: - стрептококковый. - стафилококковый. - эшерихиозный. - клебсиеллезный. - псевдомонадный. - менингококковый. 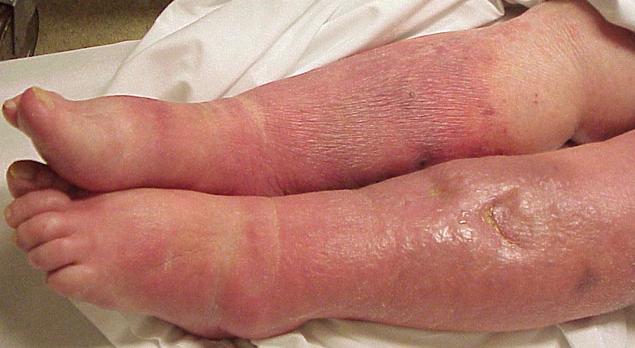 Сепсис у новорожденного Предвестниками сепсиса является затяжная температурная реакция, температурные «свечи» в течение 2-3 часов, волнообразная лихорадка с периодами апирексии, озноб и познабливание. Ни одно повышение температуры тела, ни одна необоснованная лихорадочная волна не должна быть оставлена без внимания врача, особенно губительные трафаретные «успокаивающие» диагнозы по типу гриппа или ОРВИ. Кожа – зеркало сепсиса. Характерна ее бледность, сухость, вначале может быть гиперемия. На коже появляются вторичные гнойничковые элементы. Это мелкие пузырьки размером с булавочную головку с абсолютно прозрачным содержимым. Возможно развитие экзантемы – инфекционно-аллергического дерматита (крапивница, узловая эритема). Характерно поражение суставов в виде полиартрита. Легочная ткань поражается в зависимости от этиологии, при стафилакокковом сепсисе формируются абсцессы легкого, развивается стафилококковый дистресс-синдром, паренхиматозная дыхательная недостаточность). Увеличиваются размеры селезенки и печени. Возможна диссоциация температурной кривой – снижение температуры на фоне увеличения лейкоцитов. Как уже упоминалось выше, сепсис может быть вызван различными микроорганизмами – грамотрицательными и грамположительными. В зависимости от этого сепсис имеет некоторые особенности в клинической картине. При грамположительной этиологии сепсиса наблюдается острая взрывная температурная реакция на фоне отсутствия головной боли. Резко развивается сердечная недостаточность с тахикардией, одышкой. Изменения кожных покровов напоминает сыпь при менингококцемии – обширные участки некроза кожи и вторичные мелкопузырчатые высыпания. Наслаиваются признаки дыхательной недостаточности с формированием абсцессов в легких. Развивается типичный дистресс-синдром и признаки шока. Сепсис может быть вызван и грамотрицательной флорой, чаще – энтеробактериями. Начало заболевания сопровождается выраженными симптомами интоксикации – головной болью, тошнотой и рвотой. Развивается острая сосудистая недостаточность и инфекционно-токсический шок, падают показатели гемодинамики, снижается АД, повышается частота сердечных сокращений, изменение индекса Альговера (отношение пульса к систолическому давлению, в норме равняется 0,5-0,6). Кожные покровы покрыты пятнами, напоминающими трупные. Сепсис у новорожденных: Сепсис в ранний период новорожденности наиболее актуален для недоношенных, ослабленных младенцев. По времени возникновения у новорожденных выделяют ранний и поздний сепсис. Ранний неонатальный сепсис – это развитие сепсиса у детей в первые 3 дня жизни. Ранний сепсис развивается в результате внутриутробного или раннего постнатального инфицирования. Первичным очагом инфекции зачастую выступает внутриутробная пневмония. Источник инфекции в таком случае – это условно-патогенная флора, населяющая родовые пути матери, однако не исключено и трансплацентарный путь инфицировании. Поздний неонатальный сепсис диагностируется в случае манифеста заболевания в возрасте старше 3-х дней жизни, при этом заражение происходит постнатально. Обнаруживается первичный очаг инфекции. Сепсис протекает с образованием одного или нескольких септикопиемических, метастатических, гнойно-воспалительных очагов, нередко диагностируется септикопиемия. Типичным метастатическим очагом является гнойный менингит.
Сепсис у новорожденного Предвестниками сепсиса является затяжная температурная реакция, температурные «свечи» в течение 2-3 часов, волнообразная лихорадка с периодами апирексии, озноб и познабливание. Ни одно повышение температуры тела, ни одна необоснованная лихорадочная волна не должна быть оставлена без внимания врача, особенно губительные трафаретные «успокаивающие» диагнозы по типу гриппа или ОРВИ. Кожа – зеркало сепсиса. Характерна ее бледность, сухость, вначале может быть гиперемия. На коже появляются вторичные гнойничковые элементы. Это мелкие пузырьки размером с булавочную головку с абсолютно прозрачным содержимым. Возможно развитие экзантемы – инфекционно-аллергического дерматита (крапивница, узловая эритема). Характерно поражение суставов в виде полиартрита. Легочная ткань поражается в зависимости от этиологии, при стафилакокковом сепсисе формируются абсцессы легкого, развивается стафилококковый дистресс-синдром, паренхиматозная дыхательная недостаточность). Увеличиваются размеры селезенки и печени. Возможна диссоциация температурной кривой – снижение температуры на фоне увеличения лейкоцитов. Как уже упоминалось выше, сепсис может быть вызван различными микроорганизмами – грамотрицательными и грамположительными. В зависимости от этого сепсис имеет некоторые особенности в клинической картине. При грамположительной этиологии сепсиса наблюдается острая взрывная температурная реакция на фоне отсутствия головной боли. Резко развивается сердечная недостаточность с тахикардией, одышкой. Изменения кожных покровов напоминает сыпь при менингококцемии – обширные участки некроза кожи и вторичные мелкопузырчатые высыпания. Наслаиваются признаки дыхательной недостаточности с формированием абсцессов в легких. Развивается типичный дистресс-синдром и признаки шока. Сепсис может быть вызван и грамотрицательной флорой, чаще – энтеробактериями. Начало заболевания сопровождается выраженными симптомами интоксикации – головной болью, тошнотой и рвотой. Развивается острая сосудистая недостаточность и инфекционно-токсический шок, падают показатели гемодинамики, снижается АД, повышается частота сердечных сокращений, изменение индекса Альговера (отношение пульса к систолическому давлению, в норме равняется 0,5-0,6). Кожные покровы покрыты пятнами, напоминающими трупные. Сепсис у новорожденных: Сепсис в ранний период новорожденности наиболее актуален для недоношенных, ослабленных младенцев. По времени возникновения у новорожденных выделяют ранний и поздний сепсис. Ранний неонатальный сепсис – это развитие сепсиса у детей в первые 3 дня жизни. Ранний сепсис развивается в результате внутриутробного или раннего постнатального инфицирования. Первичным очагом инфекции зачастую выступает внутриутробная пневмония. Источник инфекции в таком случае – это условно-патогенная флора, населяющая родовые пути матери, однако не исключено и трансплацентарный путь инфицировании. Поздний неонатальный сепсис диагностируется в случае манифеста заболевания в возрасте старше 3-х дней жизни, при этом заражение происходит постнатально. Обнаруживается первичный очаг инфекции. Сепсис протекает с образованием одного или нескольких септикопиемических, метастатических, гнойно-воспалительных очагов, нередко диагностируется септикопиемия. Типичным метастатическим очагом является гнойный менингит.