Не используйте информацию размещенную на сайте без предварительной консультации с вашим врачом!
Введение: общее описание патологии
Грыжа – это выпячивание органа, его части или внутренних тканей организма через естественные каналы либо через патологически сформированные (аномальные) отверстия.
Выпячивающиеся ткани изменяют свое нормальное положение, выходя за пределы той полости, в которой они должны находиться.
Эти ткани покрыты одной или несколькими оболочками и не имеют непосредственного контакта с окружающей средой.
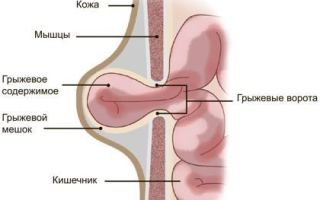
Компоненты любой грыжи:
-
Грыжевое содержимое – выпячивающиеся ткань или орган, изменившие свое положение.
-
Грыжевые ворота – отверстие или канал, через который выходят органы.
-
Грыжевой мешок и оболочки. Мешок непосредственно покрывает содержимое, выступая в роли вместилища для него. Оболочки могут состоять из кожи, фасций (это соединительнотканные оболочки, покрывающие органы, сосуды, нервы), рубцовой ткани.
- Возникновение грыжи возможно на разных участках тела. Наиболее распространенные виды этого заболевания в зависимости от локализации описаны в таблице:
- (если таблица видна не полностью – листайте ее вправо)
- Любое грыжевое выпячивание нарушает качество жизни больных и вызывает:
- косметический дефект (опухолевидное выпячивание выглядит неэстетично);
- боль в области выпячивания (от легкой до очень сильной);
- необходимость постоянного вправления грыжи и (или) ношения бандажей;
- расстройства пищеварения (запоры) при брюшных выпячиваниях, слабость ног или нарушение ходьбы – при позвоночных.
Ущемленные брюшные и межпозвоночные грыжи могут привести к инвалидности или к смерти, если больным не будет оказана неотложная (от 2 часов до 1 суток) врачебная помощь. Ущемляется в среднем 5–7% грыж, но риск возникновения данного осложнения есть всегда.
Некоторые виды выпячиваний (пупочные, небольшие паховые – до 3–5 см) годами не беспокоят больных. У детей они могут исчезнуть самостоятельно, а у взрослых могут не увеличиваться и не проявлять себя никакими симптомами.
95–97% всех выпячиваний излечимы. Для этого обычно проводят операцию (при паховых, пупочных и других грыжах брюшной полости). Большинство операций по удалению грыж – простые, их выполняют в любом хирургическом стационаре.
Не оперируют детей до 4–5 лет с пупочными грыжами, а также людей с высоким риском послеоперационных осложнений (пожилые, тяжелобольные).
Выпячивания межпозвоночных дисков и пищеводного отверстия диафрагмы лечат консервативно (медикаменты, процедуры, нормализация питания и образа жизни), и только при отсутствии эффекта от такого лечения показана операция.
Лечением грыж занимаются:
- хирург – лечит все грыжи живота;
- вертебролог, нейрохирург, невропатолог – эти врачи лечат позвоночные грыжи.
В этой статье описаны наиболее распространенные разновидности грыж, причины их возникновения, симптомы, современные рациональные методы лечения в зависимости от вида и особенностей заболевания.
Грыжи живота: общее описание
На животе выпячивания могут располагаться:
-
в паховой области – паховые и пахово-мошоночные грыжи;
-
в области пупка – пупочные и околопупочные;
-
на границе перехода передней поверхности живота в боковую – грыжи спигелевой линии;
-
по срединной линии живота над пупком – грыжи белой линии;
-
в области послеоперационных рубцов – послеоперационные вентральные;
-
внутри брюшной полости в месте перехода пищевода из грудной полости в брюшную – пищеводно-диафрагмальные.
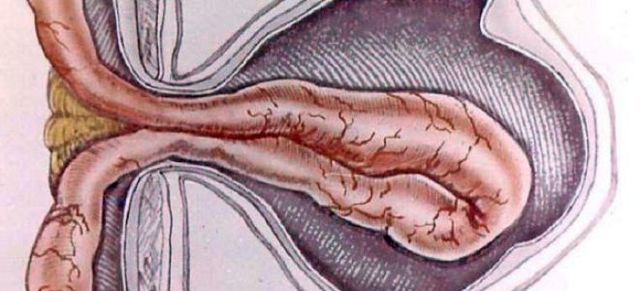
- Брюшная грыжа заключена в грыжевый мешок (растянутый участок брюшины) и снаружи покрыта кожей. Внутри нее могут находиться:
- петли тонкой кишки,
- слепая или сигмовидная кишка,
- прядь большого сальника (внутренностный жировой фартук),
- предбрюшинная жировая клетчатка.
- Независимо от расположения, все выпячивания брюшной полости имеют общие причины возникновения, симптомы и возможные осложнения:
- (если таблица видна не полностью – листайте ее вправо)
Механизм образования любой грыжи живота – невозможность брюшной стенки противостоять повышению внутрибрюшного давления. В результате этого происходит растяжение естественных каналов или разрывы ослабленных участков. Через них внутренние органы выходят под кожу.
Опасности и осложнения грыж живота
Любое выпячивание в области живота постепенно (в течение нескольких месяцев или лет) увеличивается.
Сама по себе эта патология не представляет непосредственных угроз здоровью и жизни человека – она вызывает эстетический (косметический) и функциональный дискомфорт, т. к.
постоянно мешает выполнять привычную работу. Больные вынуждены заправлять выпячивание и носить специальные бандажи, удерживающие его.
Опасность для здоровья представляют следующие осложнения выпячивания:
-
Ущемление – острое состояние, выход через узкое грыжевое кольцо (ворота) большого участка кишечника или сальника. При этом он защемляется в ограниченном пространстве и не может обратно вправиться в живот.
Такое сдавление тканей грозит их омертвением, разрывом кишки, острой кишечной непроходимостью, общим перитонитом (воспалением брюшины).
Ущемление проявляется сильными внезапными болями в области выпячивания: выпячивание становится твердым, напряженным, резко болезненным при ощупывании, надавливании.
-
Невправимость – более «легкое» осложнение. С ущемлением его объединяет постоянная фиксация выпячивания и невозможность его вправления в живот. Но происходит это не по причине ущемления в узком кольце, а из-за образования спаек (сращений) между содержимым грыжи и ее мешком. Выпячивание при этом мягкое, может незначительно болеть при надавливании на него.
-
Воспаление и нагноение (флегмона грыжевого мешка). Частичное ущемление или невправимость кишки могут спровоцировать ее воспаление. Если на этом фоне в грыжу попадет инфекция (из кишечного просвета или с поверхности кожи) – возникает нагноение. Такое состояние проявляется повышением температуры тела, болью, увеличением выпячивания, его покраснением и напряжением.
Паховые грыжи
Паховая грыжа – это опухолевидное выпячивание в области пахового канала. Она может быть односторонней (справа или слева) и двухсторонней.
Среди всех грыж живота это выпячивание встречается наиболее часто (в 68–75% случаев). Место выхода выпячивания – расширенное кольцо пахового канала. Сначала выпячивание располагается четко в паху.
По мере увеличения происходит его смещение в мошонку (пахово-мошоночная форма) или на бедро (бедренная форма).
Болеют преимущественно мужчины – из-за анатомических особенностей:
- узкий таз;
- высокий паховый промежуток;
- наличие семенного канатика (на нем удерживается яйчко);
- наличие наружного и внутреннего отверстий пахового канала (через них проходит семенной канатик).
Все эти факторы делают паховую область слабым местом брюшной стенки.
Лечение
Наличие паховой грыжи у взрослых – прямое показание к операции.
Отказаться от нее допустимо только в случае абсолютных противопоказаний: старческий возраст, тяжелые заболевания сердца, печени, головного мозга и других внутренних органов.
Операцию выполняют в плановом порядке после сдачи необходимых анализов, полноценного обследования и коррекции имеющихся отклонений здоровья. Вмешательство может быть классическим и лапароскопическим.
Классическая (традиционная) операция – это разрез 7–8 см в паховой области. Небольшие выпячивания оперируют под местной анестезией. При операции выделяют грыжевой мешок и иссекают его, содержимое вправляют в брюшную полость.
Паховый канал и его расширенные кольца укрепляют наложением швов между мышцами и паховой связкой. В последнее время большинству больных выполняют укрепление пахового участка сетчатым трансплантатом (полипропиленовой сеткой).
Лапароскопическая операция проходит под общим наркозом: через 3–4 прокола в брюшную полость вводят видеокамеру и хирургические инструменты. С их помощью паховый промежуток с внутренней стороны живота укрепляют полипропиленовой сеткой.
Особенности болезни в детском возрасте
Паховая грыжа в детском возрасте более распространена среди мальчиков. Чаще она врожденная, реже приобретенная.
Ее главная причина – наличие влагалищного отростка брюшины, который через паховый канал в виде тяжа спускается в мошонку вместе с яичком и его канатиком.
Этот отросток в норме должен зарастать сразу или через 2–3 месяца после рождения. Если этого не происходит, брюшная полость сообщается с просветом влагалищного отростка, и внутренние органы смещаются туда.
Это может появляться как сразу, так и через несколько месяцев после рождения.
Врожденные паховые выпячивания у детей лечат исключительно хирургически. Операцию можно делать в любом возрасте: от рождения до 18 лет.
Когда именно проводят операцию – зависит от размеров выпячивания, вероятности его самостоятельного исчезновения, возможности формирования осложнений (ущемления, сдавления яичка). Рекомендуемый срок наблюдения за ребенком с паховой грыжей – 6–12 месяцев.
Если она не проходит до 3-х летнего возраста ребенка – операция обязательна, независимо от размеров выпячивания.
Пупочные грыжи
Пупочная грыжа – это выпячивание внутренних органов через пупочное кольцо: пупок растягивается, деформируется, выбухает в виде опухоли, утрачивая свою структуру. Пупочные грыжи бывают врожденными и приобретенными.
У детей до 4–5 лет они чаще всего проходят самостоятельно. Среди взрослых преимущественно болеют женщины, особенно в период беременности. У большинства из них пупочные грыжи исчезают через 3–4 месяца после родов. Пупочные грыжи не опасны, они редко ущемляются и не вырастают до больших размеров. Поэтому нередко, когда больные не обращаются к врачу, имея грыжу уже даже несколько лет.
Лечение при пупочной грыже:
(если таблица видна не полностью – листайте ее вправо)
Вентральные грыжи
Термин «вентральная» означает, что грыжа располагается не в местах естественных каналов, а выходит через дополнительно сформированные отверстия, которых в норме быть не должно. Это грыжи трех видов:
-
послеоперационные – в зоне послеоперационного рубца,
-
белой линии живота – по срединной линии между пупком и грудной клеткой,
-
спигелевой линии – в зоне перехода передней стенки живота в боковую.
Самую большую сложность представляют послеоперационные грыжи. Большинство из них объемные (более 10–15 см), состоят из нескольких камер, невправимые. Петли кишечника, находящиеся внутри, пережаты спайками, что вызывает постоянные боли и нарушение проходимости кишечника. Выпячивания белой и спигелевой линии не вызывают такого сильного дискомфорта.
Лечение вентральных грыж – оперативное: производят иссечение послеоперационного рубца вместе с растянутой кожей и грыжевым мешком. Внутренние органы аккуратно отделяют, рассекая спайки, и вправляют в брюшную полость. Грыжевые ворота (дефект брюшной стенки) ушивают или укрепляют полипропиленовой сеткой. Такие операции выполняют исключительно под общим наркозом.
Диафрагмальные грыжи (грыжи пищеводного отверстия диафрагмы)
Диафрагма – это сухожильно-мышечная перемычка, отделяющая грудную полость от брюшной. Через отверстие в ней проходит пищевод.
Это место – слабый участок диафрагмы. В нем может формироваться грыжа. Если пищеводное отверстие на фоне повышенного давления в брюшной полости расширится – через него в грудную клетку начнет проскальзывать пищевод с частью желудка.
Из-за этого в пищеводе и (или) в желудке возникает вторичное воспаление (эзофагит, гастрит), сопровождающееся образованием эрозий. Это проявляется такими симптомами:
- боль в верхних отделах живота,
- изжога,
- постоянная отрыжка воздухом и съеденной пищей,
- при эзофагите – дискомфорт и боль при глотании пищи,
- плохой аппетит.
- Ущемление диафрагмальной грыжи представляет непосредственную угрозу жизни.
- Лечение может быть:
- (если таблица видна не полностью – листайте ее вправо)
Позвоночные грыжи
Грыжа межпозвоночного диска может располагаться в любом отделе позвоночного столба: в поясничном (чаще), в шейном и грудном (реже). Ее нельзя увидеть без применения специальных методов исследования (рентгенографии, компьютерной и магнитно-резонансной томографии).
Межпозвоночный диск состоит из плотного кольца, внутри которого находится желеобразное вещество – ядро диска.
Выпячивание возникает из-за повышенных нагрузок на позвоночник (например, подъема и переноса тяжестей): под их действием кольцо начинает разрываться, а вещество, находящееся внутри, постепенно выходит за пределы диска и обрастает рубцовыми тканями. Также происходит сдавление спинного мозга или нервных корешков, проходящих в зоне выпячивания.
Типичные симптомы:
- постоянная боль в соответствующем отделе позвоночника;
- простреливающие боли по ходу раздраженных нервов (в ногу, в таз, в руку, в грудную клетку);
- онемение и слабость рук (при поражении шейно-грудного отдела), ног (при поясничных грыжах);
- нарушение движений;
- расстройства мочеиспускания.
Лечение
В 80% случаев позвоночных грыж применяют консервативное лечение. Оно включает в себя:
- Щадящий режим физических нагрузок.
- Ношение специальных корсетов для позвоночника.
- ЛФК и лечебную гимнастику.
- Физиотерапевтические процедуры.
- Введение медикаментозных препаратов:
- противовоспалительных (ортофен, мовалис);
- спазмолитиков (мидокалм);
- противоотечных (дексаметазон, L-лизин, фуросемид);
- лекарств, улучшающих структуру межпозвоночных дисков (алфлутоп, траумель, дискус композитум, структум);
- витаминов (витаксон, мильгамма).
Такое лечение длительное: от 2–3 недель до 2–3 месяцев. От 20 до 30 процентов больных вынуждены систематически, 2–3 раза в год проходить курсы медикаментозной терапии или постоянно носить корсет и выполнять упражнения.
- Если консервативное лечение не приносит облегчения – показана операция. Выпячивание диска можно удалить при помощи:
- разреза (классическая методика);
- проколов (эндоскопическая методика);
- криодеструкции (подведения к диску иглы с жидким азотом, который вызывает уменьшение выпячивания).
Подведем итог: грыжа – неоднозначная проблема. Некоторые грыжи не представляют никакой опасности и легко лечатся, другие угрожают жизни или не могут быть удалены даже хирургическим путем. Внимательно относитесь к своему здоровью и обращайтесь к специалисту при наличии симптомов, характерных для грыж.
Источник: https://GryzhiNet.ru/
Основные виды грыж и их лечение
Медицинские показания
Для грыжи классификация характерна следующая (с учетом локализации):
- мозговые;
- мышечные;
- диафрагмы и брюшной полости;
- боковая грыжа живота и мечевидного отростка грудины.
Выпячивание живота способствует сдвигу внутренних органов. Для брюшной патологии характерно выпячивание органов в паховой, бедренной и пупковой областях. Элементы грыжи живота:
- Ворота — прореха, через которую проникает сама грыжа.
- Мешок — часть париетального листа брюшины, которая состоит из устья и шейки.
Специалисты выделяют несколько причин возникновения болезни. Одной из самых распространенных является повышение внутреннего давления. Данное явление связано с родами, запорами, сильным кашлем, осложненным мочеиспусканием, поднятием тяжестей. Основанием для развития патологии может быть послабление стенки брюшной полости (из-за ее растяжения).
К факторам риска относят возраст, наследственность, половую принадлежность, анатомическую особенность строения тела. Основополагающим признаком болезни служит припухлость, которая проявляется при потугах и исчезает при снижении напряжения. Классификация грыж основана на признаках проявлении патологий. Паховые виды болезни чаще встречаются у мужчин, чем у женщин.
Типы патологии
Бедренная грыжа занимает 2 место по распространенности (после паховой). Чаще заболевание диагностируется у женщин после 35 лет. Такую грыжу может вызвать значительное расширение или послабление бедренного кольца. Само выпячивание расположено ниже связки паха.
Если бедренная патология не пересекает пределы поверхностной фасции, она остается в кольце. Данный фактор усложняет ее обнаружение. При пальпации паховой связки можно определить ее положение по отношению к бедренным сосудам.
Болезнь ошибочно принимают за варикозный узел, лимфаденит или липому. Важно поставить точный диагноз, если протекает невправимая грыжа. Возможно появление болевого синдрома внизу живота.
У пациента не представляется возможность мочь опорожнять мочевой пузырь.
Пупочная грыжа чаще бывает у женщин, чем у мужчин. Это связано с беременностью и родами. Значительное выпячивание обладает многокамерным мешком, в который попадает сальник. Для невправимой грыжи пупка характерны болевые ощущения и тошнота. Иногда у пациента можно выявить выпячивание.
Патология живота
У мужчин часто грыжевыми воротами служат прорехи и отверстия белой линии живота, через которые просачивается брюшной жир. Он постепенно притягивает брюшной листок. Виды данной патологии:
- надпупочная;
- подпупочная;
- околопупочная.
Редко появляются болевые ощущения под ложечкой. После приема пищи усиливается дискомфорт, появляется рвота и тошнота. Эти признаки спровоцированы давлением, оказываемым на органы или натяжением сальника.
Грыжевой мешок часто приводит к развитию язвенной болезни. Заболевание требует незамедлительного лечения. Послеоперационные грыжи образуются в области хирургического вмешательства.
Причиной их появления может быть операция в желчных путях и аппендэктомия.
Редкие типы патологии
К редким видам рассматриваемой болезни специалисты относят поясничную, седалищную, запирательную грыжу. Боковая форма возникает в зоне влагалища. В таких случаях трудно провести диагностику.
Поясничное выпячивание заметно, если пациент лежит на боку, в котором предположительно располагается образование. Если он меняет положение, грыжа уходит. Запирательная форма встречается у женщин преклонного возраста.
Грыжа достигает дна, проходя по запирательному каналу. Если нет видимых признаков болезни, существует вероятность проявления болевого синдрома в области запирательного нерва. Боль усиливается при отведении бедра в сторону.
Седалищные грыжи проникают к задней поверхности таза через отверстия большого и малого седалища. Эта форма патологии чаще поражает мужчин. Грыжевой мешок оказывает давление на седалищный нерв, провоцируя боли.
Промежностные грыжи — патология развивается на фоне различных нарушений в мочеполовой диафрагме. Подобное отклонение встречается у женщин. Промежностные формы патологии легко перемещаются на половую губу. Их сложно отличить от паховых аналогов, а образования в передней части схожи с седалищными видами. Выявить отклонения можно при помощи влагалищного и ректального исследования.
Внутренняя грыжа брюшины возникает вследствие проникновения внутренних органов в карманы брюшной полости. Грыжа Трейтца образуется у входа в двенадцатиперстную кишку.
Неумышленная внутренняя форма сопровождается схваткообразными болями в животе, которые иррадиируют под желудок. Этот синдром возникает после еды либо после значительных физических нагрузок.
Пациенты с таким диагнозом могут жаловаться на метеоризм, запоры и отрыжку. В процессе ущемления появляются симптомы непроходимости кишечника.
Заболевания у детей
Грыжа у детей может быть врожденной либо приобретенной. Чаще врачи диагностируют паховую и пупочную форму болезни. Косая патология появляется у мальчиков на фоне незаращения влагалищного отростка.
Основное лечение такой патологии — операция. Если после ущемления не прошло 10 часов, тогда применяется:
- теплая ванна;
- прием спазмолитиков.
Пупочная грыжа у ребенка проявляется с рождения (при громком плаче и натуживании). Она легко вправляется в брюшную полость и редко ущемляется. При такой патологии назначается массаж и гимнастика. Осторожно применяется лейкопластырь. Если к 3-5 годам пупочное кольцо не закрылось, показано оперативное лечение.
Методы терапии
К основным осложнениям любой формы болезни специалисты относят:
- ущемление — содержимое выпячивания сдавливается в соответствующих воротах, что связано с сильным кашлем, натуживанием либо поднятием тяжести;
- воспаление связано с острым аппендицитом и по симптоматике схоже с ущемлением;
- повреждение (при травме);
- новообразования исходят из соответствующего мешка.
Хирургическое вмешательство противопоказано при инфекционном заболевании, дерматите, экземе в операционной зоне. Суть операции: вскрытие мешка и пластика ворот. Если грыжа косая, тогда показана пластика передней стенки канала. В этом случае хирург применяет методику Жирара.
Универсальной хирургической методикой считается пластика задней стенки канала по Бассини. При частых рецидивах используется метод Кукуджанова. Пупочная грыжа устраняется по методу Мейо. Трудоспособность после операции восстанавливается в течение месяца.
Источник: https://GryzhaInfo.com/obshhee/osnovnye-vidy-gryzh-i-ih-lechenie.html
Грыжа: виды, симптомы, лечение
Грыжа — распространенная хирургическая патология, для которой характерно выпячивание или выход внутреннего органа из той области, где он должен находиться в норме. При осложнениях могут возникать выпадения фрагментов органов через естественные отверстия наружу или в другие полости.
Эта патология опасна тем, что на начальном этапе симптомы грыжи практически отсутствуют. К врачу обращаются только тогда, когда выпячивание достигло больших размеров или возникли осложнения. Грыжевое образование может возникнуть в любом возрасте, даже у новорожденного ребенка (пупочная грыжа). Согласно ВОЗ, у мужчин это заболевание встречается в 2 раза чаще, чем у женщин.
Почему возникает грыжа
Выходу органа из своей полости могут способствовать разные факторы. Основной причиной является ослабление ткани брюшной стенки. Это может быть связано с наследственным фактором, возрастом, образом жизни.
К другим причинам формирования грыжевого образования относят:
- травмы живота;
- лишний вес;
- операции на брюшной стенке;
- чрезмерная физическая нагрузка, которая приводит к частому повышению брюшного давления;
- сильный хронический кашель, а также постоянный плач (у ребенка);
- беременность;
- запоры;
- проблемы с мочеиспусканием.
Межпозвонковые грыжи часто поражают людей после 35 лет. Этому способствуют возрастные изменения костной ткани, ухудшение обмена веществ, неправильная осанка и заболевания позвоночника.
Признаки грыжи: когда нужно обратиться к врачу
В большинстве случаев выпячивание обнаруживается случайно, так как небольшие образования протекают бессимптомно или со слабой симптоматикой. Иногда человек может ощущать дискомфорт в период активности, потягивание или чувство набухания в паховой и/или брюшной области. Главным признаком болезни являются ощутимые небольшие уплотнения под кожей.
Как выглядит грыжа
На вид это плотные образования чаще круглой формы. Они могут менять размер в зависимости от положения тела. В вертикальном положении, а также при чихании, кашле они увеличиваются, а уменьшаются или полностью исчезают в состоянии лежа.
Если вы обнаружили у себя такое образование обязательно нужно посетить врача-хирурга для уточнения диагноза.
Виды грыж: где они могут возникать
Все грыжевые образования делятся на 2 большие группы:
- Наружные – составляют более 70% от всех выявленных хирургических патологий. Они легко диагностируются, так их можно увидеть и прощупать при пальпации. Это бедренные, паховые, пупочные, седалищные и послеоперационные грыжи.
- Внутренние – не выходят за пределы определенной полости. Встречаются реже. Сюда относят внутрибрюшные и пояснично-реберные образования, грыжи пищевода.
Рассмотрим, где возникают наиболее распространенные наружные виды.
- Бедренные образования выходят через бедренный канал. Женщины более подвержены этой патологии из-за более крупного строения таза. Этот вид грыж трудно обнаружить самостоятельно.
- Паховые грыжи считаются мужской патологией, так как у женщин встречаются достаточно редко. Выпячивание происходит в полость пахового канала, иногда может спускаться в мошонку.
- Пупочные выпячивания могут иметь врожденный или приобретенный характер. Врожденные патологии обнаруживаются сразу при рождении или образуются у детей первого года жизни. Приобретенные часто встречаются у женщин, так как во время беременности происходит растяжение пупочного кольца.
- Эпигастральные или грыжи белой срединной линии живота. Образовываться могут в области пупка, над или под ним. Подвержены мужчины после 25 лет и женщины после 40 лет.
Также возможно возникновение межпозвонковых грыж шейного или поясничного отделов позвоночника. Выявляют такие образования чаще у мужчин и у пожилых людей.
Как определить грыжу у ребенка
У новорожденных детей самой распространенной патологией является пупочная грыжа. Чаще всего ее обнаруживают в роддоме.
К типичным симптомам наличия грыжи у ребенка относятся:
- при плаче или крике возле пупка возникает выпячивание, которое легко вправляется обратно;
- если грыжа большого размера, то образование будет наблюдаться даже в покое;
- при прощупывании чувствуется твердое круглое уплотнение под кожей;
- запоры, так как из-за грыжи может возникнуть кишечная непроходимость;
- частый плач, отказ от еды.
Если у ребенка обнаружились такие признаки, то нужно обратиться к детскому хирургу. Часто у маленьких детей выпячивание исчезает самостоятельно, но чтобы избежать осложнений важно медицинское наблюдение. Также встречаются у детей паховые выпячивания и грыжи срединной линии живота.
Диагностика патологии
При подозрении на грыжевое образование нужно записаться на прием к хирургу или неврологу (при болях в позвоночнике). Важным методом обнаружения патологии является тщательный осмотр, который включает пальпацию (прощупывание пальцами), простукивание и проверку симптома кашлевого толчка.
Для уточнения размера и локализации грыжи могут назначаться следующие исследования:
- рентгеноскопия;
- КТ брюшной полости;
- УЗИ;
В редких случаях возможно направление на диагностическую лапароскопию. Это малотравматичная и безопасная процедура, которая делается под обезболиванием с помощью лапароскопа.
Лечение
Единственный эффективный способ навсегда избавиться от грыжи – оперативное вмешательство. Ношение бандажа, вправление или зарядка могут давать лишь временное облегчение. Случаи самоизлечения наблюдались только в детском возрасте при некоторых видах грыж.
Оптимальным способом лечения является грыжесечение, которое может осуществляться через хирургический разрез (открытая операция) или через небольшие проколы (лапароскопия).
Если есть противопоказания к хирургическому вмешательству, то рекомендуется соблюдение диеты, ношение поддерживающего бандажа и нормализация стула. Эти методы не избавят от грыжи, но они помогут избежать осложнений и замедлить развитие заболевания.
Возможные осложнения
Грыжа является прогрессирующей хирургической патологией. При увеличении образования возможны следующие состояния:
- Выпадение или сильной выпячивание органов в другие полости может приводить к их перекручиванию и ущемлению. Это очень опасное состояние, которое сопровождается резкой болью, тошнотой и интоксикацией организма.
- Невправимые образования с течением времени могут приводить к копростазу (застой каловых масс).
- Воспалительно-гнойные процессы в грыжевом мешке, которые затрагивают внутренности.
Это очень тяжелые состояния, которые требуют обязательной медицинской помощи. Если вовремя не обратиться к врачу, то возможна инвалидность.
Самым лучшим способом вовремя обнаружить патологию является внимательное отношение к своему здоровью и регулярные медицинские осмотры. Если грыжа уже возникла, то никакие мази, примочки и массажи не помогут от нее избавиться. Иногда она может прятаться, но это временное явление. В любом случае необходима консультация специалиста.
Источник: https://www.polyclin.ru/articles/gryzha/
Грыжи
Грыжа – заболевание, характеризующееся выходом органов и тканей из полости, в которой они располагаются, через патологические отверстия с сохранением целостности кожи.
Предрасполагающими факторами являются наследственность, ожирение, недостаточное питание, беременность, истончение соединительной ткани в старости и другие причины. Единственным эффективным методом лечения грыж является хирургическая операция – герниопластика.
Строение грыжи
В составе любой грыжи можно выделить 4 основных компонента:
- Грыжевой мешок – наружный слой брюшины, окружающий орган и выходящий вместе с ним за границы полости. Мешок состоит из трех сегментов: шейки, тела и дна. В воротах грыжи располагается шейка, остальные части выступают из полости.
- Содержимое мешка грыжи – подвижные органы, выступающие в грыжу при натуживании.
- Ворота грыжи – отверстие (слабое место) в стенке, с которого начинается грыжа. Естественными отверстиями являются паховый канал и пупочное кольцо. К патологическим отверстиям относят образованный грыжей бедренный канал.
- Грыжевые оболочки – ткани, покрывающие грыжу снаружи. Строение оболочек зависит от расположения грыжи.
Особенности локализации и строения каждого элемента грыжи необходимо учитывать при проведении операции грыжесечения.
Виды грыж
Грыжи классифицируются по разным признакам. Например, они бывают врожденные и приобретённые, вправимые, невправимые, свободные и ущемленные. По стадии развития грыжи бывают начальные, канальные и полные.
С анатомической точки зрения грыжи делятся на внутренние и наружные. Наружные (грыжи передней брюшной стенки) составляют до 75% всех случаев, из которых до 80% находятся в паховом канале, другие – в области белой линии живота и бедренном канале. Наиболее распространенные виды грыж описаны ниже.
Паховая грыжа
Из-за отличий в строении пахового канала (короткий, широкий и слабо защищен мышечным корсетом) паховые грыжи чаще наблюдаются у мужчин, чем у женщин. В зависимости от места формирования и хода канала, грыжи делятся на косые, прямые, внутристеночные, околопаховые, скользящие и комбинированные.
Неосложненная паховая грыжа проявляется припухлостью в паховой области, которая увеличивается при натуживании, кашле, чихании.
Возможны боли внизу живота с иррадиацией в поясницу, крестец, мошонку, нарушение стула и мочеиспускания. Пальцевое исследование грыжевого канала позволяется определить вид грыжи.
Дополнительную диагностику проводят с помощью ультразвука, рентгена, лабораторных анализов.
Бедренная грыжа
Этот вид грыж чаще диагностируются у женщин по причине особенностей строения таза. Её воротами является бедренное кольцо, которое имеет сложное анатомическое строение и заполнено жировой тканью. Содержимое грыжи – кишечник и большой сальник.
Характерным проявлением бедренной грыжи является выпячивание чуть ниже паховой связки. У пациентов отмечаются боли в паху, которые отдают в ногу, и симптомы диспепсии.
Для диагностики проводят пальпацию места выпячивания, ультразвуковое исследование грыжи и органов брюшной полости, ирригоскопию и лабораторные тесты.
Грыжа белой линии живота
Формируется дефект белой линии живота чаще всего над пупком, реже около пупка или ниже него. Содержимое грыжи – сальник и петли тонкого кишечника. Нередко у таких пациентов обнаруживается диастаз (расхождение прямых мышц живота).
Симптомы такой грыжи похожи на признаки болезней органов желудочно-кишечного тракта (изжога, нарушения стула, отрыжка и другие). Поэтому необходимо проводить дополнительное обследование для точной диагностики.
Пупочная и околопупочная грыжа
Пупочная и околопупочная грыжа – это дефект пупочного кольца и находящихся вокруг него участков белой линии живота, при котором происходит выпячивание кишечника, большого сальника за пределы брюшной полости.
Сопровождается это тошнотой, болью в животе, которая усиливается при кашле, натуживании, видимым расширением пупочного кольца.
Вентральные грыжи
Данные грыжи возникают на месте рубцов, которые образовались после операций на органах брюшной полости. Способствуют несостоятельности наложенных швов воспалительные изменения в ране, сахарный диабет, несоблюдение послеоперационного режима и т.п. Чаще всего в грыжевом мешке оказываются петли тонкого кишечника и сальник.
Характеризуется вентральная грыжа появлением округлого выпячивания в области послеоперационной раны, которое увеличивается при натуживании, кашле. Таких пациентов могут также беспокоить нарушения стула и боли в животе. Опасность этих грыж заключается в том, что при их ущемлении быстро нарастают явления перитонита, что может привести к летальному исходу.
Грыжа спигелиевой линии живота
Грыжа спигелиевой линии – это дефект переднебоковой области брюшной стенки, при котором происходит выход внутренних органов живота через дефект мышечно-апоневротического слоя. Возникает он в результате травм данной области, избыточного веса и т.д.
Клинически характеризуется появлением объемного образования на передней или боковой поверхности живота. Пациента при этом беспокоят боли в области выпячивания, нарушения стула, метеоризм. Такая грыжа достаточно часто осложняется ущемлением, которое может привести к кишечной непроходимости, перитониту и даже летальному исходу.
Диастаз прямых мышц живота
Расхождение прямых мышц живота – это состояние, которое характеризуется увеличением расстояния между краями прямых мышц более чем на 2 см. Данное состояние является физиологическим у женщин на поздних сроках беременности и может самостоятельно разрешиться в течение года после родов.
При таких дефектах на первый план выступают трудности в выполнении физической работы, при которой необходимо напрягать мышцы пресса. Также диастаз сопровождается тошнотой и нарушением пищеварения.
Осложнения грыж
Поздно диагностированные и нелеченые грыжи увеличивают риск развития следующих осложнений:
- Ущемление грыжи. Органы, находящиеся внутри грыжевого мешка подвергаются чрезмерному сдавливанию и в них наступают тяжелые расстройства кровообращения. Например, это осложнение часто бывает при бедренной грыже. Вначале появляются симптомы кишечной непроходимости. Затем через 2-8 часов с момента ущемления наступает некроз петель кишечника. При отсутствии лечения через 8-10 часов начинается перитонит. Лечится только оперативно в экстренном порядке. Очень высока вероятность летального исхода.
- Невправимость грыжи. В грыжевом мешке постоянно находится его содержимое (органы), но кровообращение не нарушается. Основной причиной невправимости считается образование спаек при давно существующих грыжах, которые удерживают органы внутри мешка. Лечится оперативно.
- Копростаз. Развивается при попадании в грыжевой мешок толстой кишки, из-за чего нарушается ее моторика. Лечение направлено на нормализацию прохождения каловых масс по кишечнику. Применяются клизмы и диета.
- Воспаление грыжевого мешка или оболочек грыжи. Серьезное осложнение с высоким риском перитонита и летального исхода. Лечение – экстренная операция.
Лечение грыж
Единственное эффективное лечение грыж – хирургическое. Это связано с тем, что других более эффективных методов не найдено, а самоизлечение невозможно. Рекомендуется провести операцию как можно раньше, чтобы избежать серьёзных осложнений.
Вид обезболивания зависит от объема оперативного вмешательства. Используют как местную, эпидуральную, проводниковую анестезии, так и общий наркоз.
В настоящее время существуют множество вариантов операций для устранения грыж, в том числе и малоинвазивная лапароскопическая герниопластика. В каждом случае способ грыжесечения подбирается индивидуально.
После операции важно ограничить физические нагрузки на три месяца.
Источник: https://hospital-Vitalis.ru/gryzhi
Грыжа живота: классификация, симптомы и лечение
Грыжевые образования живота часто встречаются в хирургической практике. Помимо явного косметического дефекта, они способны приводить к серьёзным осложнениям, требующим срочного оперативного вмешательства. Некоторые из них склонны к рецидиву, поэтому пациенту приходится менять свой привычный образ жизни и постоянно соблюдать рекомендации врача.
Что такое грыжа живота?
Выхождение внутренних органов брюшной полости и малого таза через имеющиеся отверстия за пределы своей анатомической зоны под общие наружные покровы или в другую область именуются грыжей живота. В отличие от пролапса (выпадение) и эвентрации (разгерметизация), грыжевое выпячивание обязательно состоит из трёх составляющих:
- Ворота (место выхода).
- Мешок (часть брюшины).
- Содержимое (внутренние органы и структуры).
Наиболее часто в грыжевом мешке находятся петли кишечника и большой сальник.
Классификация
Узнать, какие бывают грыжи, поможет классификация:
- по происхождению − врождённые и приобретённые;
- по наличию осложнений − свободные, хронически осложнённые (невправимые) и остро осложнённые (ущемлённые, воспалённые и т. д.);
- по месту расположения грыжевых ворот − пупочные, околопупочные, паховые, бедренные, белой линии живота, промежностные, поясничные, запирательные, седалищные, спигелиевой линии;
- по строению − одно- и многокамерные;
- по количеству − единичные и многочисленные.
Точно определить вид грыжи живота может только врач.
Наружные
Грыжи, выходящие наружу вместе с пристеночным листком брюшины, а также через «слабые места» в мышечно-сухожильном слое брюшных стенок и тазового дна, в том числе без повреждения кожного покрова, называются наружными.
Грыжевые ворота могут сформироваться в области естественных анатомических областей (бедренное кольцо, треугольник Пети и другие) или в участках, которые подверглись негативному воздействию (после операций, травм, некоторых заболеваний).
Внутренние
Данный тип грыжи живота характеризуется внутренним расположением. Патология локализуется в карманах (складках) брюшной или грудной полости, проникая через анатомические или приобретённые дефекты в диафрагме.
Врожденные
Во время внутриутробного периода, в силу разных причин, происходит недоразвитие брюшной стенки живота или формируются её аномалии. Это становится основой для образования патологии.
Приобретенные
Этот вид грыжи живота формируется в процессе жизни человека. Под влиянием многочисленных факторов вначале появляется грыжевой мешок. Затем под действием повышенного давления в брюшной полости в него попадают внутренние структуры и органы, выходя наружу.
Осложненные
Опасность такого заболевания, как грыжи живота (особенно невправимой) в том, что оно способно внезапно привести к серьёзным осложнениям:
- окончательная невправляемость;
- воспаление, «источником» которого могут быть внутренние, либо внешние инфекционные агенты;
- ущемление;
- копростаз;
- повреждение грыжевого содержимого (разрыв органа, кровотечение из травмированного сосуда и так далее).
Любое обострение при грыже живота является поводом для экстренного обращения за медицинской помощью.
Неосложненные
Протекающая без осложнений грыжа — это заболевание, которое требует динамического наблюдения и лечения у хирурга. Следует учитывать, что она может в любой момент изменить свой статус и стать осложнённой патологией.
Виды грыжи живота
В зависимости от анатомической локализации выделяют типичные (частые) виды грыж живота и редкие формы. Преимущественно встречаются следующие грыжи:
- паховые (75%);
- послеоперационные (12%);
- бедренные (8%);
- пупочные (4%).
На долю всех остальных грыж живота приходится не более 1% случаев. Женскому полу свойственны бедренные и пупочные варианты, мужчинам — паховая локализация.
Паховые
Различают грыжи области паха:
- прямую (чаще встречается у пожилых людей, округлое выпячивание определяется возле паховой связки);
- косую (чаще диагностируется у детей и мужчин среднего возраста с одной стороны, обычно опускается в мошонку);
- скользящую.
В последнем случае одной из стенок грыжевого мешка является орган, частично прикрытый брюшиной (слепая кишка, мочевой пузырь). При прогрессировании заболевания, функция последних будет страдать, а человека начнут беспокоить характерные жалобы (запоры, нарушенное мочеиспускание и прочее).
Пупочные
Чаще выпячивания в области пупка диагностируют у детей, а также женщин, которым больше 40 лет. У малышей патология легко развивается из-за недоразвития пупочного кольца.
У женщин провоцирующим фактором является растяжение мышечно-соединительных структур живота во время беременности и родов.
Кроме того, выделяют эмбриональную грыжу пупочного канатика, связанную с аномалией внутриутробного развития.
Бедренные
Благодаря анатомическому строению данная грыжа живота у женщин появляется гораздо чаще, чем у противоположного пола. Она располагается в области одноимённого треугольника. Внешне наблюдается небольшое полусферическое выпячивание в зоне бедренно-пахового сгиба.
Грыжа белой линии живота
Между прямыми мышцами живота у человека имеется небольшая сухожильная полоска, называемая белой линией. Именно на этом участке появляются характерные выпячивания. У мужчин они встречаются в возрасте 20−40 лет, немного чаще, чем у женщин (после 40 лет).
Промежностные
Грыжевые образования могут локализоваться спереди или сзади межседалищной линии. Они наблюдаются преимущественно у женщин. В грыжевой мешок могут попасть мочевой пузырь или половые органы.
Боковые
Эти грыжи формируются по ходу спигелиевой линии и от прямых мышц живота. Их сложно дифференцировать. Нередко пациент впервые попадает к врачу уже с ущемлением образования.
Причины развития
Грыжа живота у мужчин чаще появляется на фоне чрезмерных физических нагрузок. У женщин нередко усугубляющей причиной является беременность и роды. Выделяют способствующие факторы:
- общие (возраст, пол, вес);
- локальные (наличие анатомических «слабых мест», травмы, проблемы с пищеварением, надсадный кашель, асцит, опухоли и так далее).
Пусковым моментом всегда является повышение внутрибрюшного давления.
Симптомы и признаки
Клиническая картина будет зависеть от локализации выпячивания и имеющихся осложнений. Чаще симптомы грыжи живота будут следующие:
- наличие самого образования;
- боль различной интенсивности, характера, с возможной иррадиацией и усилением при физической нагрузке, кашле, чиханье, повышенном газообразовании и запоре;
- нарушение работы органов, составляющих содержимое грыжевого мешка.
При возникновении осложнений, появится соответствующая симптоматика. Иногда помимо физических жалоб, пациентов беспокоит эстетический дискомфорт, связанный с наличием внешнего дефекта. Это может спровоцировать эмоциональные проблемы и депрессию.
Диагностика грыжи живота
Как выглядит грыжа можно узнать в интернете, но проводить осмотр и выставлять диагноз должен только врач. Объективно будет наблюдаться:
- припухлость в типичном месте;
- её исчезновение при вправлении;
- наличие дефекта в брюшной стенке;
- симптом «кашлевого толчка».
Для выявления внутренних грыж живота назначаются дополнительные диагностические методы (УЗИ, МРТ и т. д.).
Лечение грыжи живота
Единственным методом, позволяющим вылечить патологию, считается операция. Необоснованное использование бандажа только способствует травмированию грыжи живота и развитию осложнений.
Повышается вероятность того, что вправимое выпячивание станет невправимым. Ношение бандажа рекомендовано только людям, у которых имеются противопоказания к хирургическому вмешательству.
К последним относятся:
- возраст до года;
- острые инфекционные процессы в организме;
- хронические болезни и инфекции в стадии обострения;
- онкологический диагноз (за исключением стойкой ремиссии);
- патология системы крови;
- серьёзные болезни в стадии декомпенсации (сахарный диабет, цирроз печени и т. д.);
- недавно перенесённые инсульты и инфаркты, прочие «тяжёлые» состояния.
Нельзя проводить операцию беременным женщинам.
Хирургическое вмешательство
Вариантов оперативных техник при данной патологии много. При возникновении осложнений, показано экстренное вмешательство. При неосложнённых грыжах живота выполняется плановая операция. Она включает в себя следующие этапы:
- рассечение тканей над грыжевым образованием и области грыжевых ворот;
- выделение и вскрытие грыжевого мешка;
- возвращение внутренних органов «на место»;
- прошивание и перевязка шейки грыжевого мешка, его удаление;
- укрепление брюшной стенки собственными тканями или специальными средствами;
- наложение послойных швов.
Оперативное вмешательство может быть выполнено под местным, либо общим обезболиванием.
Народные средства
Когда болит грыжа живота, что делать и чего категорически делать нельзя — может ответить только врач.
Данное заболевание не следует лечить дома с помощью народных рецептов, так как высока вероятность появления на этом фоне осложнений. Особенно опасна самодеятельность в отношении маленьких детей.
Такими методами, как прикладывание монетки к пупочной грыже у грудничков и прочими, нельзя заменять врачебную консультацию.
Массаж при некоторых формах грыжи
Если у пациента имеется высокая вероятность развития грыжевого выпячивания в области живота, прекрасным средством профилактики является лечебный массаж.
Ежедневное массирование животика рекомендовано всем малышам грудного возраста при отсутствии медицинских противопоказаний. Всем женщинам после родов также показаны массажные процедуры.
Их назначают и после грыжесечения, чтобы тело быстрее восстанавливалось и в целях профилактики рецидива. Делать массаж при наличии сформированного грыжевого образования без разрешения врача нельзя.
Реабилитационный период
Если грыжа на животе была удалена лапароскопически в плановом порядке, реабилитация будет проходить намного легче и быстрее, чем после полостного вмешательства по поводу вызванного её осложнения. Поэтому хирурги настаивают на том, что затягивать с операцией, если к ней есть прямые показания, не стоит.
После хирургического лечения, пациент несколько часов или суток находится в палате, под присмотром медицинского персонала. Затем он выписывается домой. Дальнейшая реабилитация включает в себя:
- ходьбу и физическую нагрузку, сопоставимую с перенесённым вмешательством;
- полноценное питание с достаточным количеством жидкости;
- контроль массы тела;
- прогулки на свежем воздухе через три дня после операции;
- обязательные перевязки;
- приём лекарственных препаратов, прописанных врачом (антибиотики, слабительные и т. д.);
- ношение специального послеоперационного белья;
- нельзя наклоняться вперёд, делать гимнастику, поднимать тяжести и провоцировать повышение внутрибрюшного давления.
Для предупреждения рецидивов, даже после окончательного восстановления, желательно придерживаться данных рекомендаций.
Осложнения и последствия
После планового лапароскопического грыжесечения негативных последствий практически не бывает. Полостные операции иногда могут осложниться кровотечением, воспалением, длительным восстановлением после общего наркоза и т. д.
Профилактика образования грыжи живота
Зная, что такое грыжа живота, очевидным становится необходимость профилактики её первичного появления и возникновения рецидивов. Для этого следует правильно питаться, дозировать физическую активность, укреплять мышечно-связочный корсет и по возможности исключить из жизни факторы, способствующие развитию болезни.
Источник: https://azklinika.ru/vidy-priznaki-i-lechenie-gryzhi-zhivota/