Своевременная диагностика помогает выявить острый аппендицит и предотвратить тяжкие последствия, угрожающие жизни. Чтобы вовремя вызвать скорую помощь, больной должен знать четкую симптоматику острого аппендицита. Нередко пищевое отравление также принимают за симптомы аппендицита.
Как понять что у тебя аппендицит?
Симптоматика и основные признаки
Чтобы самостоятельно определить первичные симптомы следует обращать внимание на такие моменты:
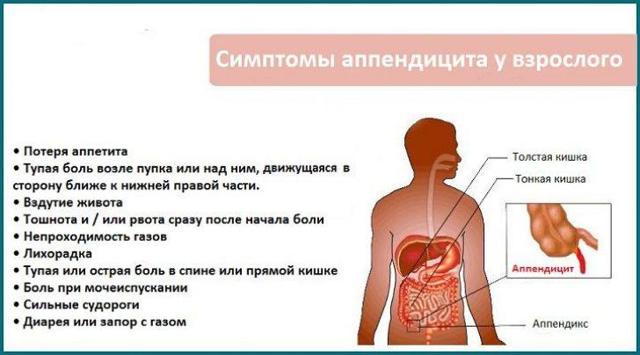
- Локализация болевого синдрома. Как правило, сначала боль в животе не имеет четкой локализации (обычно в околопупочной или эпигастральной областях). Но в течение нескольких часов боль смещается в правый нижний квадрант живота, когда в воспалительный процесс вовлекается париетальная брюшина. Пациент чувствует усиление болезненности при глубоком вдохе, кашле или смехе.
- Невозможность выпрямить спину. Когда больной чувствует, что ему слишком больно держать ровно спину, потому что в животе ощущается резкая боль, и необходимо срочно принять позу эмбриона (лечь на бок и прижать к животу ноги), то можно диагностировать обострение аппендицита.
Симптомы аппендицита у взрослого
- Возникновение тошноты, что оканчивается рвотой. Данный симптом может быть характерен и для пищевого отравления. Однако при отравлении наблюдается рвота до полного опорожнения желудка. При аппендиците рвотный рефлекс постоянен. Напротив, у детей рвота может наблюдаться пару раз, а у пожилых людей отсутствовать вовсе. Поэтому диагностирование в меру возрастных показателей может осложняться.
- Повышение температуры. Как правило, у больных при обострении аппендицита проявляется температура до 38 С. Если аппендицит диагностируется у маленького ребенка, то температура может подняться практически до 40 С. Когда максимально высокая температура отмечается у взрослого, то высока вероятность развития последствий аппендицита (перитонит).
- Особенности стула. Если у взрослых не отмечается никаких особых изменений каловых масс, то у детей, а также при атипичной локализации аппендицита отмечается диарея. Отличить пищевое отравление в таком случае можно по жидкому стулу. После поноса у больного будет наблюдаться незначительное стихание болей в животе, чего не происходит при остром аппендиците.
Места локализации боли при аппендиците
- Во рту ощущается сухость. При обострении аппендицита – это один из основных симптомов.
- Проблемное мочеиспускание. Порой может наблюдаться болезненное мочеиспускание, а неприятные ощущения возникнут в наружных половых органах.
- Насморк и кашель. Данные симптомы относятся к атипичным признакам аппендицита, и чаще всего проявляются у детей. Вследствие этого значительно затрудняется диагностирование недуга.
Это важно! Если наблюдается несколько вышеуказанных симптомов, то нужно незамедлительно вызывать скорую помощь и не принимать самостоятельно никаких препаратов. Если своевременно не будет оказано лечение при обострении аппендикса, то может произойти инфицирование брюшной полости, угрожающее жизни пациента.
Признаки аппендицита
Пошаговая инструкция определения аппендицита в домашних условиях:
- Больной становится ровно и начинает шагать, поднимая согнутые в коленях ноги очень высоко. Если с каждым последующим шагом болевой синдром усиливается, то вероятнее всего, что произошло обострение аппендицита.
- Вторая манипуляция предусматривает ровное положение на спине.
Больному рекомендуется максимально расслабиться. Таким образом, можно хорошо прощупать область живота. Если это аппендицит, то живот будет вздут, а мышцы живота очень напряжены. При пальпации наблюдается усиление боли.
- На третьем шаге выясняется, есть ли у пациента симптом Щеткина-Блюмберга.
Больной остается лежать ровно на спине. Проводящий осмотр человек, должен надавить ладонью возле области пупка (немного ниже), а после резко оторвать руку. Признаками аппендицита станут резки боли, отдающие в пупок.
симптом Щеткина-Блюмберга
Стоит заметить, что аппендицит хронического характера ничем не отличается от симптоматики острого течения аппендицита (нечеткие признаки). Поэтому для точного подтверждения диагноза требуется обязательное инструментальное диагностирование в специальном медицинском отделении.
Особенности симптоматики аппендицита у маленьких деток и беременных
Локализация болевого синдрома у беременной будет немного другой, поскольку в меру расположения плода, аппендикс сместится повыше типичного расположения. Однако у маленьких детей (до двух лет) боль будет наблюдаться внизу животика, дополнительно наблюдается вздутие и сильные рвотные рефлексы. Характерно, что малыш будет отказываться от приема пищи, будет сонным.
Видео: Аппендицит и беременность
Обратите внимание! Если произошел разрыв аппендицита, то температура тела повысится до 40 С. Очень часто аппендицит при беременности угрожает жизни плода.
Симптом Образцова при аппендиците
Действия при обострении аппендицита
Если в домашних условиях удалось подтвердить диагноз, то необходимо незамедлительно вызывать бригаду скорой помощи. При обострении аппендицита нельзя надеяться, что с помощью самолечения можно устранить недуг.
В противном случае при воспаленном аппендиксе и бездействии может наблюдаться летальный исход. Не нужно забывать, что у больного может быть гранулезный аппендицит, что характеризуется гнилостным воспалением.
Поэтому существуют действия, которые категорически запрещены при воспалившемся аппендиците.
Основные симптомы аппендицита. Часть 1 Основные симптомы аппендицита. Часть 2
| Прием обезболивающих лекарственных средств | Диагностика аппендицита в частности происходит именно по локализации болевого синдрома. Особенно явно это проявляется при пальпации. Поэтому врачу будет крайне затруднительно подтвердить диагноз без определения боли. В данном случае только жалоб будет недостаточно. Искажение клинической картины под действие анальгетических препаратов способно привести к летальному исходу |
| Прикладывание компрессов и различных согревающих средств | Под воздействием тепла будет происходить нарастание воспалительного процесса, что только осложнит состояние больного |
| Прием слабительных препаратов | Когда одним из симптомов аппендицита является проблема со стулом, то слабительные средства могут только усугубить клиническую картину (может закончиться разрывом аппендикса) |
| Прием антацидных препаратов | Данные лекарственные средства только усилят болевой синдром при воспаленном аппендиксе |
| Употреблять пищу и пить | До приезда медиков не рекомендовано есть и пить, поскольку это может повлечь аспирацию во время оперативного вмешательства |
Осторожно! Несоблюдение данных правил может привести к осложнению состояния, вплоть до смертельного исхода.
Как проводится медицинская диагностика?
После детального осмотра и беседы с больным, его отравляют на дополнительные исследования. Эти диагностические мероприятия необходимы, поскольку очень важно определить точное расположение аппендицита и его дифференциацию, чтобы провести правильные оперативные действия.
- Исследование анализов крови и мочи. Данные анализы требуются для исключения недугов почек, однако они не способны подтвердить диагноз воспаленного аппендицита.
- Ультразвуковое исследование брюшной полости. Этот способ обследования является одним из самых достоверных и точно подтверждает локацию аппендикса.
- Компьютерная томография. Данное исследование назначается в качестве дополнительного, если не удалось установить точную клиническую картину с помощью УЗИ.
Справка! Компьютерная томография может назначаться, когда у пациента ожирение и детально исследовать брюшную полость посредством УЗИ невозможно.
О первых признаках аппендицита, позволяющих своевременно определить недуг, расскажет компетентный специалист.
Видео — Как распознать первые признаки аппендицита
Благодаря своевременному выявлению воспаленного аппендицита можно избежать таких последствий, как перитонит, сепсис, нагноение в брюшной полости, внутреннее кровотечение, формирование спаек. Кровомазание в середине цикла, изучайте по ссылке. Синусит лечение у взрослых препараты читайте у нас на сайте.
Видео — Какие симптомы при аппендиците?
Источник: https://med-explorer.ru/gastroenterologiya/simptomatika/kak-ponyat-chto-u-tebya-appendicit.html
Как понять что болит аппендикс
Самостоятельно диагностировать аппендицит достаточно сложно. Особенно трудности возникают при выявлении воспаления у женщин, пожилых людей и маленьких детей. Боль, которая сопровождает аппендицит, не сразу локализуется в типичном месте, поэтому на заболевание часто не обращают внимания и путают его с другими, менее опасными недугами.
Вероятные причины воспаления
Существует ряд причин, которые могут вызвать аппендицит. Наиболее распространенным считается инфекционный фактор, который способен вызвать развитие воспаления при наличии определенных условий:
- Закупорка просвета аппендикса, из-за чего образуются застойные процессы внутри органа.
- Нарушения сосудистой системы, из-за чего ослабляется циркуляция крови червеобразного отростка, тромбоз сосудов.
- Нарушения, приводящие к усиленной перистальтике, сбою микроциркуляции.
Опасения, что плохо пережеванная пища может спровоцировать аппендицит, не лишены смысла. Одной из причин воспаления отростка является его закупорка непереваренными частицами (чаще всего семечками), твердыми каловыми образованиями, инородными телами.
У большинства людей аппендикс локализуется позади слепой кишки. Червеобразный отросток способен разорваться от скопившегося гноя из-за специальной перегородки, отделяющей просвет кишечника от полости атавизма. Она предотвращает попадание в аппендикс пищевых отходов.
Воспаление в отростке развивается по причине длительного застоя каловых масс, воздействия инфекций или паразитов. Классифицируют несколько этиологий возникновения патологического процесса:
- глистную инвазию;
- попадание патогенных микроорганизмов;
- теория застоя;
- следствие иммунного ответа;
- аллергическая;
- ангионевротическая.
В некоторых случаях аппендикс может быть сдавлен окружающими тканями или перекручен, что вызывает повреждение перегородки и отток кала в отросток. После попадания инородных веществ повреждается слизистая оболочка органа, что вызывает аппендицит.
Инфекционный процесс способен спровоцировать несколько факторов:
- Обструкция просвета аппендикса. Полость органа оказывается замкнутой, поэтому содержимое не может покинуть организм через слепую кишку.
- Сосудистые патологии. Тромбоз, васкулит, нарушение микроциркуляции тканей или развитие сегментарных некрозов могут спровоцировать гнилостные процессы в отростке слепой кишки, которые приводят к его последующему разрыву.
- Нарушения работы нервно-мышечной системы. Наблюдается растяжение аппендикса или усиление перистальтики гладкой мускулатуры кишечника. В результате механические повреждения могут привести к разрыву мягких тканей и развитию аппендицита.
Органы брюшной полости тесно взаимосвязаны не только близким расположением друг к другу, но и частым сплетением сети капиллярных и артериальных сосудов. Поэтому если инфекционный процесс начнется в кишечнике, продукты распада или патогенные микроорганизмы могут свободно попасть в аппендикс благодаря общему кровотоку.
В группу риска по развитию острого аппендицита попадают люди, которые обладают одним или несколькими провоцирующими факторами:
- переедание, алиментарное ожирение;
- отсутствие лечения инфекции с системным распространением;
- иммунодефицитное состояние;
- предрасположенность к развитию аллергической реакции.
Разобраться, как выглядит аппендицит и какие существуют последствия, поможет лечащий врач.
Аппендицит у детей грудного и дошкольного возраста выявить трудно. В такой период внутренние органы и системы продолжают формироваться.
Рост костей и мягких тканей ведет к изменению начального места локализации отростка кишечника. Ребенку сложно рассказать о своих ощущениях.
Он испытывает сильный стресс, не понимая что с ним происходит и как об этом сообщить. Родители не должны игнорировать постоянный плач и жалобы ребенка о боли.
Несмотря на ускоренную регенерацию, дети труднее переносят операции и инфекционные заболевания. Поэтому важно отвести ребенка к врачу. Педиатр в стационарных условиях поможет выявить причину появления симптомов и назначит соответствующее лечение.
Важно помнить, что дети не любят оставаться одни в больницах. Из-за этого они часто лгут о нормальном самочувствии и могут терпеть сильную боль. В таких случаях доверять ребенку нельзя, потому что аппендицит представляет угрозу для его жизни.
Заболевания с аналогичными симптомами
В домашних условиях точно диагностировать аппендицит очень сложно, но определить его можно по наличию как общих симптомов, так и специфических.
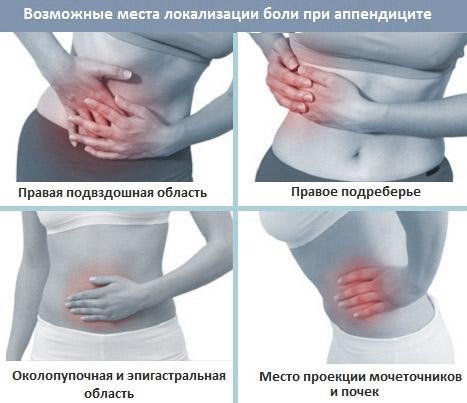
- Практически всегда воспалительный процесс сопровождается болевым синдромом. В случае с аппендицитом боль возникает в центральной части живота, в области пупка, которая со временем мигрирует в правую нижнюю часть брюшной полости. При кашле, чихании, глубоком вдохе боль усиливается. Если уложить больного на правый бок, подогнув ноги к груди, то болезненность уменьшится, в то время как поворот на левый бок принесет усиление симптома. Подобная манипуляция поможет определить аппендицит в домашних условиях. Болевой синдром может немного затихать, потом возрастать, но если боль полностью исчезла – это очень тревожный знак. Он может свидетельствовать о разрыве аппендикса и заражении крови. Такое состояние считается опасным и приводит к летальному исходу.
- Больной, который ощущает сильную боль при аппендиците, не может выпрямить спину. Держаться прямо для него становится нестерпимым испытанием, поэтому он стремится лечь на бок (предпочтительно на правый) и поджать ноги, имитируя позу эмбриона.
- Одним из признаков воспаления отростка считаются тошнота и рвота.
- Повышение температуры, как один из основных признаков воспаления, характерно для острого аппендицита. Если у взрослого больного отметка термометра поднимается до 37 или 38, то для маленького ребенка показатель градусника может повыситься до 40 градусов.
- Для маленьких пациентов характерно нарушение стула. Нередко аппендицит сопровождается диареей, что позволяет спутать болезнь с расстройством желудка или отравлением. Однако должен насторожить тот факт, что при аппендиците после испражнения не происходит облегчения. Мочеиспускание сопровождается дискомфортом.
- Белый налет на языке и сухость в полости рта тоже говорят о воспалении аппендикса.
При подозрении на воспаление аппендикса очень важно оказать больному грамотную доврачебную помощь.
- Как только стало выяснено, что у заболевшего обострился аппендицит, необходимо вызвать скорую помощь.
- Обеспечить больному покой – первое, что необходимо сделать в этой ситуации.
- Нельзя прибегать к самолечению, давать больному лекарственные препараты, подключать народную медицину без назначения врача, так как это только усугубит ситуацию.
- Чтобы облегчить боль, можно приложить к животу холод. Ни в коем случае нельзя применять теплую грелку.
- Пока точно не будет установлен диагноз, следует воздержаться от приема пищи и питья воды.
Существует несколько характерных симптомов, которые сопровождают развитие воспалительного процесса в отростке слепой кишки:
- Болевой синдром в некоторых случаях сопровождается резкими рвотными позывами, спазмами желудка и тошнотой. Возникает рефлекторная рвота. Если пациент опорожняет полость желудка перед наступлением болевого синдрома, это означает отсутствие аппендицита. В противном случае требуется провести пальпацию живота для уточнения неприятных ощущений и при необходимости вызвать медицинскую помощь. Рефлекторная рвота после ощущения острой боли чаще наблюдается у пациентов в детском и пожилом возрасте.
- В редких случаях у пациента начинается диарея или запоры.
- При воспалении аппендикса наблюдаются нарушения работы органов мочеполовой системы. У 25% пациентов начинаются частые позывы к мочеиспусканию, развивается боль в области мочеточника и помимо болевого синдрома с правой стороны живота появляются тянущие ощущения в области мочевого пузыря.
- Развиваются нарушения сердечного ритма – возникает тахикардия, скачки артериального давления.
- На фоне воспалительного процесса повышается температура тела до субфебрильных показателей 37…39°C. Это обусловлено выбросом в кровь большого числа лейкоцитов, учащением сердечного ритма и увеличением скорости кровотока. Пациент ощущает мышечную слабость, его начинает клонить в сон, присутствует отвращение к пище и полное отсутствие аппетита.
Признаки воспаления червеобразного отростка развиваются комплексно. В редких случаях возможно появление хронической формы аппендицита.
Плавающая боль
На начальном этапе прогрессирующий патологический процесс не обладает точной локализацией. Боль ощущается в области пупка, мигрирует в эпигастральную область и обратно в нижнюю часть живота. По прошествии 2-3 часов при наличии аппендицита справа боль начинает резко возрастать. Такой эффект обусловлен распространением воспалительного процесса на окружающие аппендикс мягкие ткани и париетальную брюшину.
Некоторые пациенты с желудочно-кишечными расстройствами предполагают, что такая плавающая боль является признаком гастрита или переедания. Но данное явление получило название симптом Кохера, который позволяет диагностировать аппендицит на ранних этапах его развития и служит основанием для срочной госпитализации.
Постоянство
Для острого аппендицита характерна постоянная боль, которая может утихать в состоянии покоя и резко возрастать при движении. Если симптом ощущается более 2 часов, нельзя пить анальгетики.
В таком случае следует пропальпировать область аппендикса на наличие воспаления. Болевой симптом усиливается при физической активности, во время мышечных сокращений, при кашле, дыхании, поворотах и передвижении.
Резко ухудшается состояние пациента, если перевернуть его с правого на левый бок.
В такой ситуации риск летального исхода возрастает на 60%. Когда аппендикс лопается, гнойное содержимое распространяется по телу вместе с кровью и поражает нервную ткань. Необходимо как можно быстрее провести больному хирургическую операцию по удалению остатков аппендикса и очищению брюшины от гноя и каловых масс.
По прошествии 4-5 часов с момента появления болевого синдрома неприятные ощущения постепенно усиливаются.
Из-за воспаления в крови повышается количество лейкоцитов, что вызывает повышение температуры более 37,3°C и скорость кровообращения.
При остром воспалении аппендикса пациент старается не двигаться, не ходит и лежит в одной позе на правом боку, чтобы притупить боль. В некоторых случаях боль способна усиливаться при глубоком дыхании.
Характер боли
Аппендицит без боли невозможен. Болевой симптом остается острым, проявляется постепенно в течение 2-3 дней. Сильная боль способна распространяться на заднюю часть брюшины и область малого таза, из-за чего начинает болеть поясница и нижняя часть живота. Данный симптом называется мигрирующим.
Если неприятные ощущения не проходят более 2 часов, требуется вызвать медицинскую бригаду. Можно начать самостоятельную диагностику, но категорически запрещается пренебрегать помощью специалистов.
Если у пациента в анамнезе присутствует предрасположенность к развитию аллергии или болезни пищеварительной или мочевыделительной системы, врачам ничего не остается, кроме как отличить аппендицит от других заболеваний. Такое отношение обусловлено схожестью клинической картины некоторых патологий. С чем можно спутать аппендицит:
- пиелонефрит;
- воспаление или разрыв кисты яичника;
- болезнь Крона;
- воспаление матки или фалопиевых труб;
- язвенная болезнь желудка или двенадцатиперстной кишки;
- энтероколит;
- воспаление лимфатических узлов около тонкого кишечника;
- разрыв мышц живота или их растяжение;
- почечная колика.
При аппендиците необходимо вызвать скорую помощь как можно быстрее. Без оказания медицинской помощи на фоне разорвавшегося аппендикса с высокой вероятностью возможен летальный исход.
Больной не должен скрывать ощущения или появившиеся симптомы, потому как они позволят точно диагностировать патологию и вовремя провести операцию.
Необходимо подробно описать самочувствие с момента появления первых признаков и рассказать о состоянии за 2-3 дня до инцидента.
Точное диагностирование
Распознать аппендицит дома непросто, так как симптомы часто могут указывать на другие патологии. Но существуют некоторые манипуляции, позволяющие заподозрить воспаление аппендикса.
- Если попросить больного стать прямо и сделать несколько шагов с ровной спиной и высоко поднятыми коленями, болевой синдром усилится. Это говорит об обострении воспаления.
- Больной ложится на спину и старается полностью расслабиться. При аппендиците живот будет вздутым, мышцы напряженными, а легкое воздействие на живот приведет к усилению боли.
- Если слегка надавить на область возле пупка, после чего резко убрать руку, то возникнет острая боль, отдающая в пупок. Отсюда можно сделать вывод, что обострился аппендицит.
Точно определить воспаление аппендикса можно только с помощью врача. Для этого применяют ряд диагностических методов.
- Ультразвуковое исследование считается самым популярным способом определения аппендицита. С его помощью можно провести исследование и других внутренних органов. УЗИ считается безопасным и недорогим диагностическим методом, однако точность диагноза во многом зависит от компетенции специалиста.
- Медицинская термография – обследование тепловизором. Из-за того что патологические процессы в организме влияют на распределение тепла, диагностировать аппендицит с помощью этого способа можно очень просто и с высокой достоверностью.
- Методы компьютерной и магнитно-резонансной томографии часто применяются для определения воспаления червеобразного отростка. МРТ считается более безопасным методом, и его назначают для диагностики недуга у детей и беременных.
- Лапароскопия имеет наиболее высокую точность в определении аппендицита. Исследование заключается во внедрении оптической трубки с маленькой видеокамерой в брюшную полость через разрез. С помощью данного метода врач может точно диагностировать аппендицит и сразу же приступить к операции. Минусы этого метода заключаются в том, что он фактически уже является хирургическим вмешательством и выполняется под общим наркозом.
Лечение
При остром аппендиците существует единственный способ лечения – это операция по удалению воспаленного аппендикса. Других способов не существует. Отказываться от операции нельзя, так как воспаленный аппендикс может разорваться, а это чревато летальным исходом. Это несложная операция, после которой восстановление происходит достаточно быстро.
Врач назначает диету, при которой необходимо питаться часто, но малыми порциями.
Лечение хронического аппендицита с невыраженной симптоматикой может проходить консервативным путем.
При этом назначаются спазмолитики, физиотерапевтические процедуры, профилактические средства от расстройств кишечника.
Это говорит о том, что современная медицина стремится применять оперативное лечение только в крайнем случае, так как здоровый аппендикс не является бесполезным органом, как это считалось раньше.
В больнице врач должен определить аппендицит и исключить наличие других патологий с помощью пальпации, проведения лабораторных и инструментальных исследований:
- проводится УЗИ или рентгенография;
- больной сдает кров и мочу на анализы.
Рентгеновские снимки и изображение, полученное с помощью ультразвука, помогут выявить патологические изменения, характерные для аппендицита:
- скопление жидкости в полости слепой кишки, между листками брюшины или в малом тазе;
- увеличение толщины жировой клетчатки;
- вздутие стенок кишечника, расположенных вблизи отростка;
- видоизменения слизистой оболочки пищеварительного тракта;
- увеличение аппендикса в размерах, утолщение его стенок.
В некоторых случаях, когда выявить заболевание трудно, проводится лапароскопическое исследование. Данная процедура позволяет оценить состояние внутренних органов и вид аппендицита.
В небольшой разрез вводится подвижная трубка с камерой на конце, которая транслирует изображение на монитор. Если клетки начинают отмирать и прогрессируют некротические изменения, это говорит о гангрене.
УЗИ и анализы крови
Для проведения лабораторных анализов на аппендицит у пациента забирают кровь и просят сдать мочу. Это необходимо, чтобы исключить другие заболевания органов малого таза и брюшной полости. При исследовании крови на фоне воспалительного процесса наблюдается высокий уровень лейкоцитов с преобладанием нейтрофилов.
Чтобы выявить воспаление отростка слепого кишечника с внутрибрюшным абсцессом и определить атипичные места его расположения, проводят ультразвуковое исследование.
Источник: https://kalugasvai.ru/ponyat-bolit-appendiks/
Как выявляется аппендицит
Аппендицит у беременных женщин – частое явление, которое наблюдается в течение II триместра эмбрионального развития. Боль при патологическом процессе пациентки путают с характерным болевым синдромом от запоров или движений плода.
На фоне воспалительного процесса у женщины повышается частота сердечных сокращений, появляется одышка, увеличивается температура. Тошнота и рвота в данном случае не являются специфическими признаками поражения придатка прямой кишки, т.к.
они могут быть признаками токсикоза.
Степенью выраженности и локализация боли зависят от силы давления матки на воспаленный отросток. Чем больше срок беременности, тем сильнее маточный эндометрий начинает давить на аппендикс. В результате придаток слепой кишки начинает подниматься вверх, меняя локализацию боли.
https://www.youtube.com/watch?v=hph7QeEEX2c
При этом повышается риск преждевременных родов, возникновения кишечной недостаточности, отслойки плаценты и перитонита. Поэтому при подозрении на аппендицит женщине нужно немедленно обратиться к врачу, чтобы обезопасить свою жизнь и обеспечить нормальное эмбриональное развитие будущего ребенка.
Женщины обычно болеют аппендицитом примерно с двадцатилетнего возраста. При диагностике данного заболевания очень важно дифференцировать его от воспаления придатков и внематочной беременности.
Виды и формы аппендицита
Различают следующие формы аппендицита:
- Острая форма воспаления считается самой распространенной. При этом больному потребуется срочное хирургическое лечение, так как в противном случае воспаленная кишка может вызвать серьезные осложнения в его состоянии.
- Хронический аппендицит может развиваться как у женщин, так и у мужчин. Его появлению обычно способствует ранее перенесенная болезнь в острой форме. В таком состоянии в аппендиксе человека будут происходить патологические процессы дистрофического характера.
Как не спутать воспаление слепой кишки с аппендицитом, читайте в этой статье.
Хронический аппендицит сможет довольно длительное время вызывать повторное повреждение тканей, заживать и снова рубцеваться. Также иногда данная форма воспаления провоцирует преобразование отростка кишки в кисту, что будет сопровождаться скоплением жидкости и появлением водянки. Это серьезное состояние, которое требует срочной хирургической помощи.
Помимо форм, также различают и виды аппендицита. Таковыми являются:
- Простой аппендицит. Он выражается слабой симптоматикой, что значительно усложняет его диагностику. При этом болеть может только верхняя часть брюшной полости.
Довольно часто при таком виде аппендицита медики долго наблюдают за состоянием больного и не спешат проводить операцию. За это время пациенту берут анализы крови, и проводится рентгенологическое обследование.
- Флегмозный аппендицит сопровождается сильной болью в правой нижней части брюшной полости. Также нередко у больного повышается температура, учащается сердцебиение и язык становиться сухим. При пальпации живота человек будет ощущать боль. Сами мышцы брюшных стенок очень напряжены.
При флегмозной форме воспаления червеобразный отросток кишки может увеличиваться в размерах. Также в нем иногда скапливается гной. Данное состояние очень опасно, поскольку при отсутствии своевременного лечения уже за несколько часов аппендикс может лопнуть, и тогда весь гной проникнет в брюшную полость.
- Перфоративная форма на начальном протекании несколько схожа с простой, однако при этом в брюшной полости пациента из-за отверстий в придатке могут образовываться каловые камни. В таком состоянии в крови больного оказываются токсины, вызывая сильное ухудшение общего состояния человека.
Характерными признаками перфоративной формы воспаления кишки будут пониженное давление, тошнота, учащение сердечного ритма и сильное напряжение живота.
- Гангренозная форма воспаления кишки считается самой опасной. В таком состоянии клетки аппендикса просто погибают, что приводит к полному отсутствию болевых ощущений или их ослаблению. Человек при этом становится очень слабым и бледным. У него может повыситься температура тела, возникнуть рвота, тошнота. При пальпации живот напряжен, также может наблюдаться вздутие.
Как показывает врачебная практика, гангренозная форма аппендицита развивается в течение двенадцати часов после первичного воспаления и проявления основных симптомов. Далее происходит разрыв аппендикса и излияние его содержимого в брюшную полость больного. При отсутствии своевременного лечения может возникнуть летальный исход.
Отдельно стоит сказать про так называемый ложный аппендицит. Его проявления могут развиваться не из-за воспаления, а по причине параллельных нарушений в работе ЖКТ. Симптомами такого состояния могут быть тошнота, боли, понос.
Воспаление аппендикса у малышей
Аппендицит у детей грудного и дошкольного возраста выявить трудно. В такой период внутренние органы и системы продолжают формироваться.
Рост костей и мягких тканей ведет к изменению начального места локализации отростка кишечника. Ребенку сложно рассказать о своих ощущениях.
Он испытывает сильный стресс, не понимая что с ним происходит и как об этом сообщить. Родители не должны игнорировать постоянный плач и жалобы ребенка о боли.
Несмотря на ускоренную регенерацию, дети труднее переносят операции и инфекционные заболевания. Поэтому важно отвести ребенка к врачу. Педиатр в стационарных условиях поможет выявить причину появления симптомов и назначит соответствующее лечение.
Важно помнить, что дети не любят оставаться одни в больницах. Из-за этого они часто лгут о нормальном самочувствии и могут терпеть сильную боль. В таких случаях доверять ребенку нельзя, потому что аппендицит представляет угрозу для его жизни.
Группы риска
Обострение аппендицита может произойти в любом возрасте. Группы риска составляют дети старше 5 лет, взрослые 20-30 лет, беременные женщины. Патология одинаково характерна для женского и мужского пола.
Очень редко аппендицит встречается у маленьких детей, что объясняется возрастной анатомической особенностью аппендикса, который имеет форму воронки и легко опорожняется, и слабым развитием лимфоидного аппарата отростка.
Редко на операционный стол попадают и пожилые люди, поскольку лимфоидная ткань в старческом возрасте претерпевает обратное развитие. Однако, это вовсе не значит, что данные группы населения застрахованы от обострения аппендицита – пациент любого возраста с подозрением на аппендицит подлежит полноценному обследованию.
Лечение острого аппендицита
Удаление воспаленного червеобразного отростка – общепризнанная лечебная тактика. При удалении аппендикса на ранней стадии заболевания проводится малоинвазивная лапароскопическая операция.
При развитии симптомов перитонита показана полостная операция. Иногда операция начинается с лапароскопии, а заканчивается полостной операцией (при выходе воспалительного процесса за пределы отростка).
Послеоперационный период в среднем составляет 7-10 дней и зависит от объема оперативного вмешательства, стадии патологического процесса и послеоперационных осложнений. Чем раньше проводится аппендэктомия (в идеале на катаральной стадии), тем быстрее пациент может вернуться к нормальной жизнедеятельности. Поэтому при малейшем подозрении на аппендицит затягивать с посещением врача нельзя.
Консервативное лечение применяется крайне редко при слабовыраженных симптомах аппендицита и интоксикации и наличии противопоказаний к операции. При прогрессировании процесса в любом случае проводят удаление аппендикса.
На Западе практикуется внутривенная антибиотикотерапия, которую начинают как можно раньше (см. неосложненный аппендицит можно лечить медикаментозно). В нашей стране антибиотикотерапия показана в послеоперационном периоде.
В больнице врач должен определить аппендицит и исключить наличие других патологий с помощью пальпации, проведения лабораторных и инструментальных исследований:
- проводится УЗИ или рентгенография;
- больной сдает кров и мочу на анализы.
Рентгеновские снимки и изображение, полученное с помощью ультразвука, помогут выявить патологические изменения, характерные для аппендицита:
- скопление жидкости в полости слепой кишки, между листками брюшины или в малом тазе;
- увеличение толщины жировой клетчатки;
- вздутие стенок кишечника, расположенных вблизи отростка;
- видоизменения слизистой оболочки пищеварительного тракта;
- увеличение аппендикса в размерах, утолщение его стенок.
В некоторых случаях, когда выявить заболевание трудно, проводится лапароскопическое исследование. Данная процедура позволяет оценить состояние внутренних органов и вид аппендицита.
В небольшой разрез вводится подвижная трубка с камерой на конце, которая транслирует изображение на монитор. Если клетки начинают отмирать и прогрессируют некротические изменения, это говорит о гангрене.
УЗИ и анализы крови
Для проведения лабораторных анализов на аппендицит у пациента забирают кровь и просят сдать мочу. Это необходимо, чтобы исключить другие заболевания органов малого таза и брюшной полости. При исследовании крови на фоне воспалительного процесса наблюдается высокий уровень лейкоцитов с преобладанием нейтрофилов.
Чтобы выявить воспаление отростка слепого кишечника с внутрибрюшным абсцессом и определить атипичные места его расположения, проводят ультразвуковое исследование.
Особенности аппендицита у мужчин
Данное заболевание обычно проявляется у мужчин с возрастом от двадцати до тридцати лет. Также часто болеют подростки.
При этом было замечено, что именно у мужчин наиболее часто случается разрыв кишки. Это может быть связано с запущенной диагностикой аппендицита.
Для воспаления у мужчин характерна боль в паху при проведении пальпации живота осматривающим врачом.
Первые признаки аппендицита у взрослых, стадии развития заболевания
Симптомы аппендицита у взрослых, характерные для типичного течения аппендицита, имеют цикличность и проявления, соответствующие прогрессированию патологического процесса. Какие первые признаки аппендицита у взрослых?
Чаще всего острый аппендицит развивается по таким причинам:
- Чрезмерное насыщение своего рациона белковыми продуктами, при котором организму будет катастрофически не хватать клетчатки. При этом именно клетчатка помогает продвигать по кишечнику все его содержимое и улучшает общую работу ЖКТ. Когда же ее не хватает, то создаются все условия для быстрого воспаления червеобразного отростка слепой кишки.
- Склонность человека к запорам и общей задержке стула приводит к медленному продвижению каловых масс и развитию каловых камней. Это увеличивает риск развития аппендицита.
- Одновременная закупорка кишки аппендикса и скопление паразитов. При этом, в зоне новообразовавшейся «пробки» будет происходить скопление слизи, в которой начнут размножаться патогенные микроорганизмы. Это приведет к повышению давления, сдавливанию сосудов и нарушению оттока крови. Как прямое следствие такого положения – у человека развивается сильное воспаление кишки.
- Различные инфекционные заболевания также могут стать причиной развития воспаления в данной кишке.
- Закупорка просвета кишки инородным телом, онкологической патологией либо каловыми камнями.
Что еще провоцирует развитие воспаления аппендикса, читайте здесь.
Следствия и осложнения
Когда лопнул аппендицит, состояние пациента резко ухудшается и в большинстве случаев он теряет сознание. Это наиболее опасный исход воспалительного процесса.
Из-за повреждения перегородки между слепой кишкой и аппендиксом при разрыве воспаленного отростка каловые массы и гной выбрасываются в брюшную полость, развивается перитонит.
Пациенту требуется экстренное проведение хирургического вмешательства.
Для перитонита характерны следующие симптомы:
- внезапное распространение боли по всей брюшной полости;
- черты лица заостряются, наблюдается бледность кожных покровов;
- резкое ухудшение самочувствия;
- увеличение частоты сердечных сокращений до 130 уд/мин;
- потеря сознания или внезапное обострение тревоги и беспокойства.
Многие люди интересуются может ли аппендицит не лопнуть и каковы будут последствия. При правильном лечении незначительного воспаления медикаментами возможна положительная динамика восстановления. Но если аппендикс остается воспаленным и не разрывается, начинается некроз мягких тканей.
К осложнениям острого аппендицита относятся: ограниченный абсцесс брюшной полости, аппендикулярный инфильтрат, разлитой перитонит и пилефлебит.
При своевременном проведении аппендэктомии прогноз благоприятный. Если аппендицит осложняется перитонитом – требуется более обширное оперативное вмешательство с последующим дренажированием брюшной полости и серьезной антибиотикотерапией, период восстановления удлиняется.
В случае если человек не обращается за медицинской помощью, заболевание чревато смертельным исходом от перитонита и острой интоксикации организма.
Чрезвычайно редко аппендицит проходит самопроизвольно с образованием воспалительного инфильтрата.
Однако рассчитывать на это не стоит, поскольку в дальнейшем такой исход острого аппендицита оборачивается образованием спаечных процессов и очагов воспаления в брюшной полости.
Любая острая боль в животе, усиливающаяся при кашле, движении, сопровождаемая небольшой температурой, тошнотой, поносом или запором, а также непроизвольное напряжение мышц живота — повод для незамедлительного обращения к врачу!
Источник: https://dimelli.ru/kak-vyyavlyaetsya-appenditsit/

 Основные симптомы аппендицита. Часть 2
Основные симптомы аппендицита. Часть 2





