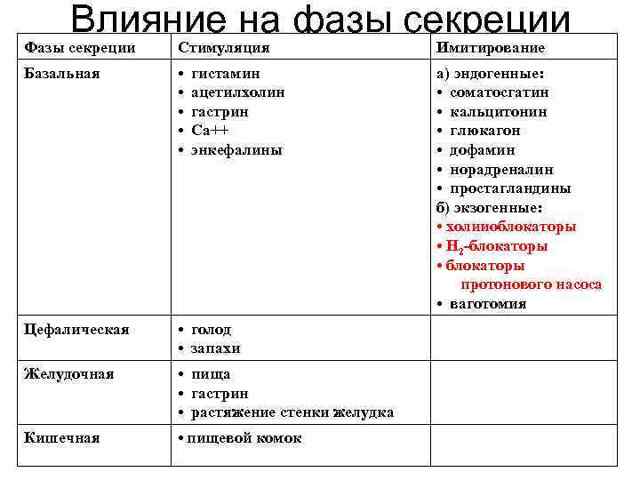
ФТ ЯЗВЕННОЙ БОЛЕЗНИ • 1. Антисекреторные ЛС • 2. Антибактериальные ЛС • 3. Увеличивающие резистентность стенки желудка
ФТ ЯЗВЕННОЙ БОЛЕЗНИ • ПОДАВЛЕНИЕ Нр • Коллоидный субцитрат висмута (Де-Нол — 120 мг Bi 203) • • тинидазол 1) прием после метронидазол еды кларитромицин 2) проникнове амоксициллин ние в тетрациклин подслизистый оксациллин слой фуразолидон
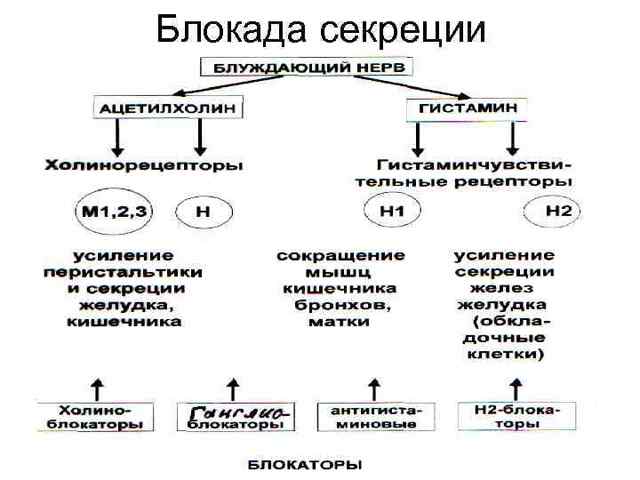
Основные группы противоязвенных препаратов 1. Препараты, ингибирующие секрецию HCI • блокаторы протонового насоса • Н 2 -блокаторы • М-холиноблокаторы • простагландины 2.
Препараты, нейтрализующие HCI • всасывающиеся антациды • невсасывающиеся антациды 3. Препараты, образующие защитную пленку над язвой • сукральфат • де-нол 4.
Препараты, стимулирующие защиту • простагландины • карбеноксолон • А 1 -содержащие антациды
ФТ ЯЗВЕННОЙ БОЛЕЗНИ • 1. Ингибиторы «протоновой помпы» (Н+/К+ АТФ-азы) • Омепразол (Лосек, Осид и др. ) 0, 02 перед завтраком • Эзомепразол • Рубцевание: – 2 недели — 80% – 4 недели -100%
Эзомепразол
ФТ ЯЗВЕННОЙ БОЛЕЗНИ • 2. Н 2 — блокаторы • Фамотидин (квамател и др. ) 0, 02 — 0, 04 перед сном • Ранитидин (зантак, ранисан, ацилок и др.
) 0, 15 — 0, 3 2 раза в сутки • Ранитидин — цитрат висмута (пилорид) 400 — 800 м х 2 р/с • Низатидин (Аксид) 0, 15 2 раза в сутки или 0, 3 1 раз вечером • Циметидин (гистодил и др. ) 1 -1, 2 (табл.
0, 2) в 2 — 4 приема в сутки • Рубцевание: • 4 недели — 65% • 8 недель — 80% • 3. Холиноблокаторы • Пиренцепин (гастроцепин, гастрозем и др. ) 0, 05 — 0, 1 2 раза в сутки
Маастрихт-3, 2005 Показания к эрадикации HР Строго рекомендованные : • Язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения или ремиссии • MALT лимфома • Атрофический гастрит • Резекция желудка по поводу рака • Близкие родственники больных раком желудка • По желание пациента Целесообразные: Диспепсия • ГЭРБ • НПВП- гастропатии • Внегастральные • заболевания
Маастрихт-3, 2005 ТЕРАПИЯ ПЕРВОЙ ЛИНИИ Тройная терапия ИПН + Кларитромицин 0, 5 + Квадротерапия Амоксициллин 1, 0 или • ВИСМУТА СУБСАЛИЦИЛАТ / Метронидазол 0, 5 2 р/с 7 дней ИЛИ СУБЦИТРАТ 120 МГ х 4 или • ИПП х 2 Де-нол 0, 24 + Кларитромицин • МЕТРОНИДАЗОЛ 500 МГ х 3 0, 25 + Амоксициллин 1, 0 2 р/с • ТЕТРАЦИКЛИН 500 МГ х 4 10 дней или ИПН + Де-нол 0, 24 + Амоксициллин 1, 0 2 р/с 10 дней
Первый вариант 7 -дневной эрадикационной терапии Омепразол (лосек, ультоп) или париет, или 20 мг 2 раза в день Ланзопразол (ланзап, лансофед), или 30 мг 2 раза в день Рабепразол (париет), или 20 мг 2 раза в день Фамотидин (гастросидин, квамател, ульфамид) 40 мг 2 раза в день Ранитидин (зантак, гистак), или 300 мг 2 раза в день Ранитидин висмут цитрат, или 400 мг 2 раза в день + Кларитромицин (клацид, фромилид) 500 мг 2 раза в день + Тинидазол, метронидазол, или 500 мг 2 раза в день Амоксициллин (хинкоцил, флемоксин солютаб), или 500 мг 2 раза в день Фуразолидон 100 мг 4 раза в день или 200 мг 2 раза в день
Квадротерапия II линии — 7 дней • ИПН + Де-нол + 2 р/с 0, 12 х4 р/с Метронидазол + Тетрациклин 0, 5 x 3 р/с 0, 5 х 4 р/с • Терапия III линии 2 р/с х 7 дней: • ИПН + Де-нол + 0, 24 Фуразолидон 0, 2 • Язвенная болезнь, ассоциируемая с НПВП • ИПН 2 р/с + Мизопростол 200 мкг х 4 р/с или Де-нол 0, 24 х 2 р/с Продолжительность лечения 7 – 14 дней Контроль эрадикации через 4 – 6 недель после окончания курса лечения
Второй (резервный) 10 -дневный вариант эрадикационной терапии Омепразол (лосек, ультоп), или 20 мг 2 раза в день Ланзопразол (ланзап, лансофед), или 30 мг 2 раза вдень Рабепразол (париет), или 20 мг 2 раза в день Фамотидин (гастросидин, квамател, ульфамид) 40 мг 2 раза в день Ранитидин (зантак, гистак), или 300 мг 2 раза вдень Ранитидин висмут цитрат, или 400 мг 2 раза в день + Калиевая соль двухзамещенного цитрата висмута или 108 мг 5 раз в день с едой Де-нол, или вентрисол 120 мг (табл. ) 4 раза в день с едой + Тетрациклина гидрохлорид 250 мг 5 раз в день или 500 мг 4 раза в день + Метронидазол 500 мг З раза в день или 200 мг 5 раз в день
Динамика резистентности H. pylori в Москве Кудрявцева Л. В. , 2006
• Удлинение сроков лечения до 14 дней • Использование резервных антибиотиков • Включение в схемы препаратов висмута Эрадикация H. pylori, % Пути повышения эффективности эрадикационной терапии 15 -20%
Квадротерапия Тройная терапия +Вi Висмута субсалицилат/ субцитрат 120 мгх4 ИПП 20 мгх2 Метронидазол 500 мгх3 Тетрациклин 500 мгх4 Висмута трикалия дицитрат (Де -Нол) 240 мг ИПП 20 мг Амоксициллин 1000 мг х 2 Кларитромицин 500 мг
Эффективная схема эрадикации • Де-нол 240 мг • ИПП 20 мг • Амоксициллин 1000 мг • Фуразолидон 100 мг 2 раза 4 раза после еды Курс 10 дней
Гастропротективное действие Де-нола Местное защитное действие • снижает продукцию и активность пепсина • связывает соли желчных кислот; • образует защитную пленку, закрывающую язву от агрессивных факторов Местное цитопротективное действие Стимулирует синтез простагландинов Увеличение секреции слизи и бикарбонатов Улучшает микроциркуляцию Аккумулирует эпидермальный фактор роста Стимулирует регенерацию
СИСТЕМА ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ • 1 этап — курс антихеликобактериальной терапии (тройная терапия, квадротерапия) 1 -2 недели. • 2 этап — антисекреторные блокаторы Н 2 -гистаминовых рецепторов на 3 – 4 недели.
Применение ИПП при Нр — инфекции приводит к развитию фундального гастрита Омепразол 40 mg /с в течение 7 дней Graham DY et al. , Gut 2002, v. 51, S. 11
Мощное подавление желудочной секреции у H. pylori – позитивных пациентов способствует развитию гастрита с преимущественным поражением тела желудка и может приводить к развитию атрофического гастрита. Эрадикация Н. pylori предотвращает распространение атрофического гастрита и может способствовать регрессии атрофии. Maastricht III. Gut 2007; 56 P. 774
Лечение больных с рефлюкс-эзофагитом при персистенции НР в СОЖ 1 группа: N-31 2 группа: N-59 Операция (фундопликация) Длительное применение антисекреторных препаратов Через 5 лет Атрофический фундальный гастрит-0 Атрофический фундальный гастрит-18 Kuipeeers EJ et al. 1996
Сравнительный анализ состава и кислотонейтрализующей способности антацидов (в мэкв на 1 таблетку или 5 мл суспензии) Название мэкв Содержание алюминия (мг) Содержание магния (мг) Алмагель (суспензия) 15, 5 300 100 Маалокс (суспензия) 13, 5 174, 5 Миланта II 25 400 Алмагель нео 26, 55 340 395 Гелусил (суспензия) 24 400 Фосфалюгель 2, 16 Коллоидный алюминия фосфат, пектин, агар-агар Маалокс 70 35 450 300 Содержание симетикона (мг) 36
Спазмолитики I. Нейротропные II. Миотропные 1. М-холиноблокаторы: 1.
Алкалоиды опия: а) проникают ГЕБ — атропин — платифиллин — скополамин — папаверин — дротаверин, ношпа (гидрированный папаверин) через б) не проникают через ГЕБ — метацин — хлорозил Фармакологические эффекты — действуют на верхние отделы ЖКТ Фармакологические эффекты — действуют на нижние отделы ЖКТ 2. БКК: — верапамил Фармакологические эффекты – действуют на верхние отделы ЖКТ 3. Нитраты: Фармакологические эффекты — действуют на верхние отделы ЖКТ
Хронический гастрит-понятие морфологическое • организация • rubor, tumor, dolor, calor et functio leasa • альтерация, эксудация (стромальный и клеточный отек), пролиферация • атрофия желез • дисрегенерация эпителия • кишечная/пилорическая метаплазия • воспаление
Классификация хронического гастрита (модифицированная Сиднейская система-1994) Тип гастрита Синонимы Этиология Неатрофический Поверхностный, интерстициальный, антральный, фундальный H. pylori (95%) другие факторы Атрофический Антральный, Фундальный, диффузный при пернициозной анемии Аутоиммунный, H.
pylori, Особенности питания, факторы среды реактивный рефлюкс-гастрит, Желчь, НПВП лучевые поражения идиопатический, глютен Болезнь Крона, саркоидоз, Пищевая аллергия Особые формы Химический Радиационный Лимфоцитарный Гранулематозный Эозинофильный при целиакии изолированный гранулематоз аллергический
Основные формы гастрита Н. pylori-ассоциированный Аутоиммунный гастрит 85 -90% 5% Химический (рефлюкс-гастрит, НПВП-гастрит и др. ) 5 -10%
Дуодено-гастральный рефлюкс — заброс дуоденального содержимого в желудок. В результате ДГР вследствие агрессивного воздействия на СОЖ желчных кислот и панкреатического сока в СОЖ развиваются структурные изменения. v Гастродуоденит 45 -85 v Здоровые лица 0. 5 -15 v ЯБДК 56 v Резекция желудка 62 v ЖКБ 63 v ХЭ 74 -80 v ЖКБ+ЯБДК- 57
Из старых классификаций… По функциональному признаку: • с нормальной секреторной функцией; • с повышенной секреторной функцией; • с секреторной недостаточностью (гипоацидный, анацидный ) Наибольшую опасность в плане развития рака представляет атрофический гастрит с пониженной кислотностью
Лечение гастрита Общие принципы: • правильный рацион и режим питания • отказ от курения • цитопротекторы (препараты висмута), • антиоксиданты, • витамины, • прокинетики Этиотропная терапия: Эрадикация НР
• Хронический гастрит с НФД • ИПН 1 р/с 7 дней, затем — Блокаторы Н 2 рецепторов 1 -2 р/с 2 -3 недели • По показаниям — прокинетики, ферменты • Хронический панкреатит • ИПН 1 р/с, затем Блокаторы Н 2 рецепторов 2 р/с • (контроль по наличию внешнесекреторной недостаточности)
Г Э Р Б ( обострение): • ИПН 1 — 2 р/с 4 -8 недель • по показаниям: домперидол или метоклопрамид • «Поддерживающая» и терапия «по требованию» • ИПН 1 р/с 6 -8 недель • При наличии гастрита ассоциированного с Нр эрадикационная терапия.
Постскриптум… «Видеть, но не действовать -это ночная мгла. Действовать , но не мыслить- это дневной кошмар» .
Источник: https://present5.com/klinicheskaya-farmakologiya-lekarstvennyx-sredstv-primenyaemyx-pri-yazvennoj-bolezni/
Противоязвенные препараты для желудка и двенадцатиперстной кишки
Противоязвенные препараты – это группа фармацевтических средств, которые назначаются при язвенной болезни желудка и двенадцатиперстной кишки. В зависимости от механизма действия выделяют несколько видов данных препаратов.
Виды и список препаратов
По характеру оказываемого эффекта все противоязвенные препараты делятся на три группы:
- Средства, регулирующие и подавляющие секрецию соляной кислоты и пепсина: блокаторы Н2-гистаминовых рецепторов, холиноблокаторы, ингибиторы протонной помпы, простогландины.
- Препараты, защищающие слизистую оболочку желудка (гастропротекторы).
- Средства, проявляющие активность в отношении Helicobacter pylori.
Препараты, угнетающие секрецию желудочных желез
H2-гистаминовые блокаторы
Н2-гистаминовые блокаторы – группа препаратов, которые конкурентно воздействуют на Н2-рецепторы, чувствительные к гистамину – медиатору, стимулирующему выработку пищеварительного сока.
В результате блокады Н2-рецепторов, гистамин не оказывает на них возбуждающего действия.
Поэтому понижается выработка соляной кислоты и пепсина, пищеварительный сок становится менее «агрессивным» для слизистой.
К блокаторам Н2-гистаминовых рецепторов относятся:
- Ранитидин. Снижает дневную и ночную, спонтанную и стимулированную секрецию пищеварительного сока, сокращает выработку хлороводородной кислоты париетальными клетками желудка. Понижает показатель кислотности и объем желудочного сока. Эффект длится до 12 часов.
- Фамотидин. Сокращает базальную и стимулированную секрецию соляной кислоты, подавляет активность пепсина. Действие длится 12-24 часа в зависимости от дозировки.
- Циметидин. Угнетает спонтанную и стимулированную секрецию желудка. Снижает образование соляной кислоты и активность пепсина. Усиливает секрецию желудочной слизи, чем способствует заживлению повреждений слизистой. Длительность действия 4-5 часов.
Ингибиторы протонного насоса
Ингибиторы протонного насоса – препараты, подавляющие активность H+-K+-АТФазы. H+-K+-АТФаза или протонный насос – фермент, осуществляющий перенос ионов водорода из обкладочных клеток в просвет желудка.
При ингибировании данного фермента нарушается процесс образования хлороводородной кислоты. Ингибиторы протонной помпы подавляют базальную и стимулированную секрецию желудочного сока в дневное и ночное время. Препараты поддерживают рН среды желудка в значениях, необходимых для заживления язв.
Действие средств длится до 12 часов. К ингибиторам протонного насоса относятся:
- Омепразол. Снижает выработку хлороводородной кислоты, ослабляет ее раздражающее действие на стенки желудка и пищевод, при забросе в него желудочного содержимого. Оказывает бактерицидное действие на Helicobacter pylori, применяется в комплексе с другими средствами для её эрадикации.
- Пантопразол. Снижает уровень базальной и стимулированной секреции хлороводородной кислоты, в отличии от омепразола не обладает активностью против Helicobacter pylori, но повышает её чувствительность к антибиотикам вследствие понижения кислотности.
- Лансопразол. Снижает секрецию пищеварительного сока за счёт того, что глубоко проникает в клетки, где синтезируется соляная кислота, блокируя её заключительную стадию. Способен защищать стенки желудка.
Рекомендуем почитать:
Основные методы энтероскопии и их проведение
М-холиноблокаторы
М-холинолитики – группа препаратов, механизмом действия которой является взаимодействие с М-рецепторами ацетилхолина. Блокируя М-холинорецепторы, средства данной группы нейтрализуют возбуждающее действие ацетилхолина, снижая выработку желудочного сока.
Холинолитики относятся к устаревшим препаратам и назначаются все реже.
К М-холиноблокаторам относятся:
- Пирензепин. Блокирует М-холинорецепторы нервных узлов желудка. Подавляет базальную и стимулированную выработку желудочного сока. Снижает активность пепсина и тонус гладкой мускулатуры желудка. Терапевтическое действие слабовыражено.
- Платифиллин. Противоязвенное действие выражено слабо. Незначительно снижает выработку пищеварительного сока. В настоящее время практически не назначается для терапии язвенной болезни.
- Метацин. Снижает секрецию желез желудка, снижает тонус гладкой мускулатуры ЖКТ.
Простагландины
Простагландины – гормоноподобные вещества, образующиеся почти во всех тканях организма. Они способны снижать кислотность пищеварительного сока и угнетать его секрецию. Препараты этой группы имеют множество противопоказаний и побочных эффектов. Для лечения язвенной болезни используются синтетические аналоги простагландинов:
- Мизопростол. Аналог простагландина 1. Воздействует на клетки желудка, снижая дневную, ночную, базальную и стимулированную выработку пищеварительного сока. Стимулирует выделение слизи. Защищает целостность клеток желудка от вредного воздействия различных веществ.
- Энпростил. Синтетический аналог простагландина Е2. Помимо влияния на любую секрецию желудочного сока, стимулирует выработку слизи, улучшает кровоснабжение органов пищеварения. При совместном приёме с НПВС снижает риск желудочных кровотечений.
Гастропротекторы
Гастропротекторы – это вещества, защищающие клетки слизистой желудка от раздражающего влияния соляной кислоты пищеварительного сока, пепсина и других веществ, оказывающих на нее негативное влияние. К гастропротекторам можно отнести простагландины. Кроме них в данную группу входят:
- Висмута субцитрат. Механически защищает слизистую оболочку желудка, образуя комплекс с белковым субстратом. Данное соединение покрывает изъязвленные участки, защищая их от раздражающего действия пищеварительного сока.
- Сукральфат. Снижает кислотность пищеварительного сока. Под его воздействием образует массу, защищающую язвы на слизистой.
- Альгиновая кислота. Под действием пищеварительного сока образует гелеобразную массу, которая оберегает слизистую желудка от раздражающего действия.
Средства, активные в отношении Helicobacter pylori
В данную группу можно отнести и ингибиторы протонного насоса, и некоторые гастропротекторы (субцитрат висмута). Маастрихтские рекомендации предлагают следующие трехкомпонентные схемы лечения: ИПП + 2 антибиотика.
К ним относятся комбинации:
- омепразол + кларитромицин + амоксициллин;
- лансопразол + кларитромицин+ метронидазол;
- пантопразол + кларитромицин+ метронидазол.
Противопоказания
| Группа препаратов | Абсолютные противопоказания | Относительные противопоказания |
| Н2-гистаминовые блокаторы |
|
|
| Ингибиторы протонного насоса |
|
|
| М – холиноблокаторы |
|
|
| Простагландины |
|
|
| Гастропротекторы |
|
Побочные эффекты
| Группа препаратов | Побочные эффекты |
| Н2-гистаминовые блокаторы | Редко:
|
| Ингибиторы протонного насоса | Редко:
|
| М – холиноблокаторы |
|
| Простагландины |
|
| Гастропротекторы |
|
Особенности применения противоязвенных препаратов при различных патологиях
Противоязвенные препараты применяются также для лечения других заболеваний ЖКТ:
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Для ее терапии используются Н2-гистаминовые блокаторы, ингибиторы протоновой помпы, М – холиноблокаторы.
- Гастрит. В лечении используются Н2-гистаминовые блокаторы, ингибиторы протонного насоса, гастропротекторы.
- Острый и хронический панкреатит. В его терапии применяются Н2-гистаминовые блокаторы, ингибиторы протонного насоса (при хроническом панкреатите).
- Синдром Золлингера-Эллисона. Для лечения заболевания используются Н2-гистаминовые блокаторы, ингибиторы протонной помпы, М-холинолитики.
- Диспептические расстройства. Для снятия ощущения переполнения желудка, болей в животе после еды, изжоги применяются Н2-гистаминовые блокаторы, ингибиторы протонного насоса и гастропротекторы.
Источник: https://ProKishechnik.info/preparaty/protivoyazvennye.html
Противоязвенные средства: описание и классификация
ОБЪЯВЛЕНИЯ
Главная >> Фармакология
Опубликовано: 17.04.2015Ключевые слова: противоязвенные средства, язвенная болезнь, лекарства, классификация.
Большое значение среди патологий пищеварительной системы принадлежит язвенной болезни желудка и гастриту. Этими заболеваниями страдают примерно 10% населения развитых стран мира. В России более трёх миллионов человек ежегодно находятся на диспансерном учете, из них каждый второй проходит стационарное лечение, и около 95% пациентов лечатся в санаториях и профилакториях.
Язвенная болезнь желудка (ЯБЖ) — локальный дефект слизистой оболочки желудка (иногда с захватом подслизистого слоя), образующийся под действием кислоты, пепсина и желчи и вызывающий на этом участке трофические нарушения. Согласно современным представлениям выделяют две формы ЯБЖ разного генеза:
- Инфицирование слизистой оболочки желудка микроорганизмом Helicobacter pylori (примерно 80% всех случаев).
- Язвенная болезнь, вызванная применением НПВС (оставшиеся 20% случаев).
Язвенные поражения желудка также могут быть вызваны или усугубляться глюкокортикоидами, резерпином, цйтостатическими препаратами, реже — антагонистами минералокортикоидов (в частности спиронолактоном).
Возникновению язвы желудка благоприятствуют: курение, злоупотребление алкоголем, кофе и другими кофеисодержащими напитками, стрессы, депрессия, тревожные состояния (так называемая стрессовая язва), острые боли при тяжёлых травмах, ожогах, сопровождающиеся развитием травматического шока (так называемая шоковая язва), химически или механически раздражающей пищей, газированными напитками.
Классификация противоязвенных средств
Средства, уменьшающие секрецию желёз желудкаМ-холиноблокаторы;Н-гистаминоблокаторы;Ингибиторы протонного насоса.Антацидные средстваМонокомпонентные средства;Комбинированные средства.
ГастропротекторыПрепараты, обеспечивающие механическую защиту слизистой оболочки желудка;Препараты, стимулирующие выработку защитной слизи.
Антихеликобактерные средстваПрепараты, подавляющие хеликобактерную инфекцию;Препараты, снижающие адгезионный потенциал Н.Pylori.
Фармакологическая характеристика противоязвенных средств
Средства, уменьшающие секрецию желез желудкаCекреция соляной кислоты находится под контролем парасимпатической системы, следовательно, первый способ реализации данного подхода заключается в ослаблении активности указанной системы в ЖКТ. Для этого используют М-холиноблокаторы.
Общий механизм действия препаратов данной группы заключается в устранении парасимпатических влияний на желудочно-кишечный тракт.
Блокируя М-холинорецепторы в энтерохромаффинных клетках желудка, они способствуют угнетению гунилатциклазы, в результате чего происходит уменьшение количества цГМФ. Это, в свою очередь, приводит к уменьшению концентрации свободного кальция в цитоплазме клеток.
А кальций является индуктором Н⁺/К⁺-АТФазы. В результате активность этого фермента падает, и уменьшается образование соляной кислоты.
Помимо М-холиноблокаторов мощным антисекреторным эффектом обладают Н₂-гистаминоблокаторы. Они также угнетают синтез соляной кислоты в обкладочных клетках желудка. Препараты данной группы классифицируют на пять основных поколений.
Совсем недавно появился новый блокатор гистаминовых рецепторов Лафутидин. Клинические исследования показали, что этот препарат проявляет выраженную антисекреторную активность, превосходящую по силе действия даже ингибиторы протонного насоса.
Указанные препараты между собой различаются, прежде всего, безопасностью в применении, то есть наличием или отсутствием побочных эффектов, а также силой противоязвенного действия. Так, препарат первого поколения циметидин обладает массой побочных эффектов.
Например, это антиандрогенное действие, заключающееся в блокаде тестостероновых рецепторов. В результате нарушается активность мужских половых гормонов, может возникнуть так называемая феминизация (изменение половых признаков по женскому типу), вплоть до гинекомастии и импотенции.
Поэтому циметидин мужчинам обычно не назначают. Кроме того, типичный побочный эффект — ингибирование системы цитохрома Р-450, в результате чего ослабляется активность процесса биотрансформации в печени.
Поэтому при совместном использовании циметидина с другими препаратами дозу последних уменьшают во избежание побочного действия.
Ранитидин практически не обладает подобными эффектами, к тому же превосходит по силе действия циметидин в 5-10 раз. Эффективность фамотидина по отношению к циметидину больше уже в 33 раза. Эта динамика сохраняется и для последующих поколений препаратов.
Механизм действия гистаминоблокаторов можно представить следующим образом: блокада Н₂-рецепторов в обкладочных клетках желудка — угнетение аденилатциклазы — ослабление синтеза цАМФ — снижение внутриклеточной концентрации ионов кальция — угнетение Н⁺/К⁺-АТФазы — уменьшение синтеза НСl.
Одной из наиболее важных групп антисекреторных средств по современным представлениям являются так называемые ингибиторы протонного насоса (ИПН). Препараты данной группы обладают способностью напрямую блокировать Н⁺/К⁺-АТФазу в обкладочных клетках, что позволяет достичь мощного подавления синтеза соляной кислоты.
К ингибиторам протонного насоса относят:
- Омепразол
- Лансопразол
- Пантопразол
- Рабепразол
- Эзомепразол
Эти препараты различаются, прежде всего, выраженностью антисекреторного эффекта. Все ингибиторы протонного насоса являются пролекарствами, иными словами, в исходном виде фармакологической активностью они не обладают.
Важно, что эти препараты активируются только после попадания в кислую среду желудка (константа активации рКа=4.0), где переходят в активную форму, получившую называние сульфенамид.
Далее, за счёт присутствия в своей структуре сульфгидрильных групп, сульфенамид образует с молекулой Н⁺/К⁺-АТФазы дисульфидные мостики, ингибируя тем самым данный фермент. В результате последний не способен синтезировать НСl.
Особенности механизма действия ИПН учитываются при выборе схемы лечения: их не стоит применять совместно с другими антисекреторными и антацидными средствами, поскольку эти средства, блокируя НСl, повышают pH в желудке, и препятствуют образованию активной формы ингибиторов протонного насоса.
Антацидные средстваВ основе механизма действия всех антацидных средств лежит реакция прямой химической нейтрализации соляной кислоты. В числе антацидных средств выделяют монокомпонентные (натрия гидрокарбонат, кальция карбонат и др.) и комбинированные препараты (Альмагель, Фосфалюгель и др.).
Следует отметить ряд особенностей некоторых антацидных препаратов. Натрия гидрокарбонат (пищевая сода), как и все другие препараты, содержащие анион карбоната, имеет существенный недостаток, заключающийся в образовании углекислого газа в ходе реакции нейтрализации:
NaHCO₃ + HCl = NaCl + СО₂ ↑ + Н₂0
Образовавшийся углекислый газ раздражает хеморецепторы эпителия желудка, что рефлекторно приводит к усилению секреции соляной кислоты, поэтому эффект слабо выражен и непродолжителен по времени.
На фоне сложных форм язвенной болезни желудка углекислый газ может спровоцировать такой тяжелый побочный эффект, как прободение язвы.
Кроме того, натрия гидрокарбонат хорошо всасывается слизистой оболочкой желудка и при частых приёмах может изменить pH крови, то есть вызвать алкалоз. Поэтому карбонатные соли необходимо применять с большой осторожностью.
Соли алюминия вызывают запирающий эффект, а соли магния, наоборот, послабляющий. Поэтому с целью взаимного нивелирования этих эффектов их часто совмещают в комбинированных препаратах (маалокс и др.). Кроме того, к антацидным средствам можно отнести соли висмута.
Они обладают не только антацидным эффектом, но также способны вызывать вяжущее действие на поверхности слизистой желудка, предохраняя от раздражения.
При этом указанные препараты способны подавлять хеликобактерную инфекцию, что, несомненно, является положительным свойством на фоне язв и гастритов.
ГастропротекторыГастропротекторы назначаются как противоязвенные средства, обладающие способностью различными путями предохранять слизистую оболочку желудка от воздействия агрессивных факторов. По механизму действия гастропротекторы делятся на две группы:
➊ Препараты, обеспечивающие механическую защиту слизистой оболочки желудка (сукралфат, де-нол, викалин и др.)
Сукралфат — вязкий желто-белый гель, состоящий из сульфатированного сахарида сукрозы и полиалюминиевого оксида. В кислой среде желудка (при значении Ph менее 4,0) происходит его полимеризация. Образуется клейкое вещество, которое интенсивно покрывает язвенную поверхность, предотвращая воздействие на нее раздражающих веществ.
Де-нол (висмута трикалия дицитрат) — коллоидная суспензия, которая под влиянием НСl образует белый осадок, обладающий высоким сродством к гликопротеинам слизистой оболочки, особенно некротических тканей язвенной поверхности. В результате язва покрывается защитным слоем. Важное свойство де-нола заключается в том, что соли висмута бактерицидно действуют на Helicobacter Pylori, то есть, по сути, устраняют причину заболевания.
К этой же группе относятся препараты висмута нитрат основной, викапин, викаир и др. Механизм действия этих препаратов в целом аналогичен де-нолу, поскольку основной действующий компонент — висмут. Препараты данной группы применяются чаще всего на ночь, чтобы предотвратить обострение язвенной болезни (так называемые ночные боли).
➋ Препараты, стимулирующие выработку защитной слизи
В добавочных клетках желудка вырабатывается защитная слизь. Её протективная роль заключается в том, что она механически покрывает эпителий, предохраняя от раздражения (обволакивающий эффект).
При этом важным свойством слизи является способность за счет содержащихся в ней гидрокарбонатов нейтрализовать соляную кислоту.
Регуляцию секреции слизи осуществляют простагландины группы Е и простациклин.
К стимуляторам образования слизи относятся 2 основных препарата: мизопростол (синтетический аналог простагландина Е₁) и энпростил (аналог простагландина Е₂).
Данные препараты активирует простагландиновые рецепторы в добавочных клетках желудка, усиливая продукцию защитной слизи.
Мизопростол и энпростил категорически противопоказаны во время беременности, поскольку простагландины группы Е усиливают сократительную активность миометрия, что может спровоцировать выкидыш.
Антихеликобактерные средстваНапомним, что в 80% случаев язвенная болезнь желудка обусловлена обсеменением слизистой оболочки желудочно-кишечного тракта микроорганизмами H.Pilory. Естественно, что этиотропная терапия должна быть направлена на нейтрализацию данной патогенной микрофлоры. Это можно сделать либо подавив саму бактерию, либо снизив её адгезивный потенциал.
➊ Препараты, подавляющие хепикобактерную инфекцию
Обычно стандартная схема лечения включает в себя семидневный курс приема одного из ингибиторов протонного насоса в комбинации с любыми двумя из трёх антибактериальных средств — амоксициллин, кларитромицин, метронидазол.
Эти препараты являются так называемыми препаратами первой линии в лечении язвенной болезни желудка. В случае неэффективности описанной схемы, назначается комбинация второго выбора, тетрада из четырёх препаратов — соли висмута, тетрациклин, метронидазол, ингибитор протонного насоса.
В противоязвенной терапии применяются также левофлоксацин и рифабутин.
Созданы специальные комплексные препараты, позволяющие одновременно влиять на возбудителя и снижать секрецию соляной кислоты. К таковым можно отнести Пилорид (ранитидин + висмута цитрат) и Пилобакт (омепразол + кларитромицин + амоксициллин).
Эти препараты показывают высокую эффективность. По некоторым клиническим данным, они позволяют добиться эрадикации хеликобактерной инфекции на 98%.
Отметим также, что сравнительный анализ эффективности терапии отдельными препаратами по вышеуказанной схеме и эффективности Пилорида и Пилобакта выявил существенные преимущества последних.
Поэтому на сегодняшний день они считаются основными средствами в антихеликобактерной терапии.
➋ Препараты, снижающие адгезионный потенциал Н.Pylori
К этой группе противоязвенных средств относятся:
- Пробиотики (препараты лакто- и бифидобактерий);
- Ребамипид и экабет натрия (блокаторы адгезивных белков бактерии Н.Pylori);
- Противохеликобактерные вакцины: уреаза; вакуолизирующий цитотоксин (VacA); цитотоксин-ассоциированный белок (CagA); нейтрофилактивирующий белок (NAP) и др.
Источники:1. Лекции по фармакологии для высшего медицинского и фармацевтического образования / В.М. Брюханов, Я.Ф. Зверев, В.В. Лампатов, А.Ю. Жариков, О.С. Талалаева — Барнаул : изд-во Спектр, 2014.
2. Фармакология с рецептурой / Гаевый М.Д., Петров В.И., Гаевая Л.М., Давыдов В.С., — М.: ИКЦ Март, 2007.
Источник: http://zalogzdorovya.ru/view_farma.php?id=51
Препараты для лечения язвы желудка и их схемы применения
Лекарства для лечения язвы желудка подразумевают под собой комплекс различных фармацевтических групп. Назначаться они могут как в таблетках или суспензиях, так и в виде инъекций (чаще амбулаторно). Цель лечения заключается в достижения состояния стойкой ремиссии, с последующим заживлением язвенных поражений на слизистой.
В курс, для выздоровления, можно включать народную медицину и травы. Но, не прибегая к медикаментам, достижение результата маловероятно, возможны риски дальнейшего усугубления болезни с тяжёлым последующим выздоровлением в стационаре.
Эффективность
Любую форму заболевания язвы желудка необходимо лечить с помощью лекарственных средств. Используя правильную схему препаратов можно стремительно достигнуть уменьшения болей, снятия воспаления и прочего связанного дискомфорта. При правильном применении положительного результата можно добиться уже в конце первой недели.
Для наилучшего итога рекомендуется пройти ряд врачебных обследований, включающих взятие проб из желудка и биопсии повреждённых тканей. Это нужно для диагностики на наличие или отсутствие Helicobacter pylori и новообразований. Обнаружение бактерии сильно влияет на последующее лечение.
Лекарства от язвы назначаются врачом, будучи неправильно подобранными, в лучшем случае не принесут пользы.
Противопоказания к медикаментозной терапии
- Желудочные кровотечения необходимо остановить как можно скорее, только после этого начинать противоязвенное лечение.
- Тяжёлые нарушения работы печени и почек. Например, цирроз или гепатит.
- Перфорация язвы, стеноз привратника, деформация желудка – показания к хирургическому вмешательству, а не к использованию таблеток.
- Индивидуальная невосприимчивость к конкретным медикаментам.
- Во время беременности обязательна дополнительная консультация специалиста.
- Детский возраст.
Показания к лекарственной терапии
Поскольку механизм развития язвенной болезни до конца не изучен, при постановке диагноза опираются не только на лабораторные пробы, но и на анамнез, вредные факторы, условия труда, стрессоустойчивость. Важными показаниями к назначению служат:
- Если после прохождения зондирования обнаружены язвенные поражения слизистой желудка.
- При выявлении во взятой пробе Хеликобактер пилори.
- Усиление клинической картины симптомов язвы.
- В профилактических целях во время ремиссии.
- Индивидуальное назначение в каждом случае.
Основные группы
Лекарства с помощью которых лечат язву желудка принадлежат к разным группам, в зависимости от течения заболевания и сопутствующих осложнений назначают те или схемы. Рассмотрим кратко классификации по отдельности с несколькими примерами (средств на самом деле гораздо больше), а затем перейдём на конкретные схемы применения лекарств.
Ингибиторы протонной помпы (ИПП)
Первостепенные средства для лечения кислотозависимых заболеваний. Уменьшает выработку соляной кислоты, это повышает pH среды и создаёт благоприятные условия для восстановления слизистой при язве желудка. Блокируют так называемую протонную помпу обкладочных клеток.
Все препараты имеют близкое химическое строение, разнятся структурой расположения радикалов. Как следствие механизм действия тоже идентичен. Отличаются по частоте проявления побочных эффектов, продолжительности и силе, биодоступности. Стандартный приём любых ИПП составляет одну капсулу/таблетку в сутки, при тяжёлом течении заболевания доза может быть увеличена.
Важная черта этих лекарств, особенно более современных, их сравнительная безопасность. Разрешены к длительному применению.
О разделении по поколениям ИПП ведутся споры, существует несколько классификаций, но разница для не медицинских работников незначительна:
- Поколение: Омепразол(Омез, Лосек,Ортанол), Лансопразол(Ланцид). Довольно старые, но всё ещё эффективные таблетки.
- Пантопразол(Нольпаза, Санпраз), Рабепразол(Париет, Зульбекс, Разо).
- Эзомепразол(Нексиум, Эманера), Декслансопразол(Дексилант). Самые современные в плане эффективности, отличаются высокой ценой.
Недавно Нексиум включили в перечень ЖВНЛП России, за счёт чего его стоимость упала на порядок (без преувеличения). Если удастся разыскать его по аптекам, лучший выбор на данный момент.
Антациды
Антациды подходят для лечения язвы и гастрита. Предназначены для временного, но быстрого снижения уровня кислоты. Благодаря своим химическим свойствам взаимодействуют с соляной кислотой, проходит реакция нейтрализации. А также способны обволакивать стенки желудка, защищая её от вредоносных факторов. Частично адсорбируют и выводят токсины.
Применяются за полчаса до еды, для того чтобы препарат успел нормально распределиться по стенкам желудка. Врачи рекомендуют использовать антациды в виде суспензий, считается, они оказывают более быстрое действие.
Делятся на всасывающиеся:
- Ренни
- Другие средства содержащие соду (натрия гидрокарбонат)
И более современные невсасывающиеся антациды (читайте подробнее в соседней статье):
- Альмагель
- Маалокс
- Фосфалюгель
- Гастал
Применение одних только антацидов обычно не приводит к полному выздоровлению, поскольку механизм возникновения язвы сложен, необходим комплексный подход.
Антибактериальные препараты (антибиотики)
Применяются для эрадикации вредоносной Хеликобактер пилори. Не используются если инфицирование бактерией не подтверждено анализами или при других желудочных заболеваниях. По вышеописанным причинам отпускаются по рецепту, самолечение приведёт к устойчивости следующих штаммов и всё более сложном их уничтожении.
Антибиотики разрушают полезную микрофлору кишечника, после курса необходимо восстановиться с помощью пробиотиков.
Условно делятся на антибиотики первого и второго выбора. Изначально лечение язвы с обсеменением Хеликобактер производится первой:
- Кларитромицин(Клацид, Фромилид) – обязательный препарат, без него не обходится ни одна пропись врача при эрадикации. Относится к полусинтетическим макролидам.
- Амоксициллип(Флемоксин).
Если терапия не дала результата приступают ко второй, более «тяжелой» как для бактерии, так и для пациента, группе:
- Тетрациклин. Имеет много побочных эффектов, перечислять которые нет смысла, ведь тетрациклин применяется при «жизненной» необходимости.
- Левофлоксацин – на последнем заседании по борьбе с болезнью 2017 года включён в перечень рекомендуемых антибиотиков при высокой резистентности к кларитромицину.
- Метранидазол.
- Азитромицин.
При лечении антибиотиками, настоятельно рекомендуется покупать качественные лекарства. Если придётся прибегать ко второму курсу, результат и побочные действия будут намного хуже.
Гастропротекторы
Уменьшают агрессию желудочных соков за счёт восстановления барьерных свойств слизистой оболочки. Создают собственный защитный слой, обладающий цитопротекторным(защищающим клетки) действием. Снимают воспалительные процессы.
В схемах лечения лучшим гастропротектором является Де-нол или Новобисмол (висмута трикалия дицитрат). Быстро растворяется в кислой среде, создаёт прочную коллоидную плёнку. Обеспечивает защиту на 6–8 часов. Помимо этого, угнетает H.pylori, усложняет её прилипание на стенках желудка, не даёт прижиться в организме человека. Используют два раза по две таблетки, за 30 минут до еды.
Бактерицидное действие Де-нола значительно уступает антибиотикам, зато у Хеликобактера никогда не может развиться устойчивость к висмуту, поэтому комплексно они дают улучшенный результат.
Существуют и более дешёвые аналоги, но в рекомендованных схемах они не фигурируют:
- Викаир, Викалин
- Сукральфат(Вентер)
Блокаторы H2 гистаминовых рецепторов
Как и ИПП ослабляют выделение кислоты в просвет желудка, но имеют иной механизм действия, блокируют другие рецепторы на париетальных клетках. Исторически появились немного раньше ингибиторов протонного насоса, были «золотым стандартом» до 1988. Имеют большее количество вредных эффектов и уступают параметрам даже Омепразолу.
Классификация блокаторов гистамина H2 по новизне:
- Циметидин – был синтезирован раньше всех в 1976 г. Джеймсом Блэком, получил Нобелевскую премию по медицине за научные достижения. В данный момент не применяется.
- Ранитидин – ранее популярное противоязвенное лекарственное средство, сейчас продаётся, но врачами не назначается.
- Фамотидин – единственные таблетки из H2 блокаторов, которым время от времени лечат язву. Показан когда у пациента наблюдается высокая невосприимчивость к более эффективным средствам.
- Низатидин – в теории относится к последнему поколению блокаторов гастимина H2, но на практике мало чем отличается от фамотидина, в России практически не встречается.
Основная причина по которой назначение этой группы всё ещё иногда актуально – индивидуальные особенности некоторых людей, которым не помогают ИПП.
Антихолинергические средства
Ещё их называют блокаторами холинорецевторов. Подробно останавливаться на них нет особого смысла, поскольку используется она исключительно под наблюдением специалистов. Рецепторы холина расположены по всему организму, в том числе в желудке, там оказывают преимущественно антисекреторное действие. Имеют большое количество серьёзных побочных эффектов.
- Атропин
- Гастроцепин
- Экстракт Белладонны
Другие
Существует ещё очень много вспомогательных лекарств, относящихся к другим группам.
- Спазмолитики – могут назначаться для ослабления болей. По сути не лечат, только снимают спазм гладкой мускулатуры. Но-шпа, Дротаверин, Бускопан.
- Противорвотные – Церукал, Метоклопрамид.
- Стимуляторы регенерации тканей Актовегин и Солкосерил. Включение этих препаратов в курс снижает риск рецидивов в течение года в несколько раз.
- Хелинорм Pylopass – препарат относится к новым разработкам лекарств от язвы желудка. Особые свойства лактобактерий в составе позволяют связывать патогенные H.pylori и естественным путём выводить их из организма. Это значительно уменьшает их количество, а соответственно и время на выздоровление.
Ганглиоблокаторы – устаревшие ЛС применяемые до середины прошлого века. Блокируют передачу нервных импульсов в тканях, что ослабляет секрецию всех желёз, приводит к снижению тонуса сосудов и падению артериального давления.
Стандартные схемы лечения язвенной болезни
Не существует единственного мирового стандарта излечения язвы, но встречаются рекомендации, которые подтверждаются исследованиями и опытом гастроэнтерологов.
В конце прошлого столетия была организована палата по изучению способов борьбы с H.pylori. Первая конференция состоялась в городе Маастрихт – Нидерланды. Поскольку основная часть язвенных повреждений вызвана именно этой бактерией, выводы, сделанные на заседаниях, можно считать верными, хотя перед правильнее первым делом пройти диагностику.
Последнее заседание Маастрихт 5 проводилось в 2017 году, на котором были отмечены серьёзные изменения в прописях, относительно прошедшего четвёртого Маастрихта 2012, например, поменялась квадротерапия. Российская гастроэнтерологическая ассоциация тоже прислушивается к этим рекомендациям, но с некоторыми модификациями.
Ниже перечислены примеры линий терапии по порядку их применения. Если они не дают результата, перед дальнейшим лечением, необходимо проводить анализ чувствительности к кларитромицину и другим антибиотикам. Не стоит забывать, что это основные лекарства, к ним назначают и другие вспомогательные.
- Нольпаза 40мг + Клацид 500мг 2 раза + Флемоксин 1000мг 2 раза.ИЛИ
Омез 20мг + Кларитромицин 500мг 2 раза + Метронидазол 500мг 2 раза.
- Нексиум 20мг + Де-нол 120мг 4 раза (до еды) + Тетрациклин 500мг 4 раза + Метранидазол 500мг 3 раза. Это так называемая – квадротерапия.
- Париет 20мг + Левофлоксацин 500мг 2 раза + Амоксициллин 1000мг 2 раза. Может быть назначено только гастроэнтерологом, после неудачной первой/второй линии.
Длительность всех схем 14 дней. Номенклатуру ИПП можно заменять, а дозировку увеличивать вдвое.
Так же в России существует альтернативная – последовательная терапия, как считается, она мало зависит от резистентности штамма к антибиотикам.
- Первые 7 дней: Омез + Флемоксин.
- Вторые 7 дней: Омез + Клацид + Тинидазол.
Схемы могут меняться в зависимости от индивидуальных особенностей, поэтому нужна консультация специалиста. Например, если не помогают антисекреторные препараты одной группы, необходима адекватная замена на другую. Основополагающий принцип лечения лекарствами язвы желудка – это снижения уровня кислотности до расчётного значения, при котором возможны процессы регенерации.
Источник: https://vzheludke.ru/gastrit-i-yazva/lekarstva-ot-yazvy.html
Классификация противоязвенных средств
Средства
эрадикации инфекции H.
pylori
- соединения висмута
- амоксициллин
- кларитромицин
- тетрациклин, доксициклин
- метронидазол
H2
блокаторы гистаминовых рецепторов
- циметидин
- ранитидин
- фамотидин
- низатидин
Ингибиторы
протонного насоса
М-холинолитики
(антимускариновые средства)
- пирензепин
- атропин
- пропантелин
Гастропротекторы
- сукралфат
- мизопрстол
- коллоидные соединения висмута
Антациды
- магния гидроокись
- алюминия гидроокись
- кальция карбонат
- натрия бикарбонат
17.8
Лекарственная терапия
-
Принципы
лечения -
Лечение
язвенной болезни направлено на устранение
симптомов
и профилактику обострений и осложнений. -
Основа
успешной
терапии язвенной болезни—уменьшение
кислотности желудочного сока
и
эрадикации H.
pylori
1. Средства эрадикации h. Pylori:
Соединения
висмута + антибиотики
Наиболее
эффективна
тройная
антибактериальнаякомбинация
- соединения висмута
- амоксициллин (тетрациклин)
- метронидазол
- Эффективность терапии препаратами висмута — 20%
- Эффективность комбинации — 95%
2.
Усиленный
протоколлечения
язвы включает:
- тройнаяантибактериальнаякомбинация —
2
недели
- H2-блокаторы и/или омепразол — до 6 недель
- антациды
- гастропротекторы
- 17.9
-
группы
противоязвенных
средств -
1.
Антациды
– нейтрализуют HCl
в просвете желудка - Активность
оценивается HClнейтрализующей
емкостью -
Наиболее
широко используется смесь
- гидроокись алюминия+гидроокись магния (маалокс и др.) в жидкой форме
Al(OH)3:
побочные эффекты
- запоры
- снижение фосфатов в плазме (слабость, тошнота, анорексия)
Mg
(OH)2:
побочные эффекты
- жидкий стул
- стимуляция секреции HCl («acid rebound»)
- магния трисиликат – медленно действующий антацид
Кальция
карбонат (в желудке →СаСl2)
при
интенсивном длительном применении
может вызывать:
- алкалоз с повышением:
- Са сыворотки
- фосфатов
- азота мочевины
- креатинина
- бикарбоната
- вызывать кальциноз почек и и почечную недостаточность
Натрия
бикарбонат: эффективный
антацид только для симптоматического
применения, вызывает системный алкалоз
17.10
2. H2 антагонисты гистамина
-
Блокирут
как
стимулированную,
так и базальную (ночную) секреции HCl,
предпочтительно назначаются на ночь -
По
заживляющей эффективности равны
антацидам, но превосходят их по
комплаентности больных - H2
антагонисты уменьшают
- концентрацию H+
- объем желудочного сока
- количество пепсина параллельно уменьшению объема секрета
-
Циметидин – снижает секрецию HClна гистамин, кофеин, гипогликемию, гастрин
- Побочные эффекты: угнетение цитохром-P450-зависимого метаболизма многих лекарств, гинекомастия при высоких дозах
Ранитидин—в 6 раз сильнее циметидина по угнетающему эффекту на секреции HCl
- Не обладает антиандрогенными свойствами
- Слабо угнетает цитохром-P450
Фамотидин и низатидин – сильные H2 блокаторы
- Редко вызывают нарушения в системе крови и редко гепатотоксичны
17.11
Источник: https://studfile.net/preview/5403433/page:2/





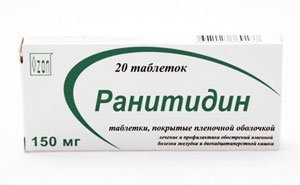 Ранитидин. Снижает дневную и ночную, спонтанную и стимулированную секрецию пищеварительного сока, сокращает выработку хлороводородной кислоты париетальными клетками желудка. Понижает показатель кислотности и объем желудочного сока. Эффект длится до 12 часов.
Ранитидин. Снижает дневную и ночную, спонтанную и стимулированную секрецию пищеварительного сока, сокращает выработку хлороводородной кислоты париетальными клетками желудка. Понижает показатель кислотности и объем желудочного сока. Эффект длится до 12 часов. Омепразол. Снижает выработку хлороводородной кислоты, ослабляет ее раздражающее действие на стенки желудка и пищевод, при забросе в него желудочного содержимого. Оказывает бактерицидное действие на Helicobacter pylori, применяется в комплексе с другими средствами для её эрадикации.
Омепразол. Снижает выработку хлороводородной кислоты, ослабляет ее раздражающее действие на стенки желудка и пищевод, при забросе в него желудочного содержимого. Оказывает бактерицидное действие на Helicobacter pylori, применяется в комплексе с другими средствами для её эрадикации. Пирензепин. Блокирует М-холинорецепторы нервных узлов желудка. Подавляет базальную и стимулированную выработку желудочного сока. Снижает активность пепсина и тонус гладкой мускулатуры желудка. Терапевтическое действие слабовыражено.
Пирензепин. Блокирует М-холинорецепторы нервных узлов желудка. Подавляет базальную и стимулированную выработку желудочного сока. Снижает активность пепсина и тонус гладкой мускулатуры желудка. Терапевтическое действие слабовыражено. Мизопростол. Аналог простагландина 1. Воздействует на клетки желудка, снижая дневную, ночную, базальную и стимулированную выработку пищеварительного сока. Стимулирует выделение слизи. Защищает целостность клеток желудка от вредного воздействия различных веществ.
Мизопростол. Аналог простагландина 1. Воздействует на клетки желудка, снижая дневную, ночную, базальную и стимулированную выработку пищеварительного сока. Стимулирует выделение слизи. Защищает целостность клеток желудка от вредного воздействия различных веществ. Висмута субцитрат. Механически защищает слизистую оболочку желудка, образуя комплекс с белковым субстратом. Данное соединение покрывает изъязвленные участки, защищая их от раздражающего действия пищеварительного сока.
Висмута субцитрат. Механически защищает слизистую оболочку желудка, образуя комплекс с белковым субстратом. Данное соединение покрывает изъязвленные участки, защищая их от раздражающего действия пищеварительного сока.