Ахалазия кардии – это заболевание хронического характера, которое характеризуется отсутствующим или недостаточным рефлекторным расслаблением пищеводного нижнего сфинктера. Оно влечет за собой такие серьезные последствия, как нарушение проходимости пищевода и расстройства перистальтики.
Каковы причины появления этого заболевания? Какие симптомы указывают на его наличие у человека? Как его диагностируют? Что подразумевает лечение? Об этом сейчас речь и пойдет.
Причины заболевания
Ученые считают, что ахалазия кардии возникает из-за следующих провоцирующих факторов:
- Врожденные дефекты нервных сплетений пищевода.
- Вторичное повреждение нервных волокон. Возникает из-за вирусных и инфекционных заболеваний и туберкулезного бронхоаденита.
- Дефицит витамина В.
- Нарушения центральной регуляции функций пищевода.
- Нервно-психические травмы, приводящие к иннервации пищевода и расстройству корковой нейродинамики.
Однако, как и в случае со многими другими заболеваниями, до конца не ясно, какие именно факторы способствуют развитию этого заболевания.
С уверенностью можно заявить лишь одно – ахалазия возникает из-за поражения отделов парасимпатической нервной системы, поскольку именно она регулирует моторику желудка и пищевода.
Симптомы
К клиническим проявлениям ахалазии кардии относят такие признаки:
- Дисфагия. Проявляется в проблемах, связанных с глотанием пищи. Как правило, дисфагии предшествует какое-либо вирусное заболевание или стресс. Сначала затруднение глотания еды проявляется эпизодически, затем становится регулярным. Нередко оно возникает лишь при употреблении только одного вида пищи.
- Регургитация. Так называется быстрое движение газов или жидкостей в обратном направлении. Проявляется в обратном забросе пищевых масс в полость рта. Возникает из-за сокращения мышц пищевода.
- Боли. Как правило, локализуются за грудиной и нередко иррадиируют в шею, челюсть или область между лопатками. Также боли могут носить приступообразный характер. Они часто возникают в результате физической активности и волнения.
Из-за постоянного срыгивания пищи и нарушений ее прохождения пациенты быстро худеют, теряют трудоспособность и желание проявлять какую-либо социальную активность.
Также все перечисленное нередко приводит к аффективным и неврозоподобным состояниям.
Сопутствующие проявления
Если заболевание прогрессирует, а просвет пищевода интенсивно сужается, то о себе дают знать симптомы застойного эзофагита (воспаление слизистой оболочки желудка). Таковыми являются следующие проявления:
- Повышенное слюноотделение.
- Сильная тошнота.
- Отрыжка тухлым.
- Неприятный запах изо рта.
Все это указывает на то, что еда, попавшая когда-то в пищевод, застаивается и разлагается.
Нередко эти симптомы дополняются появлением изжоги. Она обусловлена ферментативным расщеплением пищи, которое сопровождается образованием молочной кислоты в большом количестве.
Важно отметить, что изжога не связана с рефлюксом (обратным током кислого содержимого). Все потому, что ахалазия кардии (по МКБ-10 код K22.0) характеризуется резким повышением тонуса сфинктера, препятствующего возникновению этого явления.
Стадии
В развитии ахалазии кардии принято выделять четыре стадии. Вот как характеризуется каждая из них:
- Первая (функциональная). Нарушение прохождения пищи носит непостоянный характер. Пищевод не расширен. Нарушения расслабления сфинктера кратковременны. Базальный тонус повышен умеренно.
- Вторая. Базальный тонус повышен стабильно. Расслабление сфинктера нарушается при глотании. Пищевод расширен умеренно.
- Третья. В дистальной части пищевода появляются рубцовые изменения. Также наблюдается стеноз (резкое органическое сужение) и расширение вышележащих отделов.
- Четвертая. Рубцовое сужение имеет выраженный характер. Сочетается с расширением, сопровождается S-образной деформацией и развитием таких осложнений, как параэзофагит и эзофагит.
Разумеется, на поздних стадиях лечение заболевания представляется более сложным, чем на ранних. Поэтому при первых же симптомах нужно отправляться к гастроэнтерологу на обследование, чтобы не доводить до появления осложнений.
Диагностика
Человеку, столкнувшемуся с какими-либо симптомами ахалазии кардии из ранее перечисленных, необходимо обратиться к гастроэнтерологу.
Начинают обследование с проведения обзорной рентгенографии грудной клетки. В ходе этого процесса нередко выявляют тень расширенного пищевода с уровнем жидкости. В таком случае пациента направляют на рентгенографию пищевода, перед которой он должен принять бариевую взвесь.
Также диагностика ахалазии кардии нередко подразумевает проведение таких процедур:
- Эзофагоскопия. Помогает уточнить стадию и тип заболевания, выявить наличие эзофагита.
- Эндоскопическая биопсия. Нужна для того, чтобы исключить рак пищевода.
- Эзофагеальная манометрия. Помогает оценить тонус кардиального сфинктера и сократительную функцию пищевода.
- Фармакологические пробы с ацетилхолином или карбахолином. С их помощью выявляется наличие денервационной гиперчувствительности органа.
Дифференциальный диагноз (тот, который позволяет отделить заболевание от недугов со схожими симптомами) проводят с эзофагеальными дивертикулами, пищеводными стриктурами, раком и доброкачественными опухолями.
Лечение
Оно направлено на устранение кардиоспазма. Для этого используют либо хирургические, либо консервативные методы. Редко при ахалазии кардии лечение подразумевает прием лекарственных препаратов (если удалось обнаружить заболевание на ранней стадии).
Но чаще всего пациента направляют на пневмокардиодилатацию. Это малоинвазивный метод лечения, подразумевающий прохождение человеком целого курса процедур с интервалом между каждым разом в 4-5 дней.
Что он собой представляет? Баллонное расширение кардиального сфинктера. Каждый раз используются баллоны большего диаметра, чем в предыдущий. Давление также последовательно увеличивают.
Так удается растянуть пищеводный сфинктер и снизить его тонус. Это сложная процедура, важно, чтобы ее проводил высококвалифицированный специалист, иначе возможны разрывы и трещины пищевода.
Медикаментозная терапия
Рассказывая о лечении ахалазии кардии, необходимо рассказать и о препаратах, которые гастроэнтеролог назначает пациенту при наличии у него данного заболевания.
Важно отметить, что медикаментозная терапия играет вспомогательную роль. Лекарства нужны, чтобы уменьшить выраженность симптомов и продлить ремиссию.
Поскольку при данном заболевании наблюдаются проблемы с глотанием, медикаменты употребляют сублингвально (под язык) или инъекционно.
Как правило, назначают антидофаминергические препараты, малые транквилизаторы, спазмолитики, нитраты и антагонисты кальция. В последнее время активно практикуется введение ботулотоксина.
Операция
Если ахалазия сочетается с дивертикулом или с грыжей пищеводного отверстия, то показано хирургическое вмешательство. Также причиной для его проведения является:
- Невозможность исключить наличие рака кардиальной части желудка.
- Инструментальное расширение пищевода, не увенчавшееся успехом.
- Разрывы, возникшие вследствие предыдущей процедуры.
Противопоказания, разумеется, также присутствуют. При ахалазии кардии операцию нельзя проводить, если у человека есть тяжелые заболевания внутренних органов, сопровождающиеся декомпенсацией жизненно важных функций.
Чаще всего пациентам показана внеслизистая эзофагокардиомиотомия, которую проводят по методике Геллера. Это сложная операция, но в 65-85% случаев удается добиться положительных результатов. Летальность составляет 1,5-3%.
Последствия вмешательства
Недостаток операции в том, что после нее нередко развивается рефлюкс-эзофагит. Все из-за того, что происходит существенное снижение внутрипросветного давления.
В редких случаях также начинают развиваться дивертикулы пищевода – в той зоне, где были рассечены мышцы. Если мышечные пучки были пересечены не полностью, то возможен даже рецидив.
Чтобы предотвратить появление последствий и развитие более тяжелой степени ахалазии кардии, может быть использован один из оперативных приемов. К таковым относятся:
- Закрытие имеющегося в мышечной оболочке дефекта. Для этого используется прядь большого сальника или лоскут, выкроенный из диафрагмы.
- Сшивание рассеченной оболочки.
- Подшивание лоскута к дефекту.
Но лучше всего сочетать операцию Геллера с проведением фундопликации по Ниссену. Такой подход помогает устранить ахалазию и предотвратить появление последствий.
Однако какая именно операция показана человеку и с чем ее нужно сочетать, определяет врач. Каждый случай индивидуален, и то, что поможет одному пациенту, может совершенно не подойти другому.
Правильное питание
При ахалазии кардии диету соблюдать жизненно необходимо. Правильное питание направлено на предотвращение развития осложнений и прогрессирования заболевания.
Вот основные принципы диеты:
- Есть надо очень медленно, как можно тщательнее пережевывая пищу.
- Можно запивать еду. Жидкость создает на нижний сфинктер дополнительное давление. Это существенно облегчает прохождение в желудок проглоченных масс.
- Объемы употребляемой пищи надо сократить. Нельзя допускать переедания. Лучше есть по 5-6 раз в день, но небольшими порциями.
- Еда должна быть теплой. Слишком горячие или холодные блюда вызывают спазмы и ухудшают состояние больного.
- После приема пищи не нужно принимать горизонтальное положение или наклоняться вперед. Даже спать рекомендуется под углом в 10 градусов. При горизонтальном положении пища задерживается в просвете.
- Нужно отказаться от копченых, острых, соленых, жареных и пряных блюд. Также запрещены соусы, приправы и консервы. Еще нельзя употреблять свежий мягкий хлеб, жирное мясо, вареную картошку, персики, яблоки, хурму и кефир.
В общем диета должна быть механически и химически щадящей. Рекомендуется есть продукты растительного происхождения, особенно те, которые богаты витаминами группы В. Рацион стоит разнообразить овощными супами-пюре, протертыми кашами, киселями, фруктовыми соками. А пить обычные некрепкие чаи и травяные настои.
Прогноз
Выше было многое сказано о касающихся ахалазии кардии клинических рекомендациях, симптомах, причинах и лечении. Напоследок – о прогнозе.
Заболевание характеризуется прогрессирующим течением. Если вовремя не обратиться к врачу, то состояние пациента будет медленно ухудшаться. Организм начнет постепенно истощаться, так как нормальное питание при данном недуге невозможно. Также есть вероятность появления осложнения, которым является перфорация трубки пищевода.
Чтобы не допустить появления ахалазии, нужно полноценно питаться и употреблять достаточное количество полезных веществ вместе с едой (чтобы не допустить гиповитаминоза). А еще важно вовремя диагностировать и лечить процессы воспалительного характера.
Источник: https://www.syl.ru/article/383511/ahalaziya-kardii-prichinyi-simptomyi-diagnostika-i-lechenie
Ахалазия кардии: причины, симптомы, методы лечения
Ахалазия кардии – довольно распространенная в гастроэнтерологии хроническая болезнь пищевода, характеризующаяся недостаточностью рефлекторного расслабления нижнего пищеводного сфинктера, разделяющего нижний пищевод и желудок.
Нарушение перистальтики кардиального отверстия пищеварительной системы проявляется при акте глотания, когда пищевой комок с трудом проникает вовнутрь желудка.
Также клиническая патология в медицинской терминологии может определяться как хиатоспазм, или кардиоспазм пищевода.
По международной классификации болезней 10-го пересмотра ахалазия кардии (МКБ10) имеет код К22.0, и относится к классу “Болезни пищевода, желудка и 12 перстной кишки”.
Причины клинической патологии
На сегодняшний день медицинские эксперты не дают точного причинно-следственного определения нарушения непроходимости пищевода, так как сужение пищеводного канала перед входом в желудок осуществляется непостоянно.
Хаотичное нервно-мышечное сокращение гладкой мускулатуры дистальных и средних отделов пищевода происходит по беспорядочной амплитуде, то резко снижается, то, наоборот, увеличивается.
Объяснить природу заболевания пытались в США, экспериментируя на морских свинках.
Животные в течение некоторого времени недополучали в рацион тиамин, или витамин В, который стимулирует обменные метаболические процессы в организме млекопитающих.
Однако лабораторное исследование не нашло клинического подтверждения у хронически больных людей.
Следующей весьма распространенной версией причины ахалазии кардии, считается расстройства нервной системы и психики. Затяжная депрессия, психоэмоциональная неустойчивость и прочие состояния, могут нарушать пищеварительную деятельность в организме человека. Такое предположения причинного фактора дисфункции пищевода не лишено смысла.
Лабораторная диагностика пищевода
Однако клиницисты, в своём большинстве, склоняются к ещё одной теории возникновения хронической патологии.
Инфекционное поражение лимфоузлов легочной системы приводит к невриту блуждающего нерва, из-за чего, возможно, и возникает ахалазия кардии пищевода.
Несмотря на отсутствие клинического подтверждения, гастроэнтерологи едины во мнении, что причиной развития болезни является гиперчувствительность клеток пищевода к выделяемым желудком пептидным гормонам.
Классификация болезни
При рентгенологическом сканировании можно наблюдать две степени ахалазии кардии, когда пищевод умеренно расширен, или его мышечные стенки полностью или частично атрофированы, а отрезок кардии значительно сужен.
Кроме того, различают четыре стадии ахалазии кардии пищевода (смотреть таблицу).
| Первая стадия | При отсутствии патологического расширения пищевода, определяются кратковременные нарушения прохождения пищи. Мускулатура нижнего сфинктера пищевода незначительно расслаблена. |
| Вторая стадия | Определяется стабильное повышение мышечного тонуса сфинктера при глотании. |
| Третья стадия | Рентгенологически подтверждаются рубцовые образования дистальной части пищевода, сопровождаемые значительным его сужением. |
| Четвёртая стадия | Пищевод S-образно деформирован и имеет выраженные рубцовые сужения. Нередко определяются осложнения – параэзофагит и/или эзофагит. |
Клиническая симптоматика
Клиническое состояние ахалазии кардии характеризуется медленно прогрессирующим течением болезни, основные признаки и симптомы которой выражаются в дисфагии пищевода.
Этот признак заболевания, считается наиболее устойчивым симптомом ахалазии кардии и имеет отличительные особенности:
- ощущение задержки пищевого кома в грудной клетке;
- после глотания, спустя 3-5 секунд от начала акта, появляются затруднения в прохождении пищи;
- жалобы пациента на ощущения попадания пищи в носоглотку.
Как правило, такие симптомы дисфагии пищевода активируются при употреблении твердой пищи. Для усиления акта глотания человеку необходимо выпить некоторое количество тёплой воды.
Боль и чувство тяжести при ахалазии кардии
Следующий симптом – это регургитация, когда осуществляется пассивное возвращение содержимого желудка или пищевода обратно в ротовую полость. Процесс регургитации, или срыгивания, может возникнуть даже спустя несколько часов после употребления пищевых продуктов.
Всё это время пищевая масса может находиться в нижнем отделе пищевода, не вызывая у человека тошноту и рвотный рефлекс. Усилить подобную симптоматику может неудобное положение тела, быстрая ходьба или бег, наклоны туловища и так далее.
В большинстве случаев, симптомы ахалазии кардии после переполненности пищевода связаны с болью в грудной клетке, иррадиирующей в шейную, плечевую и лопаточную зону.
Частые проявления болевых ощущений, обеспечивающих организму дискомфортное состояние, вызывают у человека сознательное чувство ограничения приёма пищи, что сказывается на его внешнем виде. Человек начинает худеть, и при этом испытывает постоянное чувство голода.
Алахазия кардии пищевода, сопровождается, и, прочими симптомами, характерными для многих заболеваний желудочно-кишечного тракта:
- отрыжка тухлым содержимым;
- неприятный запах изо рта;
- изжога и чувство тяжести;
- неудержимая тошнота и рвотный рефлекс;
- повышенное слюноотделение;
- нарушение общего состояния (слабость, головокружение, сердечная аритмия).
Сложность клинической патологии заключается в том, что симптомы ахалазии кардии не имеют постоянного течения, и могут возникать спонтанно с различной периодичностью и интенсивностью. Любой болевой дискомфорт в пищеводе следует тщательно изучать и предпринимать соответствующие меры лечебного воздействия.
Диагностическое обследование
В связи со схожестью симптоматических признаков с другими заболеваниями ЖКТ, необходима дифференцированная диагностика ахалазии кардии.
Ахалазия кардии на снимке УЗИ
Традиционно применяются следующие методы инструментального обследования болезни:
- Контрастная рентгенография пищевода с барием.
- Эзофагоманометрия – оценка сократительной активности пищевода, глотки, верхнего и нижнего сфинктера.
- Эндоскопия пищевода и желудка.
Последний метод диагностики позволяет оценить состояние стенок органов пищеварительной системы, выявить степень осложнения ахалазии кардии, а в случае обнаружения подозрительных новообразований и прочих поверхностных дефектов, провести биопсию слизистой оболочки пищевода и/или желудка.
Лечение болезни
Лечение при ахалазии кардии предусматривает устранение основных клинических проявлений при помощи медикаментозной терапии, диеты, лечения народными средствами или путем хирургического вмешательства. Выбор способа лечения ахалазии кардии пищевода зависит от степени тяжести болезни и индивидуальной физиологии пациента.
Безоперационное лечение ахалазии кардии
Начало терапевтических мероприятий – это устранение основных болевых признаков при помощи анестезирующих препаратов нитроглицериновой группы.
Решить проблемы пищевода и желудка поможет препарат Альманель®
Среди наиболее популярных и действенных средств фармакотерапии, оказывающих положительное действие на перистальтику пищевода и желудка – Маалокс®, Альмагель®.
Препараты обладают обволакивающим и адсорбирующим действием, благодаря чему значительно снижается внешняя агрессия на слизистые стенки желудка и пищевода.
Дозировка и курс лечения препаратами антацидной группы определяет лечащий врач, так как лекарственные средства имеют побочный эффект и противопоказания.
Фармакологические препараты не рекомендуются людям с почечной недостаточностью, пациентам с повышенной чувствительностью к действующим компонентам, молодым людям до 15 лет.
Оперативное вмешательство
Хирургические операции при ахалазии кардии – это наиболее действенный способ лечения. Наиболее усовершенствованный метод оперативного вмешательства – малоинвазивная процедура лапароскопией.
Вход в полостную среду пищеварительного канала осуществляется в случае не возможности человеком принимать пищу.
Если же и этот метод лечения не приносит желаемого результата, то более радикальный способ воздействия на клиническую патологию – удаление пищевода.
Лечение при помощи народных средств
Важно помнить, что народная медицина не исключает традиционных способов оперативного или медикаментозного лечения, а является лишь дополнением к официально признанной медицине. Лечение ахалазии кардии в домашних условиях не избавляет человека от основных клинических проблем, а является всего лишь ослабляющим фактором хронического течения болезни.
Отвар из плодов китайского лимонника уменьшит воспаление пищевода
Наиболее популярное лечение ахалазии кардии народными средствами:
- Возобновить рабочую функцию нижнего сфинктера пищевода поможет настойка из корня женьшеня.
- Облегчить страдания человека и снизить воспалительный процесс в полости пищевода поможет отвар из душицы, лимонника или семян льна.
Хроническая проблема ахалазии – это не только болевой приступ пищевода, но и психологическая травма для человека. Для снятия напряжения врачи рекомендуют принимать настойку пустырника или валерьяны.
Диетические рекомендации
Диета при ахалазии кардии – это наиважнейшее условие эффективного лечения хронической патологии. Рекомендуется дробное питание 5-6 раз в день, при потреблении пищи мелкими порциями. В рационе должны полностью отсутствовать тяжело усваиваемые продукты питания, способные наносить травму стенкам пищевода.
При болезни пищевода рекомендуется дробное питание
Пища должна иметь оптимальную температуру комфорта, то есть быть не слишком горячей и не слишком холодной.
После еды больным необходимо избегать наклонов туловища, горизонтального положения тела и слишком активных действий.
Возможные осложнения и профилактика ахалазии кардии
Течение болезни медленно прогрессирующее, поэтому несвоевременное лечение может привести к трагическим последствиям в виде различных осложнений:
- Перфорации пищевода, когда нарушается анатомическая целостность всех пищеводных слоёв.
- Развития медиастинита, проявляющегося болевой симптоматикой за грудиной, лихорадкой, нарушением сердечных ритмов, чувством постоянного озноба.
- Кровотечения пищевода.
- Общего истощения организма.
Прогноз на выздоровление благоприятный, когда вовремя проводится диагностическое обследование пищевода, больной выполняет все назначения и рекомендации лечащего врача, следит за диетой и общефизическим состоянием организма.
Лечебной профилактикой станет выполнение правил рационального питания, соблюдения санитарно-гигиенических норм общежития. Подобные мероприятия следует выполнять как взрослым, так и детям.
Берегите себя и будьте всегда здоровы!
Источник: https://gastrogid.ru/ahalaziya-kardii-prichiny-simptomy-metody-lecheniya/
Ахалазия кардии: симптомы и лечение
Введение
Ахалазия (кардиоспазм, ахалазия кардии) — это редкое заболевание пищевода, которое приводит к тому, что нижняя часть пищевода теряет способность проглатывать пищу. Результат: глотание все чаще вызывает проблемы, поэтому человеку кажется, что пища застревает в горле.
Если дисфункция развивается как первичная ахалазия, сама по себе, то нервные клетки, которые обычно контролируют точные движения пищевода во время глотания, не справляются. Точные причины этого до сих пор неизвестны.
Соответственно, врачи также называют первичную ахалазию идиопатической (то есть без видимой причины). Тем не менее, есть некоторые доказательства того, что за болезнью стоят наследственные аутоиммунные процессы.
Редко дисфункция пищевода также возникает в результате другого заболевания (так называемая вторичная ахалазия или псевдоахалазия): например, рак пищевода или рак желудка, а также тропическое заболевание, называемое болезнью Шагаса.
В большинстве случаев ахалазия кардии встречается в среднем возрасте. Её типичные симптомы:
- нарушения глотания (дисфагия);
- отрыжка непереваренных остатков пищи (срыгивание);
- боль в груди за грудной костью.
Сначала симптомы слабо выражены и появляются лишь изредка. Только позже ахалазия становится более заметной: тогда процесс приема пищи все больше нарушается, что может привести к постепенной потере веса.
В некоторых случаях на передний план выходит пневмония, которая может быть вызвана остатками пищи, выталкиваемыми наружу и попадающими в дыхательные пути.
Для того, чтобы установить симптомы, связанные с ахалазией, рекомендуется провести эндоскопию пищевода. Для диагностики также важны измерение давления в пищеводе (так называемая манометрия) и рентгеновское обследование с контрастной средой.
Для лечения ахалазии могут использоваться различные методы. Все они преследуют одну и ту же цель: снизить давление в нижнем пищеводном сфинктере и тем самым обеспечить быстрое и полное прохождение пищи от пищевода к желудку. Это помогает снять симптомы.
Для лечения легкой степени ахалазии изначально достаточно лекарств. Однако расширение (или дилатация) мышц нижней части пищевода хирургическим путем обычно показывает лучшие результаты лечения и на длительное время. Однако кардиоспазм полностью не излечим.
Определение
Ахалазия, также называемая кардиоспазмом, ахалазией кардии — это нарушение моторики пищевода, т.е. способность пищевода двигаться (подвижность) нарушается. Данная проблема определяется следующим образом:
- Нижний сфинктер пищевода у больных находится в состоянии повышенного напряжения, поэтому он не ослабевает при проглатывании пищи, в отличие от здоровых людей.
- В то же время движения среднего и нижнего отдела пищевода, которые транспортируют пищу (так называемая перистальтика) уменьшаются.
Пищевод — это мышечная трубка, выстланная изнутри слизистой оболочкой.
Внутри мышечного слоя находятся взаимосвязанные нервные клетки (так называемое Ауэрбаховое сплетение). Они контролируют точное движение пищевода во время глотания. Эти движения переносят пищею полностью из полости рта в желудок. Кислотная среда дезинфицирует пищу, перемешивает ее с ферментами и разрушает.
Нижний пищеводный сфинктер (гастроэзофагеальный сфинктер) между желудком и пищеводом, как клапан, препятствует возвращению пищи и агрессивной соляной кислоты в пищевод: он обеспечивает сокращение мышц, отвечая за их напряжение и расслабление, так что пища попадая в желудок не возвращает содержимое желудка обратно.
При ахалазии нижний пищеводный сфинктер не может расслабиться из-за отказа Ауэрбахового сплетения.
Таким образом, желудочный проток при ахалазии настолько плотно закрыт, что пища не может полностью попасть в желудок — продукты буквально застревают в горле. Это вызывает повышенное давления в пищеводе и приводит к его расширению.
Частота встречаемости ахалазии
Ахалазия кардии редкое заболевание: каждый год она появляется у 1 из 100 000 человек. Возникнуть может в любом возрасте, однако чаще всего, эта дисфункция пищевода встречается у людей между 25-60 годом жизни.
Причины ахалазии
В зависимости от причин развития ахалазии врачи называют нарушения пищевода первичными (или идиопатическими, т.е. происходящие без видимой причины) или вторичными (т.е. в результате других заболеваний).
Причиной первичной ахалазии является то, что нервные клетки в нервной сети (так называемое Ауэрбахово сплетение или Мейсснерово сплетение) погибают в области нижнего пищевода. Эта так называемая нейродегенерация приводит к тому, что мышцы пищевода уже недостаточно снабжаются нервами. В последствии:
- нижний сфинктер пищевода (так называемый гастроэзофагеальный сфинктер) не может расслабиться при глотании и
- способность среднего и нижнего отдела пищевода сокращаться и, следовательно, способствовать ранспортировки пищи уменьшается.
Точные причины нейродегенеративных расстройств еще не выяснены. Вероятно, первичная ахалазия является аутоиммунным заболеванием и, следовательно, пострадавшие имеют к нему наследственное предрасположенность. С другой стороны, ахалазия может возникнуть вследствие иных проблем, например:
- синдром Дауна: любой, кто родился с генетическим изменением (так называемой трисомией 21), имеет риск развития ахалазии в 200 раз;
- синдром Шегрена;
- системная красная волчанка;
- тройной синдром (ААА): в дополнение к ахалазии это редкое наследственное заболевание связано с болезнью Аддисона (заболевание коры надпочечников) и алакримией (снижением или отсутствием слезотечения).
Однако в большинстве случаев первичная ахалазия возникает сама по себе, т.е. не как часть синдрома.
В редких случаях дисфункцию пищевода вызывают и другие заболевания. Так вторичная ахалазия может возникнуть, например, на хронической стадии болезни Шагаса, тропической болезни Южной Америки.
Если вторичная ахалазия развивается в результате заболевания, которое не связано с Ауэрбаховом сплетением, её также называют псевдо-ахалазиий.
Наиболее частой причиной псевдо-ахалазии является сужение перехода между пищеводом и желудком: обычно она возникает вследствие опухолей пищевода (так называемой карциномой пищевода) или желудка (карциномой желудка).
Затрудненное глотание и другие симптомы ахалазии
Типичные симптомы ахалазии:
- дисфагия (нарушения акта глотания);
- регургитация (срыгивание) непереваренной пищи;
- боль в области грудной клетки.
Сначала ахалазия проявляется слабо и встречается редко. Только при дальнейшем течении заболевания признаки постепенно усиливаются и начинают оказывать негативного влияния в повседневной жизни.
Нарушения акта глотания являются первыми признаками ахалазии. Прежде всего, она возникает в основном при проглатывании твердой пищей: пострадавшие чувствуют, что еда застревает в горле и часто запивают её, чтобы пища могла пройти.
При прогрессирующей ахалазии тяжело проглатывается и жидкая пища. Кроме того, на поздних стадиях происходит спонтанная регургитация (когда частицы пищи выходят из пищевода обратно в полость рта) в положение лежа. Существует риск попадания частиц пищи в дыхательные пути, что может вызвать воспаление легких (так называемая аспирационная пневмония).
Прогрессирующая ахалазия может приводить к пневмонии многократно.
Ахалазия также может сопровождаться спазматической болью за грудиной, которую пациенты иногда неправильно воспринимают, говоря, что болит сердце.
Поскольку заболевание нарушает процесс приема пищи, часто больные с течением времени теряют в весе: как правило, больные медленно теряют максимум десять процентов своего первоначального веса. Происходит это на протяжении от нескольких месяцев до нескольких лет.
Ахалазия также вызывает боль при глотании: это происходит, при воспалении пищевода (так называемый ретенционный эзофагит) из-за пищи, остающейся в пищеводе в течение более длительного периода времени.
Диагностика
При ахалазии поставить диагноз удается только спустя годы после появления первых симптомов. Причина: на ранних стадиях дисфункция пищевода обычно вызывает мало характерных признаков.
Для диагностики ахалазии подходят различные обследования пищевода. К ним относятся:
- эндоскопическое исследование;
- манометрия (измерение давления в органах);
- рентгенологическое обследование.
Эндоскопия
При определенных обстоятельствах на ахалазию могут указывать остатки пищи, воспаление или видимое сужение нижнего отдела пищевода. Эндоскопия, т.е. осмотр пищевода и желудка эндоскопом, особенно необходима для постановки диагноза, чтобы исключить другие возможные причины жалоб (например, рак пищевода).
В некоторых случаях врач одновременно берет образцы тканей во время этого обследования, чтобы проверить их на наличие изменений и отклонений (так называемая биопсия).
Чтобы оценить ахалазию на рентгеновском снимке, перед рентгенологическим обследованием вы получаете контрастное вещество, которое помогает увидеть пищевод во время диагностики.
Манометрия
Манометрия также полезна в случаях подозрения на ахалазию: манометрия позволяет врачу измерить давление в пищеводе. Если нижний пищеводный сфинктер не расслабляется при глотании, это говорит об ахалазии.
Манометрия позволяет сделать выводы о подвижности пищевода (перистальтика). В зависимости от подвижности мышц пищевода различают три формы ахалазии:
- гипермотильная форма: повышенная перистальтика;
- гипотонная форма: уменьшенная перистальтика;
- подвижная форма: больше нет перистальтики.
Лечение ахалазии
Как только заболевание обнаружено, необходимо терапия. Лечение направлено на облегчение симптомов дисфункции пищевода. Для этого есть различные методы лечения, но все они преследуют одну цель:
- снижение давления в нижнем пищеводном сфинктере – клапане между желудком и пищеводом,
- чтобы пища быстро и полностью проходила из пищевода в желудок.
Тем не менее, причину ахалазии нельзя устранить: невозможно исправить нарушенную нервную систему мышц пищевода. Этим мы хотим сказать, что болезнь не поддается лечению.
Медикаментозная терапия
- На ранних стадиях ахалазии для лечения подойдут лекарственные препараты, которые снижают давление в нижней части пищевода и, таким образом, в значительной степени облегчают симптомы заболевания.
- Подойдут также препараты, которые используются при высоком кровяном давлении и ишемической болезни сердца: антагонисты кальция и нитраты.
- Препарат следует принимать примерно за полчаса до еды.
- Однако в долгосрочной перспективе эффект от применения препаратов уменьшается — в этом случае для лечения ахалазии следует рассмотреть возможность применения других методов.
- Если применяемые лекарства вызывают побочные эффекты (снижение артериального давления, головокружение, головные боли), возможно приём средств придется прекратить.
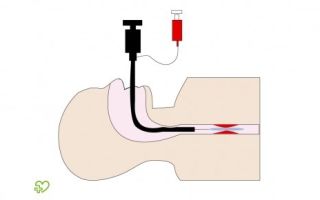
Баллонная дилатация
При ахалазии терапия также может проводиться с помощью баллонной дилатации (расширения). Это специальный эндоскопический инструмент, который врач вводит в пищевод и желудок. Эта процедура механически расширяет суженную нижнюю пищеводную мышцу.
Баллонная дилатация считается наиболее эффективным неоперативным методом лечения ахалазии: после однократного введения признаки нарушения глотания в большинстве случаев улучшаются на несколько месяцев, у половины — даже на несколько лет. Тогда может потребоваться повторная дилатация.
Однако, особенно у детей и подростков, эффект после лечения длится лишь небольшое время.
Преимущество лечения ахалазии баллонной дилатацией заключается в том, что процедура выполняется во время рефракции пищевода и желудка, и не требует оперативного вмешательства. Однако, во время лечения могут возникнуть осложнения: во время дилатации может разорваться пищевод (3%).
В редких случаях (2-5%) в грудную полость могут проникнуть бактерии и вызывать воспаление среднего слоя (медиастинит). Для её терапии используют антибиотики.
Эндоскопическая инъекция ботулинического токсина
При ахаласии для терапии также подходит эндоскопическая инъекция ботулинического токсина.
Ботулинический токсин — это нейротоксин, вырабатываемый определенной бактерией (Clostridium botulinum).
Это высокотоксичное вещество вызывает у человека ботулизм — опасное пищевое отравление, приводящая к летальному исходу.
Однако если этот яд вводить в разбавленном виде в мышцы нижнего отдела пищевода (клапан между желудком и пищеводом), он блокирует расположенные там нервы, что снижает окклюзионное давление.
В 9 из 10 случаев ботулинический токсин в течение определенного времени улучшает симптомы ахалазии. Однако признаки часто повторяются снова в течение года после лечения.
В целом, эндоскопическое введение ботулинического токсина при ахалазии менее рискованно, чем баллонная дилатация, и особенно полезно для пожилых людей со слабым здоровьем.
Операция
Если состояние не улучшается консервативными методами терапии, может потребоваться операция. Хирург снаружи расщепляет мышцы нижнего отдела пищевода (так называемая миотомия). Процедура может быть выполнена либо с помощью классического абдоминального разреза (трансабдоминального), либо с помощью лапароскопии (лапароскопической, малоинвазивной операции).
- Все методы терапии, применяемые при ахалазии, которые успешно снижают окклюзионное давление в мышцах нижних отделов пищевода, могут привести к тому, что агрессивный желудочный сок будет протекать обратно в пищевод провоцируя рефлюксную болезнь.
- Во время операции эта проблема может быть немедленно решена с помощью так называемого дополнительного фундопликатора: Хирург надевает мышечную манжету на кольцо вокруг верхней части желудка для постоянного предотвращения рефлюкса.
- Еще одним преимуществом операции по сравнению с эндоскопическими процедурами является её длительный эффект, достигающий 10 лет.
Прогноз и течение
Ахалазия является хроническим заболеванием — спонтанного выздоровления при нарушении функции пищевода не происходит. Как правило, нарушения акта глотания развивается медленно и неуклонно в течение многих лет или десятилетий. Однако при соответствующем лечении симптомы, как правило, можно удовлетворительно облегчить. К сожалению, полностью болезнь не излечивается.
- Однако, если не лечить ахалазию вовсе, пищевод будет все больше расширяется (так называемая дилатация, это уже болезнь, а не процедура) — до так называемого мегаэзофагуса с полной потерей функции пищевода.
- Кроме того, на поздней стадии (из-за типичной отрыжки) могут возникнуть осложнения с легкими или воспаление пищевода (из-за того, что пища задерживается в пищеводе долгое время), что в свою очередь может привести к язвам или кровотечениям.
- Ахалазия обычно ассоциируется с повышенным риском развития рака: примерно у 4-6 процентов больных через много лет развивается рак пищевода (карцинома пищевода).
Таким образом, риск развития рака пищевода при ахалазии примерно в 30 раз выше. Следовательно, при последующем уходе важны регулярные эндоскопические обследования.
Профилактика и рекомендации
Вы не можете предотвратить ахалазию, так как точная причина нарушения функции пищевода неизвестна. Однако, если вы один из пострадавших, вы можете снизить риск некоторых типичных сопутствующих заболеваний (таких как эзофагит), избегая употребления алкоголя и никотина, например.
Кроме того, в случае ахалазии рекомендуется регулярно проводить эндоскопический осмотр пищевода для последующего наблюдения с целью выявления возможных поздних осложнений (особенно рака пищевода) на ранней стадии.
Источник: https://tvojajbolit.ru/gastroenterologiya/ahalaziya-kardii-simptomyi-i-lechenie/
Ахалазия кардии
Ахалазия кардии – это отсутствие расслабления или недостаточное расслабление нижнего отдела пищевода нейрогенной этиологии. Сопровождается расстройством рефлекторного открытия кардиального отверстия во время акта глотания и нарушением попадания пищевых масс из пищевода в желудок. Ахалазия кардии проявляется дисфагией, регургитацией и болями в эпигастрии. Ведущими методами диагностики служат рентгеноскопия пищевода, эзофагоскопия, эзофагоманометрия. Консервативное лечение заключается в проведении пневмокардиодилатации; хирургическое – в выполнении кардиомиотомии.
Ахалазия кардии в медицинской литературе иногда обозначается терминами мегаэзофагус, кардиоспазм, идиопатическое расширение пищевода.
Ахалазия кардии, по разным данным, в практической гастроэнтерологии составляет от 3 до 20% всех заболеваний пищевода.
Среди причин, вызывающих нарушение проходимости пищевода, кардиоспазм стоит на третьем месте после рака пищевода и послеожоговых рубцовых стриктур.
Патология с одинаковой частотой поражает женщин и мужчин, чаще развивается в возрасте 20-40 лет. При ахалазии кардии в результате нервно-мышечных нарушений снижается перистальтика и тонус пищевода, не происходит рефлекторного расслабления пищеводного сфинктера при глотании, что затрудняет эвакуацию пищи из пищевода в желудок.
Ахалазия кардии
Выдвинуто множество этиологических теорий происхождения ахалазии кардии, которые связывают развитие патологии с врожденным дефектом нервных сплетений пищевода, вторичным повреждением нервных волокон при туберкулезном бронхоадените, инфекционных или вирусных заболеваниях; дефицитом витамина В и т. д.
Распространена концепция нарушений центральной регуляции функций пищевода, рассматривающая ахалазию кардии как следствие нервно-психических травм, ведущих к расстройству корковой нейродинамики, иннервации пищевода, дискоординации в работе кардиального сфинктера.
Однако до конца факторы, способствующие развитию заболевания, остаются невыясненными.
Ведущая роль в патогенезе ахалазии кардии отводится поражению отделов парасимпатической нервной системы, регулирующей моторику пищевода и желудка (в частности ауэрбаховского сплетения).
Вторичная (симптоматическая) ахалазия кардии может быть вызвана инфильтрацией сплетения злокачественной опухолью (аденокарциномой желудка, гепатоцеллюлярным раком, лимфогранулематозом, раком легкого и др.).
В ряде случаев ауэрбаховское сплетение может поражаться при миастении, гипотиреозе, полиомиозите, системной красной волчанке.
Фактическая денервация верхних отделов ЖКТ вызывает снижение перистальтики и тонуса пищевода, невозможность физиологического расслабления кардиального отверстия во время акта глотания, мышечную атонию.
При таких нарушениях пища поступает в желудок только благодаря механическому раскрытию кардиального отверстия, происходящего под гидростатическим давлением жидких пищевых масс, скопившихся в пищеводе.
Длительный застой пищевого комка приводит к расширению пищевода – мегаэзофагусу.
Морфологические изменения в стенке пищевода зависят от длительности существования ахалазии кардии.
В стадии клинических проявлений отмечается сужение кардии и расширение просвета пищевода, его удлинение и S-образная деформация, огрубление слизистой оболочки и сглаживание складчатости пищевода.
Микроскопические изменения при ахалазии кардии представлены гипертрофией гладкомышечных волокон, разрастанием в пищеводной стенке соединительной ткани, выраженными изменениями в межмышечных нервных сплетениях.
По выраженности нарушений функций пищевода выделяют стадии компенсации, декомпенсации и резкой декомпенсации ахалазии кардии. Среди множества предложенных вариантов классификации наибольший клинический интерес представляет следующий вариант стадирования:
- I стадия. Характеризуется интермиттирующим спазмом кардиального отдела. Макроскопических изменений (стеноза кардии и супрастенотического расширения просвета пищевода) не отмечается.
- II стадия. Спазм кардии носит стабильный характер, наблюдается незначительное расширение пищевода.
- III стадия. Выявляется рубцовая деформация мышечного слоя кардии и резкое супрастенотическое расширение пищевода.
- IV стадия. Протекает с резко выраженным стенозом кардиального отдела и значительной дилатацией пищевода. Характеризуется явлениями эзофагита с изъязвлением и некрозами слизистой, периэзофагитом, фиброзным медиастинитом.
В соответствии с рентгенологическими признаками различают два типа ахалазии кардии. Первый тип патологии характеризуется умеренным сужением дистального отрезка пищевода, одновременной гипертрофией и дистрофией его циркулярных мышц. Дилатация пищевода выражена умеренно, участок расширения имеет цилиндрическую или овальную формы. Ахалазия кардии первого типа встречается у 59,2% пациентов.
О втором типе ахалазии кардии говорят при значительном сужении дистального участка пищевода, атрофии его мышечной оболочки и частичном замещении мышечных волокон соединительной тканью.
Отмечается выраженное (до 16-18 см) расширение супрастенотического отдела пищевода и его S-образная деформация. Ахалазия кардии первого типа со временем может прогрессировать во второй тип.
Знание типа ахалазии кардии позволяет гастроэнтерологам предусмотреть возможные трудности при проведении пневмокардиодилатации.
Клиническими проявлениями патологии служат дисфагия, регургитация и загрудинные боли. Дисфагия характеризуется затруднением глотания пищи.
В некоторых случаях нарушение акта глотания развивается одномоментно и протекает стабильно; обычно дисфагии предшествует грипп или другое вирусное заболевание, стресс.
У части пациентов дисфагия вначале носит эпизодический характер (например, при торопливой еде), затем становится более регулярной, затрудняющей прохождение как плотной, так и жидкой пищи.
Дисфагия при ахалазии кардии может быть избирательной и возникать при употреблении только определенного вида пищи.
Приспосабливаясь к нарушению глотания, пациенты могут самостоятельно находить способы регуляции прохождения пищевых масс – задерживать дыхание, заглатывать воздух, запивать пищу водой и т. д.
Иногда при ахалазии кардии развивается парадоксальная дисфагия, при которой прохождение жидкой пищи затрудняется в большей степени, чем твердой.
Регургитация при ахалазии кардии развивается в результате обратного заброса пищевых масс в полость рта при сокращении мышц пищевода. Выраженность регургитации может носить характер небольшого срыгивания или пищеводной рвоты, когда развивается обильное срыгивание «полным ртом».
Регургитация может быть периодической (например, в процессе еды, одновременно с дисфагией), возникать сразу после приема пищи или спустя 2-3 часа после еды. Реже при ахалазии кардии заброс пищи может случаться во сне (так называемая, ночная регургитация): при этом пища нередко попадает в дыхательные пути, что сопровождается «ночным кашлем».
Небольшая регургитация характерна для I – II стадии ахалазии кардии, пищеводная рвота – для III – IV стадий, когда происходит переполнение и перерастяжение пищевода.
Боли при ахалазии кардии могут беспокоить натощак или в процессе приема пищи при глотании. Болевые ощущения локализуются за грудиной, часто иррадиируют в челюсть, шею, между лопатками. Если при I – II стадии ахалазии кардии боли обусловлены спазмом мускулатуры, то при III – IV стадии – развивающимся эзофагитом.
Для ахалазии кардии типичны периодические приступообразные боли — эзофагодинические кризы, которые могут развиваться на фоне волнения, физической активности, в ночное время и длиться от нескольких минут до одного часа.
Болевой приступ иногда проходит самостоятельно после рвоты или прохождения пищевых масс в желудок; в других случаях купируется с помощью спазмолитиков.
Нарушение прохождения пищи и постоянные срыгивания при ахалазии кардии приводят к похуданию, потере трудоспособности, снижению социальной активности.
На фоне характерной симптоматики у пациентов развиваются неврозоподобные и аффективные состояния. Нередко больные длительно и безуспешно лечатся у невролога по поводу данных расстройств.
Между тем, неврогенные нарушения практически всегда регрессируют после излечения ахалазии кардии.
Кроме типичных жалоб и данных физикального обследования в диагностике ахалазии кардии чрезвычайно важны результаты инструментальных исследований. Обследование пациента при подозрении на ахалазию кардии начинают с обзорной рентгенографии грудной клетки.
При выявлении на рентгенограмме тени расширенного пищевода с уровнем жидкости показано проведение рентгенографии пищевода с предварительным приемом бариевой взвеси.
Рентгенологическая картина при ахалазии кардии характеризуется сужением конечного отдела пищевода и расширением вышележащего участка, S-образной формой органа.
С помощью эзофагоскопии уточняется стадия и тип ахалазии кардии, наличие и выраженность эзофагита. Для исключения рака пищевода осуществляется эндоскопическая биопсия с последующим морфологическим исследованием биоптата.
Для оценки сократительной функции пищевода и тонуса кардиального сфинктера выполняется эзофагеальная манометрия, регистрирующая внутрипищеводное давление и перистальтику.
Типичный манометрический признак ахалазии — отсутствие рефлекса раскрытия кардии при глотании.
Ценным диагностическим критерием ахалазии кардии служат результаты фармакологических проб с карбахолином или ацетилхолином: при их введении возникают непропульсивные беспорядочные сокращения мускулатуры в грудном отделе пищевода и усиление тонуса нижнего пищеводного сфинктера, что указывает на денервационную гиперчувствительность органа. Дифференциальный диагноз при ахалазии кардии проводят с доброкачественными опухолями пищевода, эзофагеальными дивертикулами, кардиоэзофагеальным раком, стриктурами пищевода.
Лечение предусматривает устранение кардиоспазма и может проводиться с помощью консервативных или хирургических методов, иногда – лекарственной терапии.
Консервативным методом устранения ахалазии кардии является пневмокардиодилатация – баллонное расширение кардиального сфинктера, которое проводится поэтапно, баллонами разного диаметра с последовательным увеличением давления.
С помощью кардиодилатации достигается перерастяжение пищеводного сфинктера и снижение его тонуса. Осложнениями баллонной дилатации могут стать трещины и разрывы пищевода, развитие рефлюкс-эзофагита и рубцовых стриктур кардиального сфинктера.
Стойкий результат лечения ахалазии кардии достигается после хирургического вмешательства — эзофагокардиомиотомии – рассечения кардии с последующей пластикой (фундопликацией). Операция показана при сочетании ахалазии кардии с грыжей пищеводного отверстия диафрагмы, дивертикулами пищевода, раком кардиальной части желудка, безуспешности инструментальной дилатации пищевода, его разрывах.
Если ахалазия кардии сочетается с язвенной болезнью двенадцатиперстной кишки, дополнительно показана селективная проксимальная ваготомия. При наличии тяжелого пептического эрозивно-язвенного рефлюкс-эзофагита и выраженной атонии пищевода производится проксимальная резекция желудка и абдоминальной части пищевода с наложением инвагинационного эзофагогастроанастомоза и пилоропластика.
Лекарственная терапия при ахалазии кардии играет вспомогательную роль и направлена на продление ремиссии.
С этой целью целесообразно назначение антидофаминергических препаратов (метоклопрамида), спазмолитиков, малых транквилизаторов, антагонистов кальция, нитратов. В последние годы для лечения ахалазии кардии используется ведение ботулотоксина.
Важными моментами при ахалазии кардии служит соблюдение щадящей диеты и режима питания, нормализация эмоционального фона, исключение перенапряжения.
Течение ахалазии кардии медленно прогрессирующее. Несвоевременное лечение патологии чревато кровотечением, прободением стенки пищевода, развитием медиастинита, общим истощением. Ахалазия кардии повышает риск развития рака пищевода.
После проведения пневмокардиодилатации не исключен рецидив через 6-12 месяцев. Наилучшие прогностические результаты связаны с отсутствием необратимых изменений моторики пищевода и ранним проведением оперативного лечения.
Пациентам с ахалазией кардии показано диспансерное наблюдение врача-гастроэнтеролога с выполнением необходимых диагностических процедур.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/achalasia-cardia