Оперативные вмешательства
10.02.2017
19.1 тыс.
12.8 тыс.
6 мин.
Спинальная анестезия является местным наркозом, который широко применяется перед проведением разнообразных хирургических вмешательств. Введение наркоза в спину должно проводиться в соответствии с определенными правилами. В противном случае могут наблюдаться негативные последствия.
При использовании анестезии осуществляется отключение нервов, которые проводят боль. Это требует введение анестезирующего вещества в непосредственной близости возле нервов.
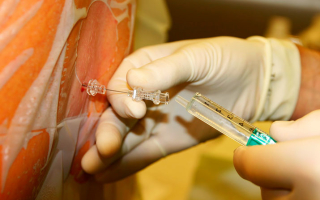
Спинномозговая анестезия выполняется высококвалифицированным специалистом – анестезиологом. Она заключается во введении анестезирующего вещества в спинной мозг.
В период выполнения процедуры пациент должен сидеть или быть в положении лежа на боку. Выбор положения пациента осуществляется анестезиологом. В период введения лекарственного средства пациент должен находиться в недвижимом состоянии. Перед введением анестезирующего вещества пациенту обрабатывают кожу. С этой целью применяются специальные дезинфицирующие растворы.
Рекомендуем:Что делать, если болит спина после эпидуральной анестезии?
По истечении нескольких минут после введения анестезирующего вещества пациент почувствует онемение в области спины. Спинальная анестезия обладает не только обезболивающим эффектом, но и расслабляет мышцы. Это обеспечивает минимальную кровопотерю при операции.
Несмотря на простоту проведения, спинальный наркоз должен проводиться только специалистом.
Спинальная анестезия используется только при наличии соответствующих показаний. В большинстве случаев ее применение осуществляется в урологической и гинекологической сфере.
Спинномозговая анестезия не применяется перед хирургическими вмешательствами по ампутациям. Это объясняется, что при нахождении человека в сознании в период проведения таких операций может пострадать его психика. Спинальная анестезия широко применяется в хирургии благодаря наличию большого количества преимуществ:
- В период применения метода наблюдается значительное снижение болевой чувствительности в паху и ногах.
- Спинальная анестезия разрешается пациентам, у которых диагностируются острые или хронические легочные заболевания.
- С помощью данного метода осуществляется значительное снижение мышечного тонуса в остром кишечнике, если проводят операцию на этом органе.
- Спинномозговой наркоз устраняет возможность появления удушья у больных.
- В период использования данного метода устраняется возможность возникновения тромбов в нижних конечностях.
- Спинномозговой наркоз может применяться для людей, которые страдают сердечной недостаточностью, что объясняется расслаблением стенок сосудов.
- Спинной наркоз широко применяется при кесаревом сечении при возникновении необходимости в быстром появлении ребенка на свет. Данная процедура является безопасной и характеризуется минимальным влиянием на здоровье малыша. При высоком болевом пороге у пациента спинномозговой наркоз может быть недостаточно эффективным. В этом случае осуществляется применение общего наркоза.
Спинномозговое обезболивание является достаточно эффективным и характеризуется наличием большого количества преимуществ.
Рекомендуем:Что такое спинальная мышечная атрофия и как она лечится?
Несмотря на действенность анестезии, данная методика имеет определенные противопоказания. Это объясняется тем, что процедура требует вводить анестезирующее вещество, что может привести к определенным последствиям.
- При обезвоживании организма применять данный метод обезболивания пациентам не рекомендуется. Также противопоказанием к проведению процедуры является потеря большого количества крови.
- Доктора не рекомендуют применение спинальной анестезии пациентам, у которых диагностируются пороки сердца.
- Если у больного низкая свертываемость крови, то этот метод перед хирургическим вмешательством не используется.
- При повышении внутричерепного давления категорически запрещается применение спинальной анестезии.
- Она не рекомендуется при наличии аллергических реакций на средства, необходимые для ее проведения.
- Если у пациента имеются заболевания позвоночного столба, то применять этот метод не рекомендуется.
- При наличии на месте введения укола кожных высыпаний наркоз не используется.
- В процессе деторождения в некоторых случаях применять спинальную анестезию запрещено. Если наблюдается гипоксия плода или пороки его развития, то данный метод противопоказан женщинам.
- Его не применяют при наличии неврологических или психологических расстройств.
Наркоз характеризуется наличием большого количества противопоказаний, которые необходимо предварительно учитывать. В противном случае у пациента могут возникать нежелательные последствия.
Неправильное проведение процедуры достаточно часто приводит к появлению разнообразных нежелательных эффектов. У пациентов часто диагностируют появление осложнений после спинальной анестезии, которые проявляются в виде:
- Головных болей. Появление болезненности головы после спинальной анестезии говорит о снижении ликворного давления. Также данное патологическое состояние может возникать на фоне раздражения мозговой оболочки. Такие побочные эффекты встречаются в 10 процентах случаев введения наркоза.
- Межосистого лигаментоза. При использовании анестезии у пациентов могут возникать сильные боли в области спины. Они наблюдаются не только в месте введения пункции, но и в области всего позвоночного столба. Данное осложнение возникает из-за травматических манипуляций, повторной пункции, асептического воспаления. При появлении болезненности спины после анестезии лечение не проводится. Данная негативная симптоматика самостоятельно пройдет в течение нескольких недель. При продолжительности болевого синдрома осуществляется проведение дарсонвализации места пункции. Также достаточно эффективным в данном случае является электрофорез с применением магния. Болезненность спины может наблюдаться и после того, как будет применяться и общий наркоз.
- Травмы спинного мозга или корешков. Данные симптомы чаще всего встречаются после применения анестезии. Причиной появления травмы может стать сама пункция. В результате этого зачастую возникают неврологические осложнения. В период проведения процедуры пациенты жалуются на появление болевых ощущений в нервных стволах.
- Гипотензии. На выраженность гипотензии напрямую зависит уровень наркоза, а также необходимые профилактические манипуляции и особенности их проведения. При выполнении инфузионной подпорки перед хирургическим вмешательством анестетические препараты необходимо вводить в субарахноидальную область. В данном случае опасные гемодинамические нарушения возникать не будут. При развитии тяжелой гипотензии у людей пожилого возраста осуществляется внутривенное введение хлорида натрия в течение нескольких минут. Дозировка лекарственного средства определяется доктором. Обычно она составляет от 3 до 3,5 миллилитра на килограмм веса человека. Если профилактические меры будут отсутствовать, то это приведет к развитию тяжелой формы гопотензии. В данном случае необходимо будет проводить коррекцию адреномиметическими и коллоидными медикаментозными препаратами.
- Угнетении дыхания. Если при анестезии применяются наркотические анестетики, то это может приводить к угнетению дыхания. На интенсивность депрессивного дыхательного эффекта напрямую влияет дозировка медикаментозного препарата. Во избежание появления дыхательной депрессии необходимо строго соблюдать дозировку лекарственного средства, которое вводится в сидячем положении пациента. Для устранения нежелательных эффектов введения наркотических лекарств рекомендуется применение Налоксона.
- Продолжительных головных болях после хирургического вмешательства. Применение данного обезболивания при кесаревом сечении достаточно часто вызывает появление мигрени или сильной головной боли. В большинстве случаев побочные эффекты наблюдаются у молодых женщин, которые имеют небольшой вес. Также патологическое состояние может встречаться при разнообразных эндокринных заболеваний. Появление головных болей наиболее часто наблюдается через 2-3 дня после хирургического вмешательства. Для их устранения пациентам необходимо пить жидкость в больших количествах.
- Синдрома конского хвоста. При возникновении парестезии в период проведения манипуляции в обязательном порядке будет наблюдаться данный нежелательный эффект. При появлении осложнения в большинстве случаев пациенты жалуются на утрату чувствительности в интимных зонах, недержание мочи, парез ног различной степени выраженности. Появление патологического состояния наблюдается по истечении нескольких суток после хирургического вмешательства. Симптоматика проходит самостоятельно через 2 недели.
- Глухоты. После проведения манипуляции у больного могут наблюдаться вестибулярные расстройства. Больные жалуются на то, что у них ухудшается слух, а у некоторых из них он полностью пропадает. Это объясняется тем, что давление в области внутреннего уха и ликворное давление значительно снижается. Для лечения данного патологического состояния пломбируют аутокровью эпидуральное пространство. Также в данном случае может применяться инфузионная терапия.
- Асептического менингита. После проведения макнипуляции могут наблюдаться признаки асептического менингита в виде головной боли, ригидности шейных мышц, фотофобии, гиперемии. Данные симптомы наблюдаются у пациента в течение недели. При неподвижности шеи пациента в большинстве случаев можно судить об асептическом менингите.
- Адгезивного арахноидита. Он является достаточно серьезным осложнением. При его появлении на фоне позвоночной анестезии требуется применение оперативного вмешательства. С его помощью купируются симптомы и проявления болезни. Арахноидит проявляется утратой чувствительности в ногах, на фоне которой может развиваться полная параплегия.
- Разнообразных неврологических нарушений. Как правило, данное осложнение наблюдается не более двух дней. Если неприятная симптоматика не проходит продолжительный период, то функционирование нервной системы полностью не восстанавливается.
- Болезненности в месте укола. При появлении данного симптома можно судить о том, что развиваются достаточно опасные осложнения. Но, в большинстве случаев боли проходят самостоятельно и не влекут за собой негативных последствий.
- После введения наркоза в редких случаях наблюдается остановка сердечной деятельности. Это серьезное осложнение, которое требует немедленной медицинской помощи. В противном случае будет наблюдаться летальный исход человека. Многие пациенты жалуются на то, что после введения наркоза у них начинают выпадать волосы. Данная процедура может привести к возникновению проблем со зрением, при которых развивается скотома.
При спинальной анестезии могут возникать разнообразные опасные для жизни побочные эффекты. Именно поэтому необходимо придерживаться правил проведения манипуляции.
Спинальная анестезия является высокоэффективным методом местного обезболивания, который широко применяется в соответствии с показаниями. В период проведения данной манипуляции осуществляется введение в субахноидальное пространство анестезирующих медикаментозных препаратов.
Для обеспечения действенности манипуляции необходимо, чтобы ее проводил высококвалифицированный специалист.
При несоблюдении дозировки лекарственных средств или при неправильном проведении процедуры достаточно часто наблюдается возникновение осложнений, которые требуют экстренной помощи или проходят самостоятельно.
Источник: https://spina-health.com/spinalnaya-anesteziya/
Спинальная анестезия: последствия
Главная › Анестезия ›
Любое хирургическое вмешательство требует применения какого-либо вида анестезии. Есть такие виды операций, для которых важен контроль над пациентом. Спинальная анестезия имеет последствия и требует высокую квалификацию врача-анестезиолога, но сохраняет сознание пациента на протяжении всего процесса.
Техника проведения
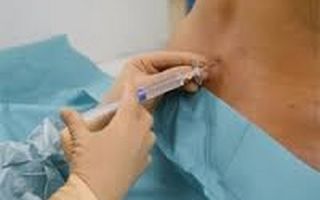
Спинальная анестезия позволяет лишить чувствительности только нижнюю часть тела, начиная от талии и заканчивая пальцами ног. При этом пациент останется в сознании и сможет сообщать о своем состоянии. Обезболивающее средство при таком методе вводится в спину, возле спинного мозга.
Как делается спинальная анестезия:
- пациент находится в положении сидя, спиной к врачу, или лежит на боку. При этом он сгибает спину и прижимает подбородок к груди, стараясь максимально обездвижить тело;
- анестезиолог определяет пальцами место для укола;
- место обрабатывают специальным средством, чтобы оно было стерильным;
- для начала проводят местное обезболивание. Если оно необходимо;
- тонкую иглу вводят очень медленно, вводят препарат. Затем аккуратно извлекают иглу и заклеивают ранку стерильной повязкой.
Пациент может сразу же почувствовать побочные симптомы, такие как покалывание в ногах, жар во всем теле. Полное обезболивание наступает через 10 минут после введения препарата.
Почему нельзя вставать после спинальной анестезии? Такой вид обезболивания полностью обездвиживают нижнюю часть тела. Попытка встать может привести к падению и получению травм.
Показания к применению
Спинномозговая анестезия назначается тогда, когда необходимо. Чтобы пациент находился в сознании. Она используется во время операций, затрагивающих область промежности, ног и половых органов человека.
Преимущества спинального наркоза:
- снижает чувствительность нижней части тела;
- разрешен при заболеваниях легких;
- снижает мышечный тонус тонкого кишечника. Что позволяет сделать операции более точно;
- разрешен при сердечной недостаточности.
Данный метод обезболивания применяется в случае:
- при естественных родах позволяет обезболить схватки и процесс родоразрешения. Стимулирует родовую деятельность до ее начала;
- во время операций на ногах, кишечнике, не требующих удаления органов;
- кесарева-сечения. Позволяет не навредит младенцу. Единственным противопоказанием является низкая свертываемость крови и нарушения сердечного ритма у беременной женщины. Также уменьшается потеря крови во время операции;
Чтобы оценить подействовал ли препарат, врач с помощью тоненькой иглы, прокалывает конечность пациента, уточняя чувствует ли он боль. Также для оценки ощущений используют мокрый ватный шарик, если пациент не чувствует холода. Значит обезболивание прошло успешно.
Организм после наркоза восстанавливается от 2 до 4 часов, время зависит от применяемого препарата.
Противопоказания
Спинальная анестезия все чаще используется для поведения различных операций. Она позволяет сохранять сознание пациента и делать сложные манипуляции. В родах эпидуральная анестезия избавит от мучительных болей, поможет провести кесарево-сечение.
Спинальная анестезия применяется для проведения многих операций, но она имеет ряд противопоказаний:
- кожные инфекции;
- аллергия на препараты;
- заболевания центральной нервной системы;
- риск возникновения осложнений и отсутствие реанимации;
- отказ пациента от спинального наркоза.
Помимо противопоказаний, связанных со здоровьем пациента, перед процедурой спинальной анестезии запрещается:
- курить;
- пить за 6-8 часов до операции;
- наносить косметику;
- надевать украшения из металла;
- рекомендуется снять линзы, зубные протезы.
Осложнения после спинальной анестезии могут быть вызваны невыполнением этих правил. Врачи советуют рассказать анестезиологу обо всех хронических заболеваниях, аллергических реакция, внутренних страхах и переживаниях.
Женщины отмечают, что спинальная анестезия позволяет легче перенести родовую деятельность и ускоряет раскрытие шейки матки. После любого наркоза пациенту необходимо время на восстановление организма. Специалисты не советуют вставать после спинальной анестезии в течение 3-4 часов.
Осложнения
Нельзя предугадать реакцию организма на введенный препарат. Последствия после спинальной анестезии могут быть как легкими, так и тяжелыми.
К легким побочным эффектам, которые возникают в первые минуты после наркоза относятся:
- головная боль появляется из-за снижения артериального давления и может сохраняться в течение 24 часов;
- задержка мочи и отеки. При том, что последствия для мужчин практически минимальны, задержка мочи проявляется у них чаще, чем у женщин. Она возникает из-за остановки функций мочевого пузыря;
- снижение артериального давления. Это происходит из-за обезвоживания организма, а также может быть последствием сердечной недостаточности.
Эти последствия для женщин и мужчин не требуют лечение и медицинского вмешательства. В течение суток после операции все побочные эффекты пройдут.
Последствия спинальной анестезии после операции в некоторых случаях проходят в тяжелой степени. Они потребуют сложного и продолжительного лечения.
Какие последствия после спинальной анестезии:
- аллергическая реакция на препарат может вызвать отек легких и привести к удушью;
- травматическое повреждение корешков приводит к полному или частичному параличу конечностей. Причиной становится неправильно поставленный наркоз;
- менингит – воспаление оболочек мозга, вызванное попаданием бактерий и вирусов;
- спинномозговая гематома – скопление крови, приводящее к сдавливанию спинного мозга;
- не проходящая головная боль, сопровождаемая рвотой и головокружением.
- инфицирование крови. Это происходит в случае. Если место введения иглы не было продезинфицировано должным образом.
Лечение осложнений после спинальной анестезии потребует много времени и сил. При правильном выполнении процедуры боли, неприятные побочные эффекты не проявятся.
Наркоз при родах
Эпидуральная анестезия проводится только с личного согласия пациентки. Врачи рекомендуют такой вид обезболивания по медицинским показаниям, но в некоторых клиниках ее можно поставить по собственному желанию.
Спинальная анестезия во время родов облегчает схватки и стимулирует шейку к раскрытию. Во время родовой деятельности она рекомендуется в случае:
- если роды проводятся на маленьком сроке, спинальный наркоз поможет расслабить тазовые мышцы;
- повышенное давление у беременной;
- слабая родовая деятельность или ее отсутствие;
- гипоксия плода;
- очень болезненные схватки;
- кесарева-сечения при многоплодной беременности, тазового предлежания плода, обвития пуповиной или большого веса ребеночка.
Отдаленные последствия спинальной анестезии после родов часто связаны с болями в спине. Если боли не проходят в течение продолжительного времени, рекомендуется обратиться к врачу за медицинской помощью.
Питание после спинальной анестезии не рекомендуется в течение 12 часов. Прием пищи приведет к рвоте, тошноте, головокружению. Питание после операции или родов сбалансировано. Оно не вызовет осложнений, болей в желудке, запоров.
Также, после спинального наркоза не разрешается поднимать тяжести. Если он применялся при родах, реабилитационный период для женщины составляет 24 часа. Правильное питание и полноценный отдых после операции помогают организму восстановить силы.
Последствия спинальной анестезии Ссылка на основную публикацию
Автор статьи
Образование: Московская Медицинская Академия им. Сеченова.
Акушер-гинеколог высшей категории. Специализация: ведение беременности, патологии шейки матки, миома, бесплодие, контрацепция, заместительная гормональная терапия.
Нажмите на звезду, чтобы оценить!
Источник: https://rozhau.ru/anesteziya/posledstviya-spinalnoj/
Спинальная и эпидуральная анестезия
В этой статье мы подробнее остановимся на отдельных видах регионарной анестезии, которые являются наиболее популярными и востребованными на сегодняшний день.
В этой части Вам встретятся некоторые медицинские термины, без которых, к сожалению, невозможно обойтись. Для начала хотим показать Вам некоторые рисунки, на которых отражено строение нашего позвоночника. Обратите внимание на два сектора, субарахноидальное пространство и эпидуральное пространство, и как они располагаются по отношению к спинному мозгу:
Рисунок 1 и 2. Спинной мозг и его оболочки, показанные на поперечном разрезе позвоночника
Спинномозговой канал имеет три соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку.
Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено двумя прилегающими друг к другу оболочками – паутинной и твердой мозговой.
Рисунок 3. Спинной мозг и его оболочки в другой плоскости. Рисунок 4 и 5. Оболочки спинного мозга в объёмном изображении. На рисунке 4 эпидуральное пространство находится до твёрдой мозговой оболочки (серый цилиндр), а спинной мозг лежит внутри этого цилиндра.
Спинальная анестезия
Спинальная анестезия – является одним из наиболее популярных на сегодняшний день методов анестезии. Для спинальной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, маркаин.
При этом виде обезболивания происходит блокада всех видов чувствительности (в первую очередь болевые сигналы), которая вызывается введением анестетика (препарат, блокирующий чувствительность) в ликвор, заполняющий субарахноидальное пространство спинномозгового канала.
Во время манипуляции местный анестетик вводится в область, располагающуюся близко к спинному мозгу.
Однако, спинной мозг не затрагивается, так как используется очень тонкая игла, которая вводится в субарахноидальное пространство ниже его окончания, то есть только на поясничном уровне и ниже второго поясничного позвонка. Показательны следующие рисунки:
Рисунок 6. В субарахноидальное пространство введён местный анестетик, он распространился вверх и блокирует нервы, свободно «плавающие» в ликворе.
В зависимости от вида вводимого местного анестетика, при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. Поэтому, при данном виде обезболивания можно выполнять следующие операции:
- — липофилинг голеней;
- — липосакция в области ног;
- — липосакция талии;
- — подтяжка ягодиц;
- — эндопретезирование ягодиц и др.
Преимущества спинальной анестезии:
- (а) затрачивается меньше времени на проведение;
- (б) намного быстрее развивается сегментарная блокада;
- (в) по качеству обезболивания блокада лучше.
Эпидуральная анестезия
Эпидуральная анестезия – так же является одним из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга.
При этом блокируются все виды чувствительности от отделов, которые расположены в зоне действия анестетика.
Чаще всего, при эпидуральной анестезии, в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
Рисунок 7. Через иглу вводится специальный катетер.
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, практически безболезненна, могут быть только неприятные ощущения при продвижении иглы или катетера.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней).
В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством, при этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
Преимущества эпидуральной анестезии:
- значительно меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер во время операции;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
Противопоказания для спинальной и эпидуральной анестезий общие:
- Нарушение свёртывающей системы крови
- Инфекция в месте пункции
Возможные осложнения:
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей не значительная, но в одном из исследований упоминается, что боль в спине становится наиболее частой причиной отказа пациентов от эпидуральной анестезии в будущем. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов головные боли проходят самостоятельно от нескольких дней до недели. Лечение же включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации, которые не применяются в нашей клинике.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами некоторых препаратов, которые увеличивают кровоточивость.
СПИНАЛЬНАЯ И Эпидуральная анестезия: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии не существует, то есть, нет таких ситуаций, когда могут применяться только эти виды анестезии и ничего более.
Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (то есть, желательно проводить именно их).
В эстетической хирургии, эти методы являются методами выбора, учитывая цели анестезии, о которых уже упоминалось ранее:
- Прекрасное обезболивание во время операции;
- Используется мало препаратов для наркоза;
- Меньшее воздействие анестезии на функцию различных систем органов;
- Значимо меньше кровопотеря;
- Меньше тромбоэмболических осложнений;
- Ранняя активизация;
- Снижение частоты малых осложнений анестезии: тошнота, рвота, сонливость;
- Возможность проводить более качественное обезболивание после операции.
Показательными примерами являются операции на ягодицах, когда пациентка во время операции лежит на животе. Спрашивается, зачем создавать неудобства, которые непременно придётся испытывать всем членам бригады и самой пациентке, если проводить общую анестезию с установкой трубки в дыхательные пути, когда есть прекрасным метод спинальной анестезии?
- Данные методики анестезии могут улучшить результаты эстетических операций, так как способствуют снижению кровопотери во время операции, уменьшению частоты тромбозов, что наиболее актуально при липосакции, абдоминоплатике, особенно когда эти операции выполняются в комбинации.
- На сегодняшний день, с совершенствованием дизайна игл, структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала практически безопасной.
- ПОДГОТОВКА К ОПЕРАЦИИ: ПОДГОТОВКА К НАРКОЗУ (ОБЩЕЙ АНЕСТЕЗИИ)
- В настоящей памятке по подготовке к операции подробно описано как готовится к общему наркозу, какие соблюдать правила и условия.
- ПОДГОТОВКА К ОПЕРАЦИИ: АНКЕТА АНЕСТЕЗИОЛОГА
Такой опросник Вы будете заполнять вместе с анестезиологом при подготовке к операции либо на предварительной консультации или непосредственно перед операцией. Здесь для Вашего спокойствия перечислены основные важные вопросы, на которые необходимо четко и верно отвечать для определния наилучшего анестезиологического пособия хирургической операции.
- ПОДГОТОВКА К АНЕСТЕЗИИ
- Еще раз остановимся на том как подготовится к наркозу, какие есть важные особенности и рекомендации.
- ПОДГОТОВКА К ОПЕРАЦИИ: СПИСОК АНАЛИЗОВ ДЛЯ ОПЕРАЦИИ (Скачать, doc)
- В этой памятке для пациентов перечислены все основные лабораторные исследования и обследования у врачей специалистов, которые необходимо выполнить при подготовке к операции, как для местной анестезии так и для общего наркоза.
- АНАЛИЗЫ ДЛЯ ОПЕРАЦИИ В КЛИНИКЕ «АБРИЕЛЛЬ»
Для Вашего удобства при подготовке к операции Вы можете пройти все необходимые лабораторные исследования в клинике «Абриелль». Вы можете сделать это в любое удобное для Вас по предварительной записи с 9.00 до 21.00 ежедневно.
Вся процедура займет у Вас не более 15- 20 минут. Результаты исследований будут готовы в течение 1 — 3 дней, их сразу оценивает врач-анестезиолог.
Если понадобится дополнительные обследования с Вами свяжутся и запишут на консультацию.
Источник: https://abriell.ru/poleznaya_informatsiya/stranichka_anesteziologa/spinalnaya_i_epiduralnaya_anesteziya
Спинальная анестезия последствия для мужчин
Если во время операции нужно лишить нижнюю часть человеческого тела чувствительности, то делают спинномозговой наркоз.
Сущность данного способа заключается во введении в определенную область около спинного мозга анестетика (в спину – поэтому данный метод стал называться именно так).
Это субарахноидальное пространство, которое располагается между спинным мозгом и мозговой оболочкой, оно наполнено ликвором – спинномозговой жидкостью.
Через ликвор проходит огромное количество больших нервов, передачу или болевых сигналов в мозг необходимо заблокировать. Делается спинальная анестезия в зоне поясничного отдела, область ниже поясницы обезболивается. Анестезиологу следует пройти иглой к позвоночнику, связкам между позвонками, эпидуральному отделу и мозговой оболочке, затем ввести выбранный анестетик.
Имеются многочисленные отзывы о кесаревом сечении со спинальной анестезией.
Техника осуществления спинальной анестезии
Для проведения данного метода обезболивания пользуются особой (спинальной) иглой, очень тонкой, подобранным анестетиком и шприцем. Очень значимый момент – это правильное расположение тела пациента. Акцентируется внимание на этом при спинальном и эпидуральном обезболивании во избежание неправильных проколов.
Спинальная анестезия имеет следующую технику: в позвоночник наркоз делают в таком положении: пациент сидит (необходимо согнуть спину, подбородок прижать к груди, руки согнуть в локтях) или лежит на боку. Предпочтительнее сидячее положение, лучше просматривается спинальная область. Требуется полная неподвижность во избежание осложнений при проведении спинального наркоза.
Для предотвращения инфицирования либо заражения крови обрабатывают специальными препаратами место, где будет осуществляться субдуральная анестезия, требуется полная стерильность.
Делается местное обезболивание в зоне введения спинальной иглы.
Для данной процедуры игла отличается своей длиной (примерно тринадцать сантиметров) и небольшим диаметром (примерно один миллиметр), поэтому местная анестезия в некоторых случаях не делается.
Вводится игла очень медленно, преодолевая все кожные слои, слой эпидермиса, твердую мембрану оболочки спинного мозга.
Траектория иглы останавливается при входе в субарахноидальную полость, из нее вытаскивают мандрен (то есть проводник, который закрывает ее просвет).
Если действие выполнено правильно, то ликвор вытекает из игловой канюли; вводится анестетик, извлекается игла, место введения прикрывается стерильными материалами.
Сразу после применения лекарства человек может почувствовать побочный эффект: покалывание в ногах, разлитие тепла (оно будет длиться еще некоторое время – естественное влияние обезболивания).
В отличие от эпидуральной совершенное обезболивание при анестезии спинного мозга настает через десять минут, разновидность препарата определяет время функционирования анестезии, зависит от периода продолжительности вмешательства.
Средства для спинальной анестезии
Спинальная анестезия осуществляется с помощью разных лекарственных средств: адъювантов и собственно анестетиков (первые являются добавками). Распространенный препарат для обезболивания такого типа – «Лидокаин».
Он подходит для недолгих вмешательств. Используется наряду с фентанилом, позволяет обеспечить десятую степень блока на протяжении 30-45 минут. «Прокаин» – лекарство короткого периода действия. Применяется раствор 5%.
Для усиления блокады сочетается с фентанилом.
Препарат «Бупивакаин». Его специфика – относительные признаки действия. Период уровня блокады длится до часа, могут использоваться более расширенные дозировки (начиная от пяти миллиграммов и более).
«Наропин». Используется при продолжительных вмешательствах. Спинномозговой наркоз разрешается делать раствором 0,75% (от 3 до 5 часов влияния) и 1% (от 4 до 6).
Адъюванты: адреналин (удлиняет время блока), фентанил (усиливает анестетический эффект); в некоторых случаях в качестве добавки применяют морфин или клофелин.
Спинальная анестезия при проведении кесарева сечения
Такая операция, как кесарево сечение, – это извлечение малыша с отделением плаценты вручную. Обязательно обезболивание пациентки. Спинальная анестезия при кесаревом сечении позволяет исключить вероятность влияния препарата на ребенка. В первый раз при кесаревом сечении спинальный наркоз был использован Крайсом в 1900 году.
Отличие от эпидуральной анестезии
Укол делается при нейроаксиальном наркозе разовый (в чем главное отличие от эпидуральной методики, при которой катетер вставляется для ввода лекарства). Противопоказания к применению такого метода следующие: сниженная степень тромбоцитов в составе крови, плохая кровяная свертываемость, нарушение ритма сердца, инфекционные процессы в зоне введения препарата.
С отзывами о последствиях спинальной анестезии при кесаревом сечении следует ознакомиться заранее.
Во время родов
Наиболее распространенный способ обезболивания родов – это спинальная анестезия. Ее главное предназначение – ликвидация боли во время родовой деятельности, создание безопасности и комфорта ребенку и роженице. Препарат вводят в зону поясницы, подавляя болевой синдром. При этом время рассчитывается таким образом, чтобы эффект средства снизился к периоду потуг, единственное исключение – высокая степень близорукости у женщины и пороки сердца. Люмбальный наркоз желательно делать:
- если женщина психологически не готова к родам;
- если крупный плод;
- при рождении первого ребенка;
- при преждевременных родах;
- для стимуляции: когда родовая деятельность отсутствует после отхода околоплодных вод.
По отзывам, спинальная анестезия при родах просто незаменима. Весь процесс проходит намного легче благодаря ей.
Противопоказания спинальной анестезии
У спинальной анестезии разнообразные противопоказания, их можно разделить на два типа: относительные и абсолютные. В число относительных противопоказаний входят:
- экстренные ситуации, когда нет времени для проведения требуемых подготовительных процедур с больным;
- неустойчивое настроение пациента (лабильность);
- аномальные дефекты позвоночного строения;
- пороки развития малыша или гибель плода;
- высокое давление внутри черепа;
- вероятность появления кровотечения, а также неопределенное время оперативного вмешательства;
- гипоксия, патологии центральной нервной системы.
Абсолютными противопоказаниями у такого типа обезболивания являются:
- категорическое нежелание пациента;
- аллергическая реакция на анестетики;
- отсутствие реанимационных условий и недостаточное освещение;
- инфекции кожи: менингит, герпес, сепсис;
- внутричерепная гипертензия.
Отзывы о спинальной анестезии рассмотрим ниже, а пока рассмотрим ее последствия.
Последствия анестезии
Также отрицательными последствиями становятся:
- Замедление ритма сердца, способное привести к остановке, если не принять меры.
- Брадикардия.
- Повышение давления внутри черепа.
- Гематома на спине.
- Задержка мочеиспускания (преимущественно у мужчин).
- Тошнота.
- Головные боли после спинальной анестезии. По отзывам, это самое распространенное осложнение.
Данный наркоз применяется очень часто. Узнаем, что говорят о нем пациенты.
Отзывы о спинальной анестезии
Для ее проведения требуется профессиональный и опытный врач. Отзывы о спинальной анестезии имеются в большом количестве.
Пациентам нравится то, что от такого наркоза нет тяжелого воздействия на организм. Многие люди переносят его очень легко. При этом оказывается меньшее воздействие на головной мозг. Радует и то, что во время операции можно быть в сознании, роды можно частично видеть. Восстановление после операции проходит быстрее по сравнению с общим наркозом.
Имеются и негативные мнения. В особенности, такие отзывы оставляют женщины, которым применяли такую анестезию в процессе естественных родов. Пациентки отмечают существенное замедление схваток.
К минусам также относят то, что нельзя садиться и вставать сутки, наблюдаются боли в спине, психологический шок, тяжелый период после анестезии, сильные головные боли, рвота и тошнота.
Источник: https://MoyaSpina.net.ru/spinalnaya-anesteziya-posledstviya-muzhchin/
Анестезия при поражениях спинного мозга
В Великобритании число пациентов с поражениями спинного мозга составляет приблизительно 40 000. Большинство из них — молодые люди, которым могут потребоваться самые разные оперативные вмешательствам. Детородность у женщин с такими проблемами почти не отличается от таковой у здоровых, и им часто требуется акушерская помощь.
Патофизиология повреждений спинного мозга
Спинальный шок может быть четко разделен на три фазы
- Первичная фаза: очень короткий (минуты) период интенсивного нейронального выброса, обусловленного прямой стимуляцией спинного мозга. Это приводит к критической гипертензии и аритмиям, с риском левожелудочковой СН, ИМ и отека легких. Раннее применение стероидов в этой фазе может улучшить неврологический исход.
- Спинальный шок: наступает сразу после первичной фазы, характеризуется гипотензией и брадикардией вследствие утраты симпатического тонуса, равно как и вероятной дисфункцией миокарда. Это наиболее типично при высоких повреждениях (выше Тh7). Сопровождается потерей мышечного тонуса и рефлексов ниже уровня поражения. Парасимпатический тонус вагуса теряет конкурента, что проявляется тенденцией к глубокой брадикардии и даже асистолии при отсасывании из трахеи или интубации. Эта фаза может длиться от 3 дней до 8 недель. Для этой фазы типичен паралитический илеус.
- Рефлекторная фаза: по мере того как восстанавливается нейрональное проведение дистальнее места поражения спинного мозга, возвращается эфферентный симпатический разряд, одновременно с мышечным тонусом и рефлексами.
Вегетативная дисрефлексия
Характеризуется массивным беспорядочным ответом на стимуляцию ниже уровня повреждения спинного мозга. При поражении ниже уровня Th7 проявляется редко. Частота случаев нарастает с уровнем поражения и наиболее характерна при поражении на шейном уровне. Может развиться в течение 3 недель после травмы, но не позднее 9 месяцев.
Полагают, что дисрефлексия и ее эффекты возникают вследствие потери нисходящего ингибирующего контроля за регенирирующими пресинаптическими волокнами и интернейронами, что ведет к хаотичному рефлекторному действию и массивному выбросу катехоламинов, особенно норадреналина.
Гипертензия — наиболее типичная черта этого рефлекторного расстройства, впрочем, не универсальная.
К типичным чертам относятся также головная боль, приливы, бледность (может появляться выше уровня поражения), тошнота, тревожность, потливость, брадикардия и эрекция. Менее типичны изменения зрачков или симптом Горнера.
Вегетативная дисрефлексия может осложниться судорогами, отеком легких, комой или привести к смерти, поэтому ее необходимо лечить как неотложное состояние.
Стимулы, способные инициировать состояние, могут быть различны, но наиболее типичные:
- урология — растяжение мочевого пузыря, инфекции мочевого тракта, введение катетера и т.д.;
- акушерство — роды, расширение шейки матки, и т. д.;
- кишечная непроходимость/каловый завал,
- острый живот;
- переломы;
- редко — незначительная травма кожи, кожные инфекции (пролежни).
Ведение пациента
- По возможности уточняют и лечат первопричину.
- Если очевидной причины нет, то необходим тщательный поиск скрытой травмы, инфекции или калового завала.
Если для контроля над АГ простые методы оказываются недостаточными, применяют следующие средства:
- Нифедипин 10-20 мг под язык.
- Фентоламин 2-10 мг в/в, при необходимости — повторно.
- Нитроглицерин трансдермально.
- Клонидин (150-200 мкг в/в медленно) полезен при ассоциированных АГ и спастичности.
- Бета-блокаторы показаны только при сопутствующей тахикардии (брадикардия менее типична — см. выше), но необходимо помнить о возможной рефлекторной брадикардии.
Системные осложнения при поражениях спинного мозга
- Снижение ОЦК (до 60 мл/кг, приблизительно на 20%).
- Патологическая реакция на пробу Вальсальвы с продолжительным падением АД (без плато) и без его подъема после снятия надавливания.
- Глубокая постуральная гипотензия с постепенным улучшением после первичного повреждения (никогда до нормы).
- Изменения церебральной ауторегуляции снижают ее влияние на церебральный кровоток и уровень сознания у неанестезированных пациентов.
- Поражение выше С3 — апноэ.
- Поражение на уровне C3-5 — возможно сохранение диафрагмального компонента и некоторого объема дыхания. Первичное повреждение может усиливаться шоком и отеком, с восстановлением по мере регресса отека, что может привести к заметному улучшению объема дыхания.
- Ниже C5 — функция диафрагмы сохраняется, межреберный паралич. Для улучшения объема дыхания необходима мобилизация вспомогательных мышц (на это может потребоваться до 6 месяцев).
- Паралич мышц передней брюшной стенки резко снижает способность к форсированному выдоху и, соответственно, способность кашлять.
- Вследствие повышенной экскурсии диафрагмы ФОЕЛ лучше в горизонтальном положении или с опущенным головным концом кровати. Содержимое брюшной полости в этом положении в большей степени давит на диафрагму, что улучшает сократимость мышц (закон Старлинга).
- Немедленно после высокого поражения возможна бронхиальная гиперсекреция, которая проходит через несколько недель.
- Недостаточная терморегуляция развивается вследствие разобщения регуляторных центров и информационных путей, невозможности использовать мышцы для генерации тепла и измененный периферический кровоток. Чаще всего это ведет к гипотермии, но иногда, в условиях жаркого климата, к гипертермии.
- Мышечные спазмы и спастичность происходят из-за интактности рефлексов ниже уровня поражения. Они провоцируются даже минимальными стимулами, такими как легкое прикосновение. Они могут быть достаточно насильственными для того, чтобы навредить пациенту, и достаточно тяжелыми для того, чтобы мешать операции или физиотерапии. Могут быть необходимы баклофен и диазепам, последний все чаще применяют в виде эпидуральной инфузии.
- Снижение плотности костей повышает риск переломов. До 20% пациентов страдает от гетеротопической кальцификации вокруг суставов.
- Снижение периферической перфузии ведет к развитию пролежней и затруднению установки венозного доступа.
- Анемия, обычно умеренно выраженная, если нет хронических проблем, таких как трофические язвы или пролежни.
- Есть наклонность к тромбозам и, таким образом, к тромбоэмболии легочной артерии (ТЭЛА). В некоторых центрах варфарин в течение 5 дней после первичного поражения назначают больным с двусторонним параличом.
- У этой группы пациентов эвакуация содержимое желудкам замедлена почти в пять раз.
Суксаметоний при хроническом поражении спинного мозга
- После денервации верхнего моторного нейрона моторная концевая пластинка эффективно распространяется, покрывая мембрану мышечных клеток полностью. При введении суксаметония деполяризация происходит по всей зоне распространения этой концевой пластинки, что ведет к массивному вбросу калия и, потенциально, к остановке сердца.
- Рекомендации меняются в зависимости от периода потенциального риска этого феномена. Было бы разумно избегать суксаметония начиная с 72 ч после первичной травмы. Нет сообщений о клинически значимой гиперкалиемии на введение суксаметония спустя 9 месяцев после травмы.
- Если быстрая последовательная индукция жизненно необходима в период фазы высокого риска, вброс калия может быть уменьшен прекураризацией (например, 5-10 мг атракуриума) и все, необходимое для лечения гиперкалиемии, должно быть наготове (кальций, бикарбонат, инсулин/глюкоза).
Проведение анестезии
Фаза спинального шока
Операции во время этой фазы обычно выполняются в комплексе ведения жизнеугрожающих состояний или сопутствующей травмы. Это следует учитывать при выполнении анестезии.
- Интубация может осложниться тяжелой брадикардией или даже асистолией. Для профилактики перед интубацией назначают атропин (300 мкг в/в) или гликопирролат (200 мкг в/в).
- Меры чрезвычайной осторожности должны быть предприняты, если есть подозрение на повреждение шейного отдела спинного мозга.
- Жидкостная преднагрузка (500-1000 мл кристаллоидов) смягчит гипотензию во время индукции.
- Катетеризация центральной вены может быть необходимой для управления жидкостным балансом и подбора необходимой инотропной терапии.
Рефлекторная фаза
Очень важна информация о предшествовавших анестезиях — многие операции у этих пациентов многоэтапны или повторны. Пристальное внимание следует уделить следующим вопросам:
- Есть ли уровень чувствительности и насколько она сохранена? (Риск вегетативной дисрефлексии)
- Была ли инструментальная фиксация позвоночника? (Потенциальные проблемы с эпидуральной/спинальной анестезией)
- Шейный отдел позвоночника стабилен/фиксирован? (Потенциально трудная интубация)
- Есть постуральная гипотензия? (Вероятность ухудшения в связи с анестезией)
- Нет ли в анамнезе автономной дисрефлексии (пароксизмальная потливость и/или головная боль), и если да, то что ее провоцирует?
- При шейном поражении какова степень необходимой респираторной поддержки?
- Есть ли контрактуры и пролежни? (Осторожность при укладке в отношении зон сдавления)
Исследования
- Общий анализ крови — потенциальная анемия.
- Мочевина и электролиты — потенциальное поражение почек.
- Функция печени — возможно повреждение при хроническом сепсисе.
- Легочные функциональные тесты (ФВД) — обязательны при шейных поражениях в связи с потенциальной ДН.
Необходима ли анестезия?
В принципе, если при планировании операции требовалась бы анестезия у нормального пациента, она требовалась бы и пациенту с поражением спинного мозга.
- Небольшие периферические вмешательства ниже уровня полностью сохранной чувствительности, скорее всего, безопасны без анестезии.
- Даже при небольших периферических вмешательствах минимальная стимуляция может провоцировать мышечный спазм, который может потребовать подключения анестезии Инфильтрация местного анестетика может предотвратить ее возникновение.
- Особая осторожность необходима у пациентов с высоким (Тh5 и выше) поражением, при урологических операциях или с автономной дисрефлексией в анамнезе.
- Если принято решение оперировать без анестезии, обязательно устанавливают венозный доступ, мониторируют ЭКГ, АД неинвазивно, насыщение крови кислородом.
- При таких операциях должен присутствовать анестезиолог, готовый включиться в процедуру
Общая анестезия
- Мониторирование должно быть начато до индукции, а АД необходимо измерять перед и после каждого изменения положения пациента. Показания к инвазивному мониторингу те же, что и у пациентов без поражения спинного мозга.
- Несмотря на теоретический риск гастроэзофагеального рефлюкса, риск аспирации повышенным не выглядит. Если для планируемой операции необходима интубация, то рекомендуется антихолинэргическая премедикация.
- Пациентам с поражением шейного отдела позвоночника при общей анестезии, вероятно, потребуется респираторная поддержка. При проведении ИВЛ пациентам с тетраплегией, возможно нарастающее падение АД. В этом случае могут потребоваться жидкостная преднагрузка и вазопрессоры (эфедрин).
- За исключением миоплегии для улучшения интубации, нейромышечный блок вряд ли будет необходим при выполнении операции ниже уровня сохранения чувствительности, если нет мешающей мышечной спастичности.
- Должны быть предприняты меры по сохранению температуры тела (одеяла обычные или с поддувом теплого воздуха). Укладка с учетом зон сдавления.
- Инфузионная терапия может быть затруднена, так как объем крови снижен, и, при высоком поражении спинного мозга, рефлекторный механизм компенсации кровопотери отсутствует. Рекомендуется инфузионная преднагрузка в сочетании с агрессивным замещением кровопотери согретыми жидкостями.
Региональная анестезия
Преимущества
- Предупреждает автономную дисрефлексию.
- Не должна вызывать сердечно-сосудистую нестабильность, так как симпатический тонус снижен еще до выполнения блокады.
- Нет данных о влиянии спинального введения местных анестетиков или опиоидов на неврологический исход.
- Отсутствуют опасности общей анестезии.
- В целом спинальную анестезию выполняют чаще эпидуральной, так как она технически проще и более надежна с точки зрения предупреждения автономной дисрефлексии. Используют стандартную дозу местного анестетика (бупивакаин «тяжелый» или простой). Опиаты интратекально преимуществ не дают.
Недостатки
- Может быть трудновыполнима. Спинальная анестезия обычно возможна, но эпидуральная методика с высокой вероятностью не выполнима после спинальных операций и при наличии фиксирующих конструкций вследствие облитерации эпидурального пространства.
- При полном поражении нелегко определить успешность или уровень блокады. При неполном поражении тестирование не отличается от такового у нормального пациента и теоретически возможно тестировать уровень по исчезновению спазмов, провоцируемых нанесением этилхлорида, или наблюдая за расслаблением спастичности.
Послеоперационное ведение
- Тетраплегированных лучше всего вести в положении на спине или со слегка приподнятым головным концом кровати, так как в этом положении вентиляционная функция облегчается.
- Следует внимательно мониторировать температуру и активно корригировать гипотермию.
- Анальгезию обеспечивают традиционными средствами в соответствии с типом и уровнем операции.
- Возможно возникновение дисрефлексии, которое потребует медикаментозного лечения после устранения причинных факторов (таких как боль или задержка мочи).
Акушерская анестезия
Влияние беременности на повреждения спинного мозга
- Усиливается постуральная гипотензия и ухудшается реакция на аортокавальную компрессию.
- Снижается респираторный резерв с повышением риска дыхательной недостаточности и пневмонии. Повышается потребность в кислороде.
- Вследствие гемодилюции ухудшается уже существующая анемия.
- Роды являются потенциальной причиной дисрефлексии у пациенток с поражением выше Th5 (у таких пациенток, дисрефлексии может быть первым признаком родов).
Влияние повреждения спинного мозга на беременность
- Повышается риск инфекции (мочевой и пролежневой).
- Повышается риск преждевременных родов (повышающийся с повышением уровня поражении).
- Повышается риск тромбоэмболических осложнений.
- Боли в родах не будут ощущаться при полном поражении выше Th
- При поражении между Th5 и Тh10 некоторые потуги будут беспокоить пациентку.
Ведение родов
- Всех пациенток с поражением спинного мозга необходимо при беременности брать под наблюдение как можно раньше и заранее выработать конкретный план анальгезии, которая, возможно, потребуется. Относительные опасности и трудности с установкой эпидурального катетера следует предусмотреть и обсудить с пациенткой. Подробный план анестезии на случай необходимости в кесаревом сечении должен быть выработан и зафиксирован в истории болезни.
- Эпидуральная анальгезия обычно возможна у пациенток с высоким уровнем поражения, не имеющих фиксирующих конструкций на уровне введения катетера.
- Спинальная анестезия обычно возможна при плановом кесаревом сечении и может быть достижима как одноинъекционной методикой, так и введением микрокатетера независимо от наличия фиксирующих конструкций.
- Общая анестезия может быть выполнена с предосторожностями, изложенными выше.
Эпидуральная анальгезия родов
- Наиболее эффективная профилактическая мера против автономной дисрефлексии — это адекватная эпидуральная анальгезия. Пациенткам с высоким поражением эпидуральный катетер может быть установлен еще до индукции родов.
- После адекватной жидкостной преднагрузки (по крайней мере, литр кристаллоидов или коллоидов) гипотензия обычно проблемой не является. Тем не менее у пациенток с высоким поражением гипотензия любой этиологии должна быть агрессивно корригирована, так как компенсаторные механизмы у них отсутствуют и есть наклонность к прогрессирующей гипотензии.
- По тем же причинам следует тщательно избегать аортокавальной компрессии.
- Есть сообщения о развитии вегетативной дисрефлексии в срок до 48 ч после родов. Если достигнут эффективный блок, то целесообразно оставить катетер на этот период, для возобновления анальгезии при необходимости.
- Неудача с установкой адекватного эпидурального блока может потребовать медикаментозного лечения автономной дисрефлексии.
Источник: http://www.ambu03.ru/anesteziya/predoperacionnaya-ocenka-sostoyaniya-pacienta-i-ego-podgotovka-k-anestezii/anesteziya-pri-porazheniyax-spinnogo-mozga/