Содержание:
© М. Виталий Аркадьевич, врач-реаниматолог, специально для СосудИнфо.ру (об авторах)
Атеросклероз – это хроническое заболевание обмена веществ (жирового и белкового) характеризующееся отложением во внутренних стенках крупных сосудов холестерина и отдельных фракций липопротеидов, что формирует атеросклеротическую бляшку. Сама по себе атеросклеротическая бляшка на определенном этапе своего развития создает препятствие току крови, что нарушает кровоснабжение целого органа или его части.
бляшка в артериях шеи
Кровоснабжение головного мозга осуществляется посредством двух основных пар артерий – сонной и позвоночной. Для понимания симптоматики атеросклероза артерий шеи нужно понимать, какую часть головы кровоснабжает та или иная артерия, что и определяет симптомы атеросклероза сосудов шеи.
Сонные артерии (каротидные) расположены в области передней боковой поверхности шеи, прикрыты мягкими тканями шеи и могут быть легко прощупаны пальцами даже неподготовленного человека.
На уровне верхнего края щитовидного хряща (примерно на том же уровне где кадык) сонные артерии делятся на наружную и внутреннюю ветви, в этом месте находится важнейшая рефлексогенная зона нашего организма – каротидный синус, выполняющая множество жизненно важных функций.
Наружная сонная артерия преимущественно несет кровь к мягким тканям головы вне полости черепа, внутренняя сонная артерия доставляет большую часть крови потребляемой головным мозгом.
Позвоночные артерии (вертебральные) проходят внутри поперечных отростков шейных позвонков, проникает в полость черепа в затылочной области и обеспечивает до 35% потребностей головного мозга кровью, кровоснабжая преимущественно спинной мозг и отделы мозга в задней черепной ямке.
Атеросклероз сонной артерии
Атеросклероз магистральных артерий шеи имеет непредсказуемое течение.
В начале своего развития он не создает препятствия току крови и носит название нестенозирующего атеросклероза, при этом, за исключением ситуаций, когда атеросклеротическая бляшка расположена в области каротидного синуса, каких-либо симптомов заболевание попросту не демонстрирует.
Данная стадия развития атеросклероза артерий шеи может сохраняться на всю жизнь, никак себя не проявляя, однако нередко практически спонтанно ранее не беспокоивший атеросклероз сосудов шеи стремительно прогрессирует, манифестируя клинические проявления ишемического инсульта или транзиторной ишемической атаки (ТИА).
Классификация проявлений атеросклероза шейных сосудов на территории постсоветского пространства основана на симптоматике и длительности ее сохранения:
- Первая стадия характеризуется наличием объективно установленного клинически значимого стеноза шейных артерий без каких-либо симптомов;
- Вторая – атеросклероз сосудов шеи проявляется в виде очаговой неврологической симптоматики, которая полностью проходит в течение одних суток (чаще через 20-30 минут);
- Третья – характеризуется признаками хронической общемозговой симптоматики, так называемая дисциркуляторная энцефалопатия;
- Четвертая стадия устанавливается, в случае если человек перенес полный (инвалидизирующий) инсульт или же микроинсульт (неинвалидизирующий).
Симптомы атеросклероза сонной артерии редко манифестируют масштабным инсультом, обычно ему предшествуют проходящие за короткое время клинические проявления:
- Головная боль, которая плохо купируется анальгезирующими препаратами;
- Ощущение шума в ушах, который некоторое время сохраняется, затем бесследно исчезает;
- Внезапное кратковременное головокружение без выраженного провоцирующего фактора;
- Чувство онемения, покалывания, «ватности» или потеря контроля в области определенной части тела, иногда нескольких, но практически всегда данные проявления носят односторонний характер (половины языка или лица, верхняя или нижняя конечности с правой или левой стороны);
- Кратковременная утрата или падение остроты зрения;
- Нарушения речи (афазия), когда человек не отдает себе отчета, что он говорит, или не понимает речь, или путает слова.
Данные симптомы могут являться предшественниками инсульта и требуют обращения за медицинской помощью в максимально сжатые сроки, поскольку при периодически возникающей вышеописанной клинической картине вероятность обширного ишемического инсульта многократно возрастает.
Клинические проявления атеросклероза позвоночных артерий во многом схожи с проявлениями сужения сонных артерий, однако имеют свои особенности связанные с той областью головного мозга, которую они снабжают кровью. Клиническая картина сужения позвоночных артерий имеет собственное название – вертебро-базилярная недостаточность, одной из причин которой является стенозирующий атеросклероз.
Вне зависимости от причин вызвавших препятствие движению крови по позвоночным артериям симптомы однотипны:
- Выраженная жгучая или пульсирующая головная боль преимущественно односторонней локализации, трудно поддающаяся лечению;
- Тошнота, а не редко и рвота, после которой чувство облегчения не возникает;
- Нарушения зрения – боль и двоение в глазах, пелена или туман перед глазами, выпадение полей зрения, даже временная слепота;
- Шум, чувство биения сердца в ушах и голове, головокружение, временное одностороннее снижение слуха;
- Неуверенность при ходьбе (шаткая походка);
- Астеническое состояние – утрата интереса к жизни, слабость, утомляемость;
- Нарушения речи и глотания.
Невзирая на относительно небольшой объем поставляемой посредством позвоночных артерий крови к мозгу развитие ишемического инсульта в их бассейне нередко гораздо более опасно, нежели в зоне кровоснабжения сонных артерий, поскольку по позвоночным сосудам протекает кровь к наиболее жизненно важным центрам – дыхательному и сосудодвигательному поражение которых несет непосредственную угрозу жизни.
При появлении симптомов вертебробазилярной недостаточности необходимо в кратчайшие сроки посетить квалифицированного врача-невролога, а при их длительном сохранении незамедлительно вызвать скорую помощь.
Диагностика атеросклероза артерий шеи
В связи с различным анатомическим положением диагностика атеросклероза магистральных артерий шеи несколько различается. Однако существуют диагностические приемы позволяющие исследовать как состояние позвоночных, так и сонных артерий. К таким методам относятся:
- Допплерография – ультразвуковое исследование магистральных артерий шеи, определяющее наличие препятствий току крови, а также изменение скорости и упорядоченности кровотока;
- Магнитно-резонансная томография (МРТ) исследование без радиационного облучения, которое позволяет определить наличие очагов ишемии головного мозга, наличие, размеры и локализацию препятствия току крови;
- Ангиография – введение контрастного вещества в сосуды шеи с последующей их визуализацией при помощи КТ, МРТ либо рентгена.
По причине особенной локализации позвоночных артерий другие эффективные и достоверные методы диагностики на данном этапе развития медицинской науки не разработаны.
Для диагностики атеросклероза сонных артерий также применяются технически более простые и дешевые методы исследований, но при этом их эффективность не вызывает сомнений:
- Аускультация – прослушивание проекции сонных артерий при помощи фонендоскопа позволяет выявить систолический шум, который провоцирует атеросклеротическая бляшка;
- Пальпация – в далеко зашедших случаях может нести определенную диагностическую значимость прощупывание сонных артерий, однако производить такую манипуляцию следует крайне осторожно.
Важнейшую прогностическую информацию дают лабораторные исследования, которые указывают на нарушение обмена веществ в организме и помогают избрать лечебную тактику. К таким анализам относятся:
Лечение
Лечение атеросклеротического поражения магистральных артерий шеи подразумевает системный подход, включающий в себя консервативные и оперативные методы лечения.
Медикаментозное лечение позволяет снизить риск возникновения клинических проявлений и их интенсивность, а также снижает вероятность ишемических инсультов:
- Антиагреганты (Аспирин) рекомендован в дозе 75-325 миллиграмм ежедневно;
- Антикоагулянты (Клопидогрель, Дипиридамол), выбор препарата и доз осуществляется индивидуально;
- Антагонисты витамина К (Варфарин);
- Статины (Правастатин, Ловастатин, Питавастатин) нормализуют состав и уровень холестерина в крови;
- Нормализация артериального давления производится индивидуальным подбором препаратов и доз, при которых сохраняется достаточное кровоснабжение головного мозга, обычно артериальное давление не снижают ниже 140/90 мм рт.ст.;
- Определенное значение имеет нормализация уровня глюкозы крови, что улучшает трофику головного мозга;
- Борьба с лишним весом, вредными привычками (особенно курение и алкоголь), гиподинамией, здоровое питание значительно улучшает прогноз.
Хирургическое лечение подразумевает радикальное решение проблемы атеросклероза сосудов шеи, значительно улучшает качество жизни пациента и общий прогноз, однако оперативное вмешательство сопряжено со значительным риском опасных осложнений и производится лишь пациентам с чрезмерным сужением сонных артерий, либо выраженными клиническим проявлениями.
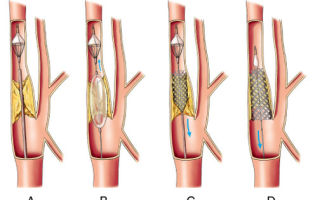
Каротидная эндартерэктомия (КЭА) – операция при которой происходит пережатие сонной артерии выше и ниже атеросклеротической бляшки при этом иногда формируют анастомоз позволяющий сохранить движение крови к головному мозгу во время операции, затем продольным (классический подход) или поперечным (эверсионная методика) рассекают сонную артерию, после чего производят иссечение атеросклеротической бляшки, что восстанавливает адекватное кровоснабжение головного мозга, затем осуществляют пластику (восстановление) сосудистой стенки.
хирургическое удаление атеросклеротической бляшки
Каротидная ангиопластика со стентированием (КАС) – малоинвазивная операция, включающая в себя введение через бедренную артерию под контролем рентгена проводника в сонную артерию, перекрытие сонной артерии выше уровня атеросклероза специальным раздувающимся баллоном (фильтром), установку само расширяющегося стента, который обеспечивает восстановление проходимости сосуда путем собственного постоянного расширения, затем производят рентген контрастный контроль проведенной операции и извлекают из сосудов фильтр и катетер.
ангиопластика (B) и последующее стентирование (D) – наименее травматичное вмешательство для устранения бляшки в артерии
При атеросклерозе позвоночных артерий оперативное вмешательство подразумевает два основных метода эндартерэктомия и стентирование, которые восстанавливают кровоснабжение по этим сосудам.
Однако из-за анатомических особенностей расположения позвоночных артерий значительно возрастает сложность оперативного доступа и повышается риск осложнений, потому оперативные вмешательства на позвоночных артериях производятся редко, когда консервативные методы лечения себя исчерпали, и польза от операции превышает возможный риск.
В заключение
Атеросклероз артерий шеи грозное заболевание, которое часто приводит к смерти и инвалидизации, поэтому требует пристального внимания со стороны, как врача, так и пациента. Развитие болезни можно остановить, проводя консервативное лечение и изменив образ жизни, привычки.
Успешно проведенное хирургическое лечение значительно улучшает прогноз и качество жизни человека, но при этом требует повышенного внимания к своему здоровью и образу жизни, поскольку сохраняется шанс развития атеросклероза другой локализации, как сосудов шеи, так и других жизненно важных органов.
Видео: об атеросклерозе артерий шеи и гиперхолестеринемии
- Вывести все публикации с меткой:
- Перейти в раздел:
- Заболевания сосудов, патология с сосудистым фактором, методы диагностики, лечение и препараты
- Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
- На ваш вопрос ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник: https://sosudinfo.ru/arterii-i-veny/ateroskleroz-sosudov-shei/
Атеросклероз позвоночных артерий лечение
Синдром позвоночной шейной артерии – это комплекс симптомов, возникающих в головном мозге в ответ на нарушение проходимости одного или обоих сосудов с таким названием. Именно эти артерии являются «основоположниками» вертебро-базилярного кровеносного бассейна, кровоснабжающего задние отделы мозга (второй бассейн головного мозга формируется из сонных артерий).
Причины развития заболевания
- Вертеброгенными, то есть обусловленными проблемами позвоночника.
Позвоночные артерии в области шеи проходят в непосредственной близости от отростков шейных позвонков, и некоторые их заболевания отражаются на питающих мозг сосудах.
- Не связанными с патологией позвоночника.
Сюда входят как патологические изменения самих артерий, так и рядом лежащих мягких тканей.
К невертеброгенным причинам относятся:
- Атеросклероз позвоночных артерий: чаще всего страдает именно левый сосуд, так как он у большинства людей отходит непосредственно от дуги подключичной артерии;
- Врожденные аномалии развития артерий;
- Спазм мышц шеи.
Вертеброгенные причины следующие:
- Сколиоз этого отдела позвоночника;
- Нестабильность шейных позвонков вследствие травмы или диспластических процессов;
- Дегенеративные процессы в межпозвоночном диске (остеохондроз);
- Добавочное шейное ребро, которое перекрывает кровоток в сосуде.
Как проявляется симптомокомплекс
Симптомы синдрома позвоночной артерии следующие:
- Сильная головная боль, которая имеет такие характеристики:
- Возникает в одной половине головы;
- Любой характер боли: стреляющий, распирающий, тупой, пульсирующий;
- Она может исчезать в каком-то определенном положении головы;
- Усиливается во время ходьбы (может – во время сна, если голова как раз приняла «предрасполагающее» положение);
- Возникновение боли может быть связано с переохлаждением шеи или длительном неудобном положении головы;
- Разная длительность приступа.
- Нарушение зрения: «песок», «мушки», преходящая «пелена» перед глазами.
- Может быть в глазных яблоках.
- Головокружение.
- Шум в ушах.
- Может быть тошнота, рвота.
Симптомы синдрома позвоночной артерии могут развиваться постепенно, а могут возникнуть резко, при перемене положения головы, вследствие которого кровоток по артерии прекращается полностью. Когда происходит такая ситуация, это называется дроп-атакой: человек внезапно падает, при этом сознание его полностью сохранено (он описывает это как «голова куда-то уплыла»).
Всё о лечении гипоплазии позвоночных артерий
Большинство заболеваний, поражающих головной мозг, имеют сосудистую природу. Гипоплазия — не исключение. Это врождённая патология, затрагивающая внутричерепное кровоснабжение. Сущность заболевания, его симптомы, диагностика и лечение — вот предмет исследования данной статьи.
Общая информация
Виллизиев круг — основа нормального кровоснабжения всех систем нашего организма. Этот круг формируется крупными позвоночными артериями (левым и правым ответвлением). Развитие позвоночных артерий происходит равномерно — при обычных условиях. В направлении черепной полости циркулирует подключичная артерия, которая на входе разветвляется.
Медицинский термин «гипоплазия» означает недоразвитие тканей какого-либо органа. Патологии бывают врождёнными либо приобретёнными, но в случае с артериальной гипоплазией чаще встречается первый вариант.
Существует следующее деление патологии:
- левосторонняя;
- правосторонняя;
- двусторонняя.
Поскольку адаптационные возможности нашего организма имеют предел, гипоплазия быстро приводит к истощению и декомпенсации. На этой стадии требуется срочное хирургическое вмешательство.
Гипоплазия правой позвоночной артерии
Неправильное внутриутробное развитие может привести к гипоплазии, поражающей правую позвоночную артерию. Спровоцировать патологию могут ушибы или облучение беременной женщины, а также длительный перегрев (пляж, сауна), никотин и алкоголь. Вирус гриппа или краснухи также способен оказать негативное влияние на ребёнка.
Состояние больного начинает ухудшаться в зрелом возрасте. Нарастает интенсивность следующих симптомов:
- головные боли;
- головокружение;
- артериальное давление;
- сонливость;
- эмоциональные нарушения (вялость, частые перепады настроения, состояние угнетённости);
- вестибулярные нарушения;
- нечувствительность.
Специального лечения заболевание не требует — организм самостоятельно находит способ компенсации кровоснабжения. Лишь в редких случаях происходит сбой — тогда требуется вмешательство врачей.
Сопутствующие заболевания — главная неприятность патологии. К примеру, атеросклероз провоцирует дополнительные проблемы с кровообращением, поскольку сосуды существенно сужаются.
Пациенты жалуются на метеочувствительность и нарушения сна.
Избавиться от недуга консервативными методами невозможно, но в отдельных случаях применяются сосудорасширяющие препараты, а врач может назначить хирургическую операцию.
Гипоплазия левой позвоночной артерии
Симптомы левосторонней артериальной гипоплазии тесно связаны с патологиями кровообращения и проявляются не сразу. Гемодинамическая дисфункция выливаются в труднопроходимость сосудов, кровяные застои, ишемию органов. Адаптационные механизмы сглаживают развитие патологии, поэтому катастрофические последствия накрывают организм не мгновенно — это длительный, растянутый на годы, процесс.
Клиническая картина нарастает при возрастных изменениях тканей и органов, первичные же этапы могут ускользнуть от врачебного ока. Поэтому необходимо заняться изучением внешних проявлений недуга.
Тревожный звоночек — болевой синдром, поразивший позвоночник (его шейный отдел). Если при этом не отслеживаются другие симптомы, поставить правильный диагноз затруднительно.
Ещё одно типичное проявление гипоплазии — анастомоза (начинают соединяться между собой ответвления магистральных сосудов). Так организм компенсирует недоразвитие позвоночных артерий.
Эффект может потеряться при ухудшении сосудистой проходимости.
Левосторонняя гипоплазия чревата гипертензией — ростом артериального давления. Это вторичный недуг, своеобразный сигнал о том, что организм пытается приспособиться к сложившейся ситуации.
Причины и вероятные последствия
Факторы, способствующие возникновению патологии, развиваются ещё до рождения человека — на стадии внутриутробного развития. Это врождённый дефект, поэтому родители ещё на этапе планирования беременности должны учесть множество нюансов.
Причины будущей гипоплазии бывают такими:
- травмы (к примеру, ушибы) беременной женщины;
- инфекционные заболевания матери;
- радиация;
- ионизирующее излучение;
- злоупотребление никотином, алкоголем, отдельными лекарственными препаратами, наркотическими средствами, ядовитыми химическими соединениями в период вынашивания плода;
- генетическая предрасположенность к заболеваниям кровеносной системы.
По причине упомянутых выше ситуаций гипоплазия развивается не всегда — эти факторы лишь увеличивают вероятность зарождения патологии.
Зафиксированы случаи рождения детей с гипоплазией без видимых на то причин. Современные врачи пока затрудняются выработать единую концепцию, объясняющую этот феномен. Существует ряд провокаторов, ускоряющих проявление патологии.
Вот они:
- подвывихи шейных позвонков и спондилолистез (приводит к деформации позвоночного канала);
- остеохондроз (костные разрастания начинают сдавливать артерию);
- окостенение, затронувшее позвоночно-затылочную мембрану;
- формирование тромбов внутри аномальной артерии;
- атеросклероз сосудов.
Чем грозит патология
Дефект может «дремать» в организме до определённого срока и проявиться в зрелом возрасте. Зачастую гемодинамические нарушения ошибочно списываются врачами на заболевания, имеющие схожие симптомы. Поэтому диагностике гипоплазии необходимо уделить самое пристальное внимание.
Катастрофические изменения затрагивают область канала кости и впадающей в него артерии. При гипоплазии ткани головного мозга снабжаются кровью значительно хуже, что приводит к печальным последствиям.
Предсказать все побочные эффекты невозможно, но некоторые из них довольно неприятны:
- головные боли (сильные и повторяющиеся);
- повышенная утомляемость;
- ухудшение слуха;
- снижение остроты зрения.
Симптомы
Болезнь характеризуется многообразием симптомов, причем у разных пациентов «джентльменский набор» может отличаться. Это касается общего недоразвития позвоночных артерий и интенсивности болевого синдрома. Частенько пациент узнает о своём диагнозе в период планового медосмотра — симптомы тяжело дифференцировать, а клиническая картина размыта.
Базовые признаки гипоплазии позвоночной артерии таковы:
- головные боли (интенсивность может различаться);
- беспричинные и частые головокружения;
- нервные дисфункции;
- искажённое пространственное восприятие;
- частое повышенное давление;
- нарушение тонких движений;
- проблемы с чувствительностью (могут затрагивать разные области организма, классический пример — конечности);
- двигательные нарушения (параличи, парезы);
- зрительные галлюцинации;
- шаткость при ходьбе;
- потеря координации движений.
Последний пункт проявляется в виде беспричинных столкновений с объектами физического мира, падений и ощущения длительного пребывания на карусели. Интенсивность проявлений возрастает вместе со старением организма.
Диагностика
Диагностировать гипоплазию на ранних стадиях чрезвычайно сложно. При наличии любых подозрений на этот недуг стоит незамедлительно обратиться к невропатологу. Врач производит осмотр пациента, выслушивает его жалобы и назначает инструментальное обследование (УЗИ позвоночных артерий).
Ключевых методов диагностики гипоплазии три:
- УЗИ сосудов шеи и головы. Упор делается на дуплексное ангиосканирование (фиксируется изображение артерии, оцениваются интенсивность, тип и диаметр кровотока). Метод считается безопасным и здоровью пациента не угрожает.
- Томография области шеи и головы с последующим контрастным усилением. Осуществляется посредством магнитно-резонансных и компьютерных томографов, при этом сосуды заполняются контрастными веществами.
- Ангиография. Особенности хода, анатомическая структура, соединения сосудистых образований — всё это регистрируется графически. Рентгеновское оборудование позволяет оценить позвоночную артерию, заполнив её контрастом. Изображение выводится на монитор, при этом для внедрения контраста пунктируется крупная артерия на одной из конечностей.
Лечение
Гипоплазия позвоночной артерии (правосторонняя и левосторонняя) встречается значительно чаще, чем многие могли бы подумать. Примерно 10% земного населения страдает от данного недуга. У большинства пациентов компенсаторные возможности организма достаточно сильны, что позволяет справляться с патологией на протяжении долгих лет.
Болезнь начинает проявляться в старческом периоде либо в зрелом возрасте (зависит от индивидуальных параметров организма). Эмоциональные и физические нагрузки могут вызвать атеросклероз, а в отдалённой перспективе — нарушение функциональности компенсаторных механизмов.
Медикаментозная терапия
Консервативное лечение предусматривает введение препаратов, влияющих на улучшение кровяных свойств, метаболических процессов в мозговой ткани и кровоснабжения мозга. Проблему такой подход не устранит, зато мозг будет защищён от ишемических изменений. Врач может назначить следующие препараты:
- актовегин;
- трентал;
- цераксон;
- винпоцетин;
- циннаризин;
- тиоцетам;
- церебролизин;
- кроворазжижающие средства.
Хирургическое вмешательство
Назначается лишь в чрезвычайных ситуациях, когда становится очевидной невозможность нормализовать мозговой кровоток. Нейрососудистые хирурги современности отдают предпочтение эндоваскулярным операциям. Суть данного метода заключается во внедрении стента (специального расширителя) в просвет сузившейся позвоночной артерии.
Стент расширяет диаметр участка, подвергшегося патологическим изменениям, тем самым восстанавливая нормальное кровоснабжение. Вмешательство чем-то напоминает ангиографию, поэтому нередко проводится параллельно с этим методом диагностирования.
Народные средства
Специальных народных средств против гипоплазии не существует. Зато разработано множество хороших рецептов, позволяющих бороться со спутниковыми заболеваниями (тем же атеросклерозом).
Приведём несколько примеров из отрасли народной медицины:
- оливковое масло (рекомендуется выпивать по три ложки ежедневно в профилактических целях);
- мёд (существует множество вариаций со смешиванием лимонного сока, растительного масла и мёда с последующим употреблением натощак);
- картофельный сок (отжимается из одной картофелины ежедневно);
- софора японская (стакан нарезанных стручков растения перемешивается с поллитровой бутылкой водки и употребляется после трёхнедельного настаивания трижды в день по столовой ложке);
- семена укропа (снимают головную боль);
- чеснок (лимонная цедра смешивается с головкой чеснока и 0,5 литрами воды — употреблять после четырёхдневного настаивания);
- отвар мелиссы (справляется с шумом в ушах и головокружением).
Центры альтернативной (особенной китайской и тибетской) медицины постепенно перестают считаться экзотикой. Между тем, их методы весьма эффективны.
Стоит отметить:
- массаж;
- иглоукалывание;
- гимнастические комплексы.
Эти методики не всегда признаются официальной медициной, поэтому стоит проконсультироваться с врачом до того, как обращаться в альтернативные учреждения. Иногда целесообразно совмещать консервативную и народную терапию — главное, удостоверьтесь в наличии у специалистов альтернативного центра соответствующих сертификатов.
Советуем ознакомиться с материалом о том, что такое внутричерепная гипертензия .
Причины и следствия извитости позвоночных артерий
Причины аномалии
Извитость позвоночных артерий в большинстве случаев носит врожденный характер и передается по наследству.
Это обусловлено тем, что в тканях кровеносных сосудов количество эластичных волокон преобладает над количеством коллагеновых, в результате чего крупные артерии (позвоночные и сонные) деформируются.
Извитость появляется на фоне изношенности и истонченности структур артерий. Нарушение кровотока происходит также на фоне протекания атеросклероза — формирования холестериновых бляшек в просветах сосудов.
Симптомы
Лечение
Сама аномалия не является опасной для жизни, если внимательно относиться к своему здоровью и не допускать развития атеросклероза. Для этого необходимо правильно питаться, регулярно проходить осмотры у кардиолога и не злоупотреблять вредными привычками.
При извитости позвоночных артерий могут быть назначены препараты, снижающие артериальное давление и лекарства для устранения признаков вестибулярных расстройств.
В некоторых ситуациях требуется оперативное вмешательство, если изгибы обнаружены в 1-м сегменте позвоночной артерии и присутствует риск острого ишемического инсульта.
Источник: https://heal-cardio.com/2016/06/22/ateroskleroz-pozvonochnyh-arterij-lechenie/
Атеросклероз сосудов шеи – причины, симптомы и лечение
Атеросклероз сосудов шеи ухудшает мозговое кровообращение, что может привести к необратимым последствиям для жизни человека – ишемии, инсульту с летальным исходом.
Признаки шейного атеросклероза
Появление таких неприятных состояний должно стать сигналом для обращения к врачу:
- головная боль;
- головокружения;
- потемнение в глазах, «мушки»;
- слабость, быстрая утомляемость;
- бессонница.
На этой стадии недостаток кислорода шеи отрицательно влияют на сложные функции мозга. Больные замечают ухудшение памяти, зрения, слуха.
Возможны более серьезные осложнения:
- колющие боли с онемением конечностей;
- затрудненная речь;
- временная потеря зрения;
- потеря ориентации в пространстве;
- обморочное состояние, сопровождающееся бледностью кожных покровов, потливостью.
В таких случаях нужно немедленно вызвать скорую помощь, пройти тщательное медицинское обследование.
Осложнения атеросклероза шейного отдела
Атеросклероз артерий шеи на последних стадиях может существенно ухудшить качество жизни больного, сократить ее продолжительность.
Смертность от осложнений атеросклероза по статистике – одна из самых высоких в мире. Каждый 125 человек умирает по этой причине.
Часть холестериновой бляшки может оторваться от поврежденной стенки аорты, транспортироваться кровью в область головного мозга, закупорить сосуд, спровоцировав наступление ишемического инсульта.
Другой опасной патологией атеросклероза шеи является аневризма сонной артерии. Это расширение участка аорты с утончением ее стенки. Возможен разрыв артерии, при котором большое количество крови попадает в мозг.
Диагностика
К сожалению, атеросклероз шейных сосудов является очень коварным заболеванием. На начальных этапах он выявляется крайне редко из-за отсутствия четких симптомов.
Для установления точного диагноза проводят:
- осмотр больного, анализ жалоб, клинических проявлений;
- биохимический анализ крови;
- дуплексное сканирование;
- УЗИ;
- ангиографию;
- томографию.
Причины патологии
Атеросклероз шейных артерий проявляется обычно у пожилых людей. После 55 лет 90% людей имеют признаки этого заболевания. Способствуют развитию болезни:
- наследственность;
- продолжительный стресс;
- лишний вес;
- малоподвижный образ жизни;
- курение;
- гипертония;
- сахарный диабет;
- заболевания сердца, сосудов;
- болезни печени;
- эндокринные заболевания;
- переедание, употребление жирных или сладких продуктов.
Особенности лечения
Стандартных способов лечения атеросклероза сосудов шеи не существует. Нужно выбирать методику после консультаций у невропатолога, кардиолога, хирурга.
Общим требованием для всех больных атеросклерозом является обязательный выбор здорового образа жизни, включающий диетическое питание, посильные физические нагрузки, отсутствие стрессов, щадящий режим труда, отдыха.
Операционные методы удаления холестериновых бляшек
Применим в критических случаях, когда диагностировано недостаточное кровообращение шейного отдела, есть угроза развития инсульта. Он позволяет быстро восстановить нормальный кровоток сонной артерии. Операцию также делают при опухолевых процессах, аневризме.
Показаниями к оперативному вмешательству при патологии сонной артерии являются:
- Сужение сосуда более чем на 70% даже при отсутствии опасных симптомов.
- Нарушение проходимости артерии более чем на 50% при наличии симптомов ишемии мозга.
- Стеноз менее 50% при наступившем инсульте или ишемической атаке.
- Поражение обеих сонных артерий.
- Сочетание атеросклероза позвоночных, подключичных, сонных артерий.
- Учитывая, что пациенты в основном люди пожилые, с целым букетом сопутствующих заболеваний, перед назначением оперативного вмешательства нужно провести медицинское обследование, включающее: анализы мочи, крови на свертываемость, липидный комплекс, ВИЧ, гепатит, сифилис; электрокардиограмму, флюорографию, УЗИ или ультразвуковое дуплексное сканирование артерий, ангиографию.
- Есть ряд противопоказаний, при которых операция не назначается:
- заболевания сердца, легких, почек;
- нарушение сознания, кома;
- инсульт;
- мозговое кровоизлияние при ишемическом некрозе;
- необратимые повреждения мозга при полной непроходимости сонных артерий.
Наибольшее применение получили такие операции:
- Каротидная эндартерэктомия – требует разреза тканей под общим наркозом, вживляют заплату из синтетических или собственных тканей больного. Проводят удаление холестериновой бляшки после ее отслоения от стенки сосуда.
- Стентирование – самый распространенный из современных способов лечения. Имеет массу плюсов – малое операционное травмирование тканей, возможность местной анестезии, небольшой восстановительный период. Требует особой подготовки хирурга. Операция наиболее дорогостоящая. В расширенный сосуд помещают стент – маленькую трубку, похожую на пружину, которая удерживает просвет нужного размера.
- Протезирование артерии – применяют при кальцинировании стенки артерии, перегибах.
Операции на сосудах являются сложными, дорогостоящими, сопряжены с риском развития осложнений.
Лекарственные препараты
Считают, что вовремя начатое медикаментозное лечение помогает приостановить проявления атеросклероза, запустить обратный процесс оздоровления сосудов в 80% случаев. Обязательным является переход на диетическое питание, выполнение посильной лечебной физкультуры.
После консультации невропатолога и кардиолога, назначается курс лечения атеросклероза с учетом сопутствующих заболеваний.
Обычно принимают:
- Никотиновую кислоту (витамин PP) – нормализует липидный обмен, понижает уровень холестерина, улучшает кровообращение. Применяют для восстановления после инсульта: улучшает память, повышает умственную активность. Метод противопоказан больным с патологией почек, печени, сердца.
- Статины – регулируют образование холестерина, приостанавливают формирование атеросклеротических бляшек на стенках сосудов. Рекомендуют применять препараты последнего поколения с аторвастатином или церивастатином, во избежание осложнений.
- Фибраты – уничтожают лишний холестерин, предотвращая образование тромбов, закупоривающих артерии. Рекомендуют применение гемфиброзила, фенофибрата, ципрофибрата, которые нормализуют уровень липидов крови, приостанавливают образование холестериновых бляшек на стенках сосудов головного мозга.
- Антиагреганты – это препараты, которые препятствуют склеиванию тромбоцитов, образовывающих кровяные сгустки. Наиболее эффективны: гепарин, пентоксифиллин, дипиридамол.
- Витаминно-минеральные препараты (витамин C, B) – необходимы для нормализации обмена веществ, холестерина. Аскорбиновая кислота способствует очищению, расширению артерий, снижению уровня холестерина. Витамины группы B благодаря содержанию метионина и холина, удаляют жировые отложения, препятствуют развитию атеросклероза.
Медикаментозное лечение атеросклероза проводится под контролем врача длительными курсами.
Методы профилактики
Длительное применение медикаментов может привести к развитию осложнений со стороны желудочно-кишечного тракта. Особенно от такого лечения страдает печень. Поэтому на начальных этапах развития атеросклероза безопаснее применять лекарственные растения.
Народные, гомеопатические средства
Особенным эффектом обладают целебные сборы из нескольких растений, которые комплексно действуют на организм:
- Травяной сбор из цветков бессмертника, листьев березы, зверобоя, череды, мяты (по 1 десертной ложке) плодов боярышника (4 десертных ложки) помещают в термос, заливают литром кипятка, настаивают 2 часа. Принимают по половине стакана трижды/день за полчаса до еды.
- Сбор из мяты, укропа, земляники, шалфея, пустырника, шиповника, полевого хвоща (по 1 десертной ложке) заливают литром кипятка. Выдерживают два часа, пьют по 1/3 стакана 3-4 раза/день за 20 минут до еды.
Хорошие результаты дает применение гомеопатических препаратов.
- Эскулюс композитум. Нормализует кровообращение, давление. Рекомендован для длительного применения при атеросклерозе, варикозе, дистонии. Оказывает сосудорасширяющее действие; улучшает реологические свойства крови.
- Кардио-ИКА – обладает успокаивающим, антистрессовым действием. Оказывает кардиотонизирующий эффект.
Особенности питания
Диета при атеросклерозе сосудов шеи – это обязательное условие для выздоровления. Исключение животных жиров, обилие клетчатки, продуктов, богатых витаминами, минеральными солями, ненасыщенными жирными кислотами помогут бороться с холестериновыми отложениями.
Вырабатывается вредный холестерин печенью, тонким кишечником. Способствует этому жирная пища.
Поэтому безжалостно убираем из меню:
- сало;
- корейку;
- субпродукты;
- жирные мясо;
- молочные продукты с высоким процентом жирности;
- жаренную, острую пищу;
- шоколадные изделия;
- алкоголь;
- газированные напитки;
- уменьшаем до минимума соль, сахар.
Наваристые мясные бульоны меняем на овощные или молочные супы. Из каш предпочтение отдаем гречке, овсянке.
Это поможет снизить калорийность пищи до рекомендуемых 2500 калорий.
Улучшить обмен веществ без лекарств возможно, если разнообразить рацион овощными блюдами из капусты, помидоров, огурцов, моркови, картофеля с кожурой, сельдерея, шпината.
Употребление чернослива, бананов, киви, кураги, вишни, яблок, смородины, грейпфрута насытит организм витаминами (C, B2, B6, PP) минеральными солями (йодом, магнием, марганцем, кобальтом). Эти вещества разрушают холестерин, препятствуют преобразованию углеводов в жиры.
Употребление желчегонных продуктов: растительных масел, меда, редьки, свеклы и других продуктов, богатых клетчаткой помогут вывести из организма лишний холестерин.
Яйца необходимы организму из-за холина, понижающего уровень холестерина. Употребление 3-4 яиц в неделю будет оптимальным.
- Рыба, бобовые продукты должны стать основными поставщиками белка.
- Из молочных продуктов предпочтительнее нежирные творог, кефир.
- Растительные масла (оливковое, кукурузное, льняное, кунжутное) нужны, но не более 1-2 столовых ложек/день.
- Полезным будет проведение разгрузочных дней на кефире или овощах.
- Не стоит употреблять пищу холодной, так как это ухудшает усваивание продуктов.
Атеросклероз сосудов шейного отдела требует составление индивидуального меню, лучше обратиться к диетологу, который составит рацион питания с учетом всех сопутствующих заболеваний.
Двигательная активность
Кровообращение шеи напрямую связано с работой мышц. Физические упражнения при умеренных нагрузках тренируют сердечно-сосудистую систему, помогают восстановить кровообращение шейного отдела. В пожилом возрасте назначают ежедневные пешие прогулки, лечебную гимнастику.
Людям среднего возраста рекомендуют прогулки быстрым шагом по 2-5 км/день, велосипедные прогулки (до 15 км) или катание на лыжах (5-10 км). Рекомендованы не тяжелая домашняя работа, рыбалка, охота.
- Показаны несложные физические упражнения без отягощения, дыхательная гимнастика.
- Запрещаются резкие движения, наклоны, задержка дыхания, поднятие тяжестей.
- При сидячей работе, многочасовом сидении у компьютера или телевизора, для улучшения кровообращения шейного отдела рекомендованы такие простые упражнения в положении сидя:
- Ладонью правой руки упираемся в лоб. При этом голову медленно наклоняем вниз до упора подбородка в ключицу. Рука как бы препятствует выполнению упражнения. То есть упражнение выполняется с отягощением. Укрепляются мышцы передней части шеи.
- Ладонью правой руки упираемся в правый висок. Голову наклоняем максимально вправо. Тренируются боковые мышцы.
- Ладонью левой руки упираемся в левый висок. Голову наклоняем максимально влево.
- Втягиваем подбородок, стараемся переместить голову назад. При этом растягиваются задние мышцы шеи.
Число повторений индивидуально по самочувствию.
Литература
- Andrew Ringer, MD. Carotid stenosis (carotid artery disease), 2018
- Jonas, DE, Feltner, C, Amick, HR, Sheridan, S, Zheng, ZJ, Watford, DJ, Carter, JL, Rowe, CJ, Harris, R Screening for Asymptomatic Carotid Artery Stenosis: A Systematic Review and Meta-analysis for the U.S. Preventive Services Task Force, 2014
- Bartlett ES, Walters TD, Symons SP, Fox AJ. Quantification of carotid stenosis on CT angiography, 2006
Последнее обновление: Февраль 1, 2020
Источник: https://sosudy.info/ateroskleroz-sosudov-shei
Симптомы и лечение атеросклероза сонных артерий и других сосудов шеи
У человека есть два основных вида магистральных артерий шеи – сонные и вертебральные (позвоночные). Обе являются парными. Правая отходит от плечеголовного ствола, левая – от дуги аорты. Далее они на уровне верхнего края щитовидного хряща разделяются на наружную и внутреннюю сонную артерию (НСА и ВСА соответственно).
Позвоночные артерии отходят от подключичных и через отверстия в позвонках шейного отдела направляются к головному мозгу, где они формируют так называемый вертебро-базиллярный бассейн, который кровоснабжает спинной и продолговатый мозг, а также мозжечок. ВСА и позвоночные артерии как главные источники питания головного мозга объединены под названием «брахиоцефальные» или «экстракраниальные».
Основную проблему представляет атеросклероз внутренних сонных артерий.
Атеросклероз сонных артерий
Патология представляет собой хроническое сосудистое заболевание, при котором в стенке сонных артерий откладывается холестерин. Со временем формируются бляшки, сужающие их просвет и нарушающие гемодинамику головном мозге.
В международной классификации болезней эта патология находится под шифром I65.2.
Риск ишемического инсульта (смерти участка мозга вследствие прекращения или затруднения поступления крови) при сужении просвета ВСА более, чем на 50 %, возрастает в 3 раза.
Атеросклероз ВСА является причиной примерно 20 % ишемических инсультов.
Атеросклероз сонных артерий входит в структуру так называемой цереброваскулярной болезни, которая наряду с инфарктом миокарда и инсультом занимает ведущие позиции среди причин смерти. Ее распространенность составляет примерно 6000 случаев на 100 000 населения. Особенно часто она встречается у пожилых людей.
Причины и механизм развития болезни
Атеросклероз сонных артерий развивается вследствие множества причин. Перечислим их в порядке значимости:
- Дислипидемия. Представляет собой нарушение обмена липидов, а именно появление высокого уровеня общего холестерина, липопротеидов низкой плотности («плохой холестерин»), а также низкое содержание липопротеидов высокой плотности («хороший холестерин»). Иногда встречается наследственная гиперхолестеринемия.
- Высокое артериальное давление. Постоянно повышенное АД увеличивает риск осложнений любых болезней сердца и сосудов .
- Сахарный диабет. Уже давно известно, что длительная высокая концентрация глюкозы в крови в несколько раз ускоряет развитие атеросклероза.
- Ожирение. У людей с избыточным весом уровень холестерина и триглицеридов в крови намного выше, чем у тех, которые имеют нормальную массу тела. Определить свой индекс массы тела можно здесь.
- Малоподвижный образ жизни – недостаточная физическая активность закономерно ведет к ожирению.
- Курение – компоненты табачного дыма, в том числе и никотин, способствуют образованию в организме свободных радикалов (активных форм кислорода), запускающих перекисное окисление липидов. Такой холестерин откладывается в стенках сосудов.
- Неправильное питание. Избыток в рационе мяса и недостаток овощей, фруктов и рыбы ведут к метаболическому синдрому, который повышает риски фатальных сердечных состояний.
- Стресс приводит к повышению артериального давления и выбросу гормонов, увеличивающих содержание глюкозы в крови.
- Генетическая предрасположенность.
- Мужской пол. У мужчин раньше и быстрее развивается атеросклероз, потому что женские половые гормоны (эстрогены) способны замедлять процесс формирования бляшек.
Сам механизм образования атеросклеротической бляшки довольно сложен и до конца не выяснен.
Стоит отметить, что у любого человека на крупных сосудах имеются отложения холестерина, даже у мертворожденных детей на вскрытии обнаруживают минимальные атеросклеротические изменения в стенках аорты.
На данный момент времени ученые выделяют три основные стадии атеросклероза:
- Образование липидных пятен и полосок. Первым звеном является повреждение эндотелия (внутренней оболочки) артерии, что создает благоприятные условия для проникновения частиц холестерина. Сильнее всего этому способствует высокое АД. Макрофаги поглощают молекулы липопротеида, превращаясь в пенистые клетки.
- Появление фиброзной бляшки. Далее из-за повреждения эндотелия и скопления пенистых клеток выделяются факторы роста, что приводит к усиленному делению гладкомышечных клеток и выработке соединительнотканных волокон (коллагена и эластина). Формируется стабильная бляшка с толстой и плотной фиброзной покрышкой и мягким липидным ядром, сужающая просвет сосуда.
- Формирование осложненной бляшки. Прогрессирование процесса ведет к увеличению липидного ядра, постепенному истончению фиброзной капсулы, разрыву и пристеночному тромбообразованию, почти или полностью закупоривающим просвет артерии.
В случае внутренней сонной артерии пристеночный тромб отрывается и закупоривает более мелкие сосуды (среднюю, переднюю мозговую артерии), вызывая ишемический инсульт.
Любимые места бляшек
Наиболее часто атеросклеротические бляшки располагаются в следующих местах:
- в области бифуркации сонной артерии, т. е. там, где общая сонная разделяется на наружную и внутреннюю;
- в устье ВСА – начальный сегмент ее ответвления от НСА;
- в устье позвоночных артерий;
- в сифоне ВСА (месте изгиба при ее входе в череп).
Это объясняется тем, что в этих местах из-за неровности хода сосуда создается турбулентный (вихревой) поток крови, что увеличивает вероятность повреждение эндотелия.
Симптомы и жалобы больного
Клинические симптомы атеросклероза сосудов шеи возникают, когда просвет артерии сужен более чем на 50 %, и головной мозг начинает испытывать кислородное голодание.
Как показывает практика, есть пациенты и с большей степенью стеноза, которые не предъявляют никаких жалоб и чувствуют себя вполне здоровыми.
Длительная недостаточность кровоснабжения головного мозга называется хронической ишемией или дисциркуляторной энцефалопатией. Ее симптомы:
- быстрое наступление усталости, снижение физической и интеллектуальной работоспособности;
- ухудшение памяти и умственная деградация;
- утрата критического мышления;
- частые перепады настроения;
- нарушение сна – сонливость днем, бессонница ночью;
- головокружение, головная боль, шум в ушах.
Коварство атеросклероза в том, что долгое время он может протекать абсолютно бессимптомно вплоть до развития острых состояний. К ним относятся:
- транзиторная ишемическая атака;
- ишемический инсульт (ОНМК).
Транзиторная ишемическая атака (ТИА) – это резкое ухудшение кровообращения определенного участка головного мозга. Она является предынсультным состоянием. Симптомы:
- головокружение;
- нарушение равновесия, шаткость походки;
- преходящая слепота на 1 глаз;
- нарушение речи;
- онемение, чувство слабости в одной половине лица, руке, ноге и т. д.
При ишемическом инсульте наблюдается практически та же картина, но более тяжелая, с риском летального исхода, также может наступить полный паралич одной половины тела или эпилептический припадок.
Основное отличие ТИА от инсульта состоит в том, что ее симптомы полностью проходят через 24 часа, а в случае с ОНМК остаются надолго, а также требуют проведения специализированных мероприятий.
Если ТИА вовремя не диагностировать и не оказать квалифицированное лечение, то она может перейти в инсульт.
Признаки атеросклероза на УЗИ, доплере и дуплексе
УЗИ – это быстрый и простой способ оценить, в каком состоянии находятся сосуды. Это один из первых инструментальных методов диагностики, который назначается пациенту при подозрении на такой диагноз, как атеросклероз сонных артерий.
Существует 2 метода ультразвукового исследования сосудов:
- допплерография;
- дуплексное сканирование.
При допплерографии можно увидеть только скорость кровотока и определить, нарушен ли он. Дуплексное сканирование позволяет оценить анатомию сосуда, его извитость, толщину стенки и бляшки. Для диагностики атеросклероза сонных артерий назначается именно этот вид исследования, так как он более информативен.
Методы лечения
Лечение атеросклероза сонных артерий представляет собой сложную задачу.
Способ терапии напрямую зависит от степени стеноза сосудов и клинической картины, а именно наличия дисциркуляторной энцефалопатии и перенесенных транзиторных ишемических атак и инсультов.
При небольшом сужении ВСА и незначительной симптоматике, отсутствии острых состояний можно обойтись только лекарственной терапией:
- Статины (Аторвастатин, Розувастатин) – основной вид препаратов, замедляющих прогрессирование атеросклероза. Они снижают концентрацию холестерина в крови. Целевой уровень липопротеидов низкой плотности составляет меньше 1,8 ммоль/л.
- Ацетилсалициловая кислота предотвращает образование тромба на атеросклеротической бляшке. Если у пациента есть язвенная болезнь желудка или 12-перстной кишки, ему предпочтительно назначается Клопидогрель.
- Средства для снижения артериального давления. Пациенту необходимо поддерживать цифры АД на определенном уровне (
Источник: https://cardiograf.com/bolezni/zabolevanie-arteriy/ateroskleroz-sonnyh-arterij.html
Синдром позвоночной артерии – симптомы, диагностика, лечение в Инновационном сосудистом центре в Москве
могут возникать в любом ее отделе и могут стать причиной ишемического инсульта. В отличие от сужений сонных артерий, роль которых в развитии инсульта известна уже давно и отработаны методы их лечения, патология позвоночных артерий изучена еще недостаточно. Однако современные технологии диагностических исследований и методов эндоваскулярного лечения открыли новые возможности для вмешательства при этом заболевании.
Синдром позвоночной артерии является состоянием, связанным с нарушением проходимости проявляющийся симптомами недостаточности мозгового кровообращения в области задней части головного мозга.
Причины нарушенной проходимости могут быть самыми различными, поэтому основной задачей в ведении пациентов является точная диагностика, так, как только выявление точной причины позволит ее устранить и убрать тягостные для пациентов симптомы. С каждым годом заболевание молодеет, что связано с увеличением количества молодых людей, подолгу сидящих за компьютерами и малоподвижным образом жизни.
Своевременная диагностика гарантирует благоприятный результат лечения синдрома позвоночной артерии в клинике в Москве.
Причины синдрома позвоночной артерии
Наиболее распространенная причина нарушений кровообращения позвоночной артерии является атеросклеротическая бляшка.
Реже встречается расслоение (диссекция) артерии, сдавление ее на шее или на входе в череп, воспалительные заболевания (васкулит). Точно установить вероятность развития инсульта при подобной локализации поражения достаточно сложно.
По данным патанатомических исследований поражение позвоночных артерий при смерти от ишемического инсульта отмечалось в 12% случаев.
Поражение внутримозговых отделов вертебробазилярной системы чаще приводят к ишемическим инсультам, чем сужение артерии на шее. Риск развития ишемических событий при таких поражениях составляет около 7% в год. Симптомы синдрома позвоночной артерии диагностируются все чаще.
Множество факторов влияет на развитие синдрома. Обычно он представляет собой комбинацию цереброваскулярного артериосклероза и шейного спондилеза (дегенеративно-дистрофические изменения тканей межпозвоночных дисков) в качестве основных клинико-патологических компонентов.
К причинам вызывающим синдром также относятся:
- Сдавление артерии в устье в области ответвления от подключичной из за анатомических особенностей этой зоны.
- Патологическая извитость в области устья.
- Сдавление артерии при аномалии Киммерли
- Остеофиты, образующиеся при остеохондрозе.
- Артроз.
- Нестабильность суставов головы.
- Межпозвонковая грыжа.
- Сдавление опухолями.
- Костно-хрящевые разрастания.
- Смещение позвонков (возникает при резком движении головы или поднятии тяжестей).
- Достаточно часто у пациента присутствует сразу несколько факторов.
Осложнения
При тромбозе или диссекции позвоночной артерии может развиться тяжелейший стволовой инсульт с летальностью более 80%.
Из других осложнений отмечается появление признаков дисциркуляторной энцефалопатии — снижение памяти, работоспособности, нарушения сна.
При нестабильных бляшках могут наблюдаться симптомы преходящих нарушений мозгового кровообращения (микроинсульты), связанные с отрывом кусочков бляшки и закупорке мелких артерий головного мозга.
В зависимости от причин появления симптомов заболевания могут наблюдаться различные осложнения. Чаще всего это мучительное состояние, вызывающее депрессию у пациентов, однако могут быть и объективные осложнения, угрожающие жизни.
- Тромбоз позвоночной артерии с развитием инсульта
- Судорожный синдром (эпилептиформные судороги)
- Дроп-атаки (падения без потери сознания)
- Нарушения зрения и слуха
Прогноз
При атеросклерозе позвоночной артерии прогноз для жизни и здоровья пациента давать достаточно сложно. При больших сужениях компенсация кровотока осуществляется за счет второй позвоночной артерии, кроме того, имеется коллатеральный кровоток.
Больших исследований, оценивающих риск инсульта при поражении позвоночных артерий пока не проводилось. Однако остается фактом, что инсульты в вертебро-базилярной системе составляют не менее 25% всех инсультов и протекают значительнее тяжелее, чем инсульты связанные с сонной артерией.
Поэтому выявление значимого сужения позвоночной артерии должно стать поводом для устранения этого рискованного состояния.
Без выявления и устранения причин развития синдрома позвоночной артерии прогноз выздоровления неблагоприятный. Чаще всего состояние пациентов постепенно ухудшается, что отрицательно сказывается на качестве жизни.
Самое сложное это выявить точную причину. Знание причины позволит устранить ее хирургическим или эндоваскулярным методом и избавить пациента от мучительных симптомов.
Преимущества лечения в клинике
Большой опыт операций при синдроме позвоночной артерии
Эндоваскулярная ангиопластика и стентирование при любой локализации поражений
Источник: https://angioclinic.ru/zabolevaniya/ateroskleroz-pozvonochnoy-arterii/