Частая причина развития воспаления – это застой желчи. Болезнь сопровождается ноющими болями в правом подреберье, горечью во рту, нарушением стула и диспепсическими признаками. Биологическая жидкость в пузыре застаивается из-за сидячего образа жизни, ослабленных передних мышц живота и плохого рациона.
Гимнастика при холецистите – это совокупность упражнений, которые способствуют разгону желчи по билиарным трактам. Физические нагрузки при холецистите можно начинать только в стадии ремиссии, когда клиническая картина устранена, и никогда в стадии обострения. В таком случае упражнения обострят течение болезни, вплоть до развития осложнений.
Предназначение лечебной физкультуры
ЛФК при хроническом холецистите тонизирует центральную нервную систему, стабилизирует обменные процессы и повышают общую резистентность к стрессовым факторам, физическим и психическим нагрузкам.
Упражнения в стадии ремиссии также оказывают следующие эффекты:
- тренируют дыхание;
- уменьшают степень застойных явлений в желчном пузыре и соседних органах;
- снижают спазм билиарных путей, улучшая отток желчи в просвет двенадцатиперстной кишки;
- укрепляют передние мышцы живота, формируя корсет для поддержания внутренних органов.
Одна из главных задач лечебной физкультуры – улучшение местного и общего кровоснабжения в органах брюшной полости. Для этого преимущественно выполняются упражнения на спине.
Принципы выполнения упражнений
Перед началом выполнения упражнений следует изучить правила, по которым они делаются:
- Для принятия сидячего положения нужно вставать с положения лежа: с правого бока.
- Исключается нагрузка на пресс, ограничиваются статические нагрузки на эти мышцы.
- В положении лежа нельзя поднимать ноги одновременно, только поочередно.
- Все упражнения выполняются с дыханием средней глубины.
- После выполнения гимнастического комплекса на кровати или любой другой поверхности нужно отдохнуть до тех пор, пока скелетные мышцы не расслабятся (5-10 минут).
- Упражнения следует немедленно прекратить, если во время их выполнения появилась боль в правом боку или вы почувствовали истощение. Нельзя себя перегружать.
- Запрещаются прыжки с сотрясением тела и прыжки с утяжелителями.
Показания и противопоказания
ЛФК запрещается при таких клинических признаках и показателях:
- высокая температура тела;
- выраженный болевой синдром в правом подреберье;
- комплекс диспепсических расстройств: отрыжка, снижение аппетита, диарея, запор, ощущение тяжести после приема пищи, изжога, боли в верхней части живота, ноющие боли в кишечнике, избыточное скопление газов;
- повышение уровня лейкоцитов в крови и скорости оседания эритроцитов.
Когда можно приступить к упражнениям:
- общее удовлетворительное состояние;
- нормальная температура тела;
- отсутствие диспепсических признаков;
- отсутствие болей в области правого подреберья под печенью;
- нормальные лабораторные показатели крови.
- Можно ли заниматься спортом при холецистите: впервые лечебная физкультура назначается спустя 3 дня после устранения клинической картины неосложненного острого воспаления желчного пузыря.
- Можно заниматься легким спортом: гимнастика, утренняя зарядка, пробежка, спортивная ходьба, дыхательные упражнения, плавание.
- Нельзя заниматься физически тяжелыми видами спорта: тяжелая атлетика, ударные и борцовские виды спорта.
Методика упражнений
В первые два дня после назначения лечебной физкультуры рекомендуется начать с дыхательных упражнений и постановки правильного дыхания. Во время акта дыхания в первую очередь нужно следить за движением диафрагмы.
Этот пункт важен тем, что при вдохе расширяются легкие и сокращается диафрагма – повышается давление внутри брюшной полости, вместе с тем повышается нагрузка на органы брюшной полости, в том числе и на органы гепатобилиарной системы.
Дыхательные упражнения
Техника правильного дыхания и тренировки диафрагмы:
- Встаньте на ноги, опустите руки на пояс. Сделайте неглубокий вдох и слегка втяните живот, после чего быстро форсировано выдохните.
- Положение стоя, руки опущены на поясе.
Резко и глубоко вдохните, постарайтесь максимально втянуть живот и задержите такое состояние на 7 секунд. После чего медленно выдыхайте, постепенно расслабляя мышцы живота.
- Сядьте и подожмите ноги под себя. Выпрямите спину, сложите руки на коленные суставы.
Голова должна быть опущенной, а глаза закрыты. Постарайтесь мысленно расслабить всю скелетную мускулатуру, начиная с мышц шеи и заканчивая мышцами ног. Медленно вдохните и задержите дыхание на 3-4 секунды. Выдохните.
- Встаньте на ноги.
В течение 4 секунд вдыхайте и задержите дыхание на 3-4 секунды и столько же выдыхайте. Повторите упражнение четыре раза.
Такой гимнастический комплекс необходимо выполнять два дня дважды в сутки. После тренировки дыхательных движений можно приступить к физическим упражнениям.
Гимнастика
Ниже описаны типовые примеры простых упражнений при воспалении желчного пузыря. Они могут дополняться специфическими упражнениями, назначенными врачом-реабилитологом.
- Первое упражнение выполняется на спине. Поднимите правую руку и в то же время согните левую ногу в коленном суставе.
Теперь старайтесь скользить стопой по поверхности, постепенно приводя ногу в исходное горизонтальное положение. Во время скольжения стопой вдыхайте. Когда приведете ногу в горизонтальное положение – выдохните.
- Положение такое же. Сложите руки на живот. Приподнимите голову и взгляните на пальцы ног.
Во время напряжения шейных мышц выдыхайте. Откиньте голову обратно и вдохните.
- Выполняется на спине. Правую руку возложите на грудь, левую положите на пояс. Здесь нужно сделать акцентировать внимание на дыхание диафрагмой. Вдохните и поднимите обе руки вверх, в это время наблюдайте за дыханием: не грудь должна подниматься, а живот.
Опустите руки вниз и выдохните.
- Прилягте на левый бок. Поднимите правую ногу и руку. Медленно вдохните. Во время акта вдоха (4-5 сек) сгибайте поднятые конечности в суставах. Выдохните.
- Встаньте на четвереньки. Поднимите голову и сделайте вдох.
Во время вдоха скользите правой ногой до тех пор, пока колено не окажется между руками. Когда нога приведена – выдохните. Вернитесь в исходное положение и сделайте тот же набор движений, только с левой ногой.
- Положение – на четвереньках. Вытяните правую руку в сторону и поднимите ее так, чтобы она была параллельно полу.
Вдохните и задержите дыхание на 3 секунды. Теперь возвращайтесь в исходное положение и в течение 3-4 секунд выдыхайте. Повторите упражнение с другой рукой.
В среднем каждое упражнение должно выполниться 3-4 раза, но общее время гимнастики не должно превышать 30 минут.
Заключение
Лечебная физкультура при воспалении желчного пузыря стабилизирует баланс симпатической и парасимпатической нервной системы, улучшает кровоток органов брюшной полости и повышает общую устойчивость организма к физическим и эмоциональным нагрузкам.
Гимнастические упражнения можно выполнять только в период ремиссии, когда нет явных симптомов холецистита. Начинать следует с дыхательных упражнений и упражнений на работу диафрагмы. Спустя два дня после дыхательной гимнастики можно переходить на тренировку скелетной мускулатуры.
(1 5,00
Источник: https://modnyica.ru/lechebnaya-fizicheskaya-kultura-pri-xronicheskom-xolecistite.html
Физиотерапия при холецистите
При хронических заболеваниях билиарной системы важным фактором немедикаментозного лечебного воздействия является диетотерапия. Назначают диету № 5, обеспечивающую химическое щажение печени, стимулирующую желчеотделение, способствующую нормализации деятельности кишок, жирового и холестеринового обменов.
В рацион входят полноценные белки, содержащиеся в нежирных сортах мяса и рыбы, твороге, кефире, яичном белке, овсяной и гречневой крупах, бобовых, дрожжах и др.
Резко ограничивать потребление жира больным хроническим холециститом, не следует, так как содержащиеся в пище липотропные факторы при полноценном питании с достаточным введением организм белка и жира предохраняют печень от жировой инфильтрации.
При составлении рациона исключают продукты, раздражающие пищеварительный тракт,- экстрактивные вещества, острое, пряности, копчености, а также холодные блюда и напитки, которые могут вызвать спазм привратника, рефлекторно передающийся на желчные протоки и сфинктер Одди. При обострении холецистита, его сочетании с поражением пищеварительного тракта применяют механически и химически щадящую диету № 5 с ограничением содержания жира и клетчатки.
Большое значение при хроническом холецистите имеет применение питьевых минеральных вод. Установлено, что минеральные воды стимулируют процессы желчеобразования и желчеотделения.
Вместе с усиленным током желчи из желчного пузыря и желчных путей удаляются микрофлора и продукты воспаления, усиливается выведение желчных пигментов.
Таким образом, уменьшается застой желчи и воспалительные явления в желчных путях (немедикам. леч.) [27, с. 446].
Антибактериальная терапия
Проводится при выявлении клинических и лабораторных данных, указывающих на активность воспалительной реакции в желчном пузыре, по одной из следующих схем:
- ципрофлоксацин принимают в таблетках по 500 мг 2 раза в день в течение 7 дней от начала лечения холецистита;
- доксициклин используют в таблетках или внутривенно капельно в первый день в дозе 200 мг, в последующие — по 100-200 мг в сутки в зависимости от тяжести процесса. Курс продолжается до 2 недель;
- эритромицин назначают в таблетках, первоначально в дозе 400-600 мг, затем по 200-400 мг каждые 6 часов за 30 минут до приема пищи. Курс терапии составляет от 7 до 14 дней;
- цефалоспорины 2го – 3го поколения для приёма внутрь. Цефуроксим назначают по 250-500 мг 2 раза в сутки после еды на протяжении 10-14 дней.
Стоун-терапия при холецистите
Стоунтерапия — один из древнейших способов лечения, основанный на специальной технике массажа природными камнями. Основным методом стоунтерапии является массаж тела в особых точках горячими и холодными камнями, что способствует активизации обменных процессов и восстановлению нормальной работы внутренних органов.
Но, как и у всякого лечебного метода, у стоунтерапии есть и противопоказания, которыми являются: острые инфекционные заболевания, воспаления кожи, воспаления внутренних органов, некоторые болезни сердечно-сосудистой системы, неврологические и психические заболевания, онкологические заболевания, беременность [39, с. 12] .
Если же смотреть с точки зрения современной медицины, то воздействие камня происходит не только на поверхностно расположенные мышцы, но и на внутренние ткани и органы, что оказывает мощный лечебный эффект.
Стоунтерапия хорошо лечит болезни, возникшие от переохлаждения. Она эффективна при синдроме хронической усталости, гипотонии, при затяжных простудных заболеваниях и стрессах, при некалькулезном холецистите.
Стоунтерапия основана на температурном и энергетическом воздействии камней в сочетании с элементами рефлексотерапии. Во время процедуры стоунтерапии повышается приток крови к болезненной зоне, клетки начинают работать активнее, а кровь и лимфа уносят токсины и шлаки. Одновременно ткани обогащаются кислородом.
При некалькулезном хроническом холецистите такой же камень накладывается на околопозвоночную зону в определенном месте. За пять-десять сеансов можно вывести мелкие конкременты и песок из желчного пузыря, а также снять боли и спазмы. При воздействии камней улучшается работа поджелудочной железы [33, с. 36].
Антипаразитарная терапия
При поражении лямблиями назначают:
- макмирор в таблетках по 400 мг 2 раза в день в течение 1 недели от начала лечения холецистита;
- метронидазол в дозе 250 мг 4 раза в день в течение 7 дней;
- тинидазол (фазижин) 2 грамма однократно;
- фуразолидон по 100 мг 4 раза в день 7-10 суток;
- орнидозол по 1,5 грамм однократно, при необходимости возможно повторить прием.
При описторхозе, фасциолёзе используют:
- празиквантель (билтрицид) в индивидуально подобранной дозе с учётом возбудителя;
- эритромицин по 500мг 3-5 раз в день, в течение 2 дней).
При стронгилоидозе, трихоцефалезе принимают:
- мебендазол (вермокс) по 1 таблетке 2-3 раз в день в течение 3 дней с повторением курса через полмесяца.
Желчегонные препараты
Желчегонные препараты применяют после стихания обострения или при лёгких формах хронического некалькулезного холецистита. Выбор препаратов зависит от характера дисфункции желчного пузыря.
При дискинезии желчевыводящих путей по гиперкинетисекому типу назначают холеретики, усиливающие желчеобразование, увеличивающие выведение желчи по протокам и понижающие тонус стенок желчного пузыря.
В то время как при гипомоторной и гипотонической дисфункции желчного пузыря используют холекинетики, увеличивающие сократительную способность гладкой мускулатуры желчного пузыря, расслабляющие тонус сфинктера Одди.
Симптоматическая терапия
В качестве вспомогательных методов лечения холецистита могут назначаться:
- ферментные препараты для коррекции экзокринной недостаточности поджелудочной железы, на выбор один из препаратов: фестал, дигестал, панцитрат, креон, панзинорм по 1 -2 дозы перед едой или во время приема пищи в течение 2 недель;
- невсасывающиеся антацидные препараты: фос-фалюгель, маалокс, ремагель, альмагель-нео, гастал по 1 дозе через 1 час после еды;
- прокинетики: домперидон (мотилиум) по 10 мг 3 раза в день за полчаса до еды в течении 10-14 дней;
- препараты, уменьшающие повышенную литогенность желчи (хенотерапия): урсофальк, хенофальк по 10-12 мг/кг массы тела в сутки длительно.
Источник: https://mebelzov.ru/fizioterapiya-pri-kholetsistite/
Читать курсовая по туризму: "Методы физической реабилитации при холецистите"
(Назад) (Cкачать работу)
Функция «чтения» служит для ознакомления с работой.
Разметка, таблицы и картинки документа могут отображаться неверно или не в полном объёме!
- Федеральное государственное бюджетное образовательное учреждение Высшего профессионального образования
- «Уральский государственный университет физической культуры»
- Кафедра спортивной медицины и физической реабилитации КУРСОВАЯ РАБОТА
- по специальности 03212 «Физическая культура для лиц с отклонениями в состоянии здоровья (Адаптивная физическая культура)»
- МЕТОДЫ ФИЗИЧЕСКОЙ РЕАБИЛИТАЦИИ ПРИ ХОЛЕЦИСТИТЕ Выполнил: студент 420 группы
- Циглинцева Анастасия Сергеевна
Проверил: д.м.н., профессор
- Быков Евгений Витальевич Челябинск 2014
- СОДЕРЖАНИЕ ВВЕДЕНИЕ
- ГЛАВА 1. ЭТИОПАТОГЕНЕТИЧЕСКИЕ И КЛИНИЧЕСКИЕ ОСОБЕННОСТИ ТЕЧЕНИЯ ХОЛЕЦИСТИТА
- .1 Этиология холецистита
- .2 Патогенез холецистита
- .3 Клиническая картина холецистита
- .4 Диагностика холецистита
- .5 Классификация холецистита
- ГЛАВА 2. МЕТОДЫ ФИЗИЧЕСКОЙ РЕАБИЛИТАЦИИ БОЛЬНЫХ ХОЛЕЦИСТИТОМ
- .1 Лечебный массаж при холецистите
- .2 Физиотерапия при холецистите
- .3 Фитотерапия при холецистите
- .4 Диетотерапия при холецистите
- .5 Стоун-терапия при холецистите
- .7 Лечебная физическая культура при холецистите
- .6 Сегментарный массаж при холецистите
- ЗАКЛЮЧЕНИЕ
- СПИСОК СОКРАЩЕНИЙ
СПИСОК ИСПОЛЬЗОВАННЫХ ИСТОЧНИКОВ ВВЕДЕНИЕ Актуальность темы.
Болезни желчного пузыря и желчевыводящих путей (дисфункция желчного пузыря, хронический некалькулезный холецистит, хронический калькулезный холецистит, желчнокаменная болезнь, состояние после холецистэктомии) являются одними из наиболее распространенных заболеваний органов пищеварения.
В гастроэнтерологических стационарах терапевтического профиля больные с различными заболеваниями желчного пузыря и протоков составляют от 6 до 30%.
У этих больных выявляют в 60-70% каменные холециститы, их осложнения и последствия (включая постхолецистэктомический синдром), в 20-30% бескаменные холециститы и в 5-10% функциональные и редкие заболевания желчного пузыря и протоков. По некоторым данным, в гастроэнтерологическом стационаре холецистит представлен следующими клиническими вариантами: хронические калькулезные холециститы (т. е. активные формы ЖКБ) — 65%, латентные формы (камненосители)-15%, постхолецистэктомический синдром — 20%.
Холецистит является важной медицинской и социально-экономической проблемой современного общества [16, с. 3]. По данным различных авторов, воспалительные изменения в желчном пузыре и желчнокаменную болезнь обнаруживают у 10-20% населения европейских стран. Эта патология имеет неуклонную тенденцию к росту.
Актуальность изучения этиопатогенетических и диагностических аспектов хронического холецистита, раннего консервативного лечения, определяется не только его распространенностью, но и клинической значимостью, в частности, развитием тяжелых осложнений, наличием атипичных форм болезни и трудностью ранней диагностики [21, с. 56].
Конец ХХ-начало ХХI веков характеризуются значительными успехами в изучении механизмов воспаления и камнеобразования в желчном пузыре, однако выявление начальных стадий холелитиаза, на которых возможно проведение консервативного лечения, остается недостаточно используемым [40, с. 115].
Цель: изучить современное состояние проблемы реабилитации больных холециститом
Задачи исследования:
Источник: https://referat.co/ref/655323/read?p=1
Восстановительная медицина в гастроэнтерологии. Особенности реабилитации после хирургической операции
3764
Несмотря на успехи медикаментозной терапии этого заболевания, у части больных применяются хирургические вмешательства, главным образом, по поводу различных осложнений язвенной болезни. По окончании хирургического этапа лечения, то есть через 2-3 недели после операции, больные испытывают различные недомогания, связанные с существенным изменением состояния органов пищеварения: явления послеоперационного гастрита, эзофагита, анастомозита, недостаточность кардии, дуоденогастральный рефлюкс и др.. В связи с этим, больные после проведенного оперативного вмешательства на желудке длительное время нетрудоспособны и нуждаются в проведении реабилитационных мероприятий.
- Цели и задачи медицинской реабилитации:
- Комплекс реабилитационных мероприятий в санатории включает: лечебное диетическое питание; санаторный режим; питьевые минеральные воды; грязелечение; бальнеолечение; физиотерапия; лечебная гимнастика; массаж.
- Опубликовал Константин Моканов
• Предупреждение постгастрорезекционных расстройств; • Наиболее полное восстановление функции органов пищеварения, нейрогуморальной регуляции и иммунологических процессов в организме больного; • Скорейшее восстановление трудоспособности после операции и профилактика возникновения поздних послеоперационных расстройств. Восстановительное лечение больных после операции на желудке должно быть комплексным, длительным и поэтапным. В системе этапного лечения важная роль принадлежит курортным и преформированным физиотерапевтическим факторам. Госпитальный этап реабилитации начинается с 1-х суток после операции. Он включает: лечебное питание — обычно на 3-4 сутки после операции, дробное, до 6-8 раз в сутки; минеральные воды — в эти же сроки. Используются маломинерализованные минеральные воды. Двигательный режим — на 1-е сутки больной встает с постели, если не было дренирующих операций, на 3-4 сутки можно ходить по палате и коридору. Дыхательная гимнастика назначается и проводится ежедневно. Массаж грудной клетки необходим у больных пожилого возраста и с сопутствующей легочной патологией. Проводят до периода вставания и активизации больного. Проводится медикаментозная терапия и психотерапия. Поликлинический этап реабилитации проводится в отделениях восстановительного лечения поликлиник и составляет 14-20 дней. Программы реабилитационных мероприятий, проводимых в поликлинике, включают, прежде всего: лечебное питание — стол № 1 (2-3 месяца), с последующей заменой на стол № 5, а затем — № 15. Физиотерапевтические процедуры начинают проводить через 10-14 дней после операции. Больным показаны: электрофорез кальция, контрикала; электросон; СВЧ-терапия (обладает выраженным обезболивающим действием); ПеМП на эпигастрий. Через 1,5-2 месяца после операции больным рекомендуют пройти экспертизу на МСЭК. В зависимости от общего состояния больного определяют II или III группу инвалидности сроком не менее, чем на 1 год. После окончания восстановительного лечения в условиях поликлиники целесообразно направлять больных в местные санатории гастроэнтерологического профиля и специализированные реабилитационные учреждения. Показания для направления больных в санаторий: состояния после резекции желудка; ушивания перфоративной язвы; дренирующих операций в сочетании с ваготомией при наличии астенического синдрома, синдрома «малого желудка», демпинг-синдрома и гипогликемического синдрома легкой и средней степени тяжести. Противопоказания: кровотечения в послеоперационном периоде; выраженная общая слабость; демпинг-синдром и гипогликемический синдром тяжелой степени; обострения послеоперационного гастрита, панкреатита, холецистита и пр.; синдром приводящей петли; свищи желудочно-кишечного тракта. Особенностью применения минеральных вод является то, что больным после органосохраняющих операций их назначают принимать за 1 час до еды, 3 раза в день, начиная с 1/4 стакана. Хронический холецистит — хроническое полиэтиологическое воспалительное заболевание желчного пузыря, сочетающееся с функциональными нарушениями (дискинезиями желчевыводящих путей и изменением физико-химических свойств и биохимической структуры желчи (дисхолией). Лечебные мероприятия при хроническом холецистите предусматривают: лечебный режим; лечебное питание; медикаментозную терапию; физиотерапевтическое лечение; лечение питьевыми минеральными водами; санаторно-курортное лечение. При обострении хронического холецистита, как калькулезного, так и некалькулезного, больных следует госпитализировать. Госпитальный этап реабилитации предусматривает: постельный режим (нестрогий) в течение 7-10 дней; лечебное питание — первые 1-2 дня от начала обострения — только питье теплой жидкости (3-6 стаканов в день). После купирования обострения показана диета № 5. Важно, чтобы диета включала достаточное количество клетчатки. Медикаментозная терапия: антибактериальная; дезинтоксикационная; спазмолитическая (лучше — селективные спазмолитики, нормалдизующие функцию сфинктера Одди (одестон), либо дюспаталин; ферментные препараты; прокинетикипробиотики и пребиотики — по окончании антибактериальной терапии. Питье минеральных вод — с первых дней в стационаре. При сочетании хронического холецистита с гипотонической формой дискинезии желчевыводящих путей показаны воды: «Арзни», «Боржоми», «Ессентуки» № 17. Их принимают комнатной температуры, 200 мл 3 раза в день. При сочетании с гипертонической дискинезией желчевыводящих путей — «Славяновская», «Смирновская», «Ессентуки» № 4, № 20, «Нарзан» № 7. Их подогревают до 40-45 °С. При сниженной секреторной функции желудка воду принимают за 30 мин до еды, при повышенной — через 1,5 часа после еды. Физиотерапия в острый период включает: ЭП УВЧ на правое подреберье; микроволны на правое подреберье; электрофорез сульфата магния, новокаина, папаверина; СМТ и СМТ-форез новокаина и сульфата магния; ПеМП; ультразвуковая терапия. Поликлинический этап реабилитации предусматривает: регулярное контрольное обследование пациентов (1-2 раза в год): УЗИ гепатобилиарной системы — 1 раз в год; ФГДС, холецистография — по показаниям; OAK, ОАМ, билирубин и его фракции, трансаминазы, общий белок и белковые фракции, С-РБ, холестерин, амилаза крови — 1-2 раза в год; санация полости рта. Профилактическое лечение включает: соблюдение диеты, режима питания; ЛФК; курс приема минеральных вод; физиотерапевтическое лечение — по показаниям. В фазе полной ремиссии больным хроническим холециститом показано санаторно-курортное лечение. Больные направляются в местные санатории или на бальнеогрязевые курорты: Ессентуки, Железноводск, Боржоми, Трускавец, Ижевские минеральные воды, Моршин и др. Противопоказанием для санаторного лечения служат: ранний период после обострения (2-4 месяца); желтуха; холангит. Основными лечебными факторами, применяющимися в санаториях, являются: лечебный санаторный режим; диетическое питание; минеральные воды; фитотерапия; грязелечение; бальнеотерапия; аппаратная физиотерапия; специальный комплекс ЛФК (для пресса и диафрагмы); массаж. В.Г. Лейзерман, О.В. Бугровой, С.И. Красикова
- Восстановительная медицина в неврологии. Терапия больных после ЧМТ Травмы головного мозга составляют большой процент среди всех травм 25-30%, среди них особое место занимает дорожный травматизм — 50-80%. Восстановительная медицина
- Восстановительная медицина в неврологии. Методы восстановительного лечения неврологических больных Основными методами лечебного воздействия, входящими в комплексные реабилитационные программы при заболеваниях и травмах нервной системы, являются: лекарственная терапия, психотерапия, ЛФК, массаж, физиотерапия, иглорефлексотерапия, пелоидотерапия, бальнеотерапия, трудотерапия, методика электромиогра… Восстановительная медицина
- Восстановительная медицина в пульмонологии. Этапы реабилитации при ХОБЛ Для продолжения восстановительного лечения целесообразно направлять больных ХОБЛ в пригородные санатории-профилактории или стационары санаторного типа. Восстановительная медицина
- Восстановительная медицина. Поликлинический и санаторно-курортный этапы реабилитации Основной его целью является восстановление трудоспособности, социального и профессионального статуса больного. Продолжается выполнение начатых ранее медикаментозных, физических, физиотерапевтических, психологических методов восстановительных мероприятий по описанным принципам. Восстановительная медицина
- Восстановительная медицина в неврологии. Раннее восстановительное лечение больных с ОНМК Так как современные методы лечения больных в острейшем периоде инсульта ведут к снижению летальности, то одной из ведущих проблем при данном заболевании остается высокий процент инвалидности (до 80%). Восстановительная медицина
- Восстановительная медицина в пульмонологии. Реабилитация больных с острой пневмонией Острая пневмония — острый инфекционно-воспалительный процесс в легких с вовлечением всех структурных элементов легочной ткани и поражением альвеол легких с внутриальвеолярной воспалительной экссудацией. Восстановительная медицина
- Восстановительная медицина в неврологии. Реабилитации после острых нарушений мозгового кровообращения Основными задачами комплексной восстановительной терапии больных, перенесших ОНМК, в целях реабилитации являются восстановление нарушенных функций и развития компенсаторных механизмов двигательной активности больного для его физической и социальной адаптации. Восстановительная медицина
Источник: https://medbe.ru/materials/vosstanovitelnaya-meditsina/vosstanovitelnaya-meditsina-v-gastroenterologii-osobennosti-reabilitatsii-posle-khirurgicheskoy-oper/
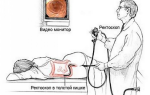
2.2 Физиотерапия при холецистите
Основными клиническими синдромами при заболеваниях желчевыводящих путей являются болевой синдром, диспепсический и вегетативной дисфункции. Задачей физиотерапии является восстановление нормального тока желчи и секрета поджелудочной железы по протокам.
- Физические методы лечения больных с заболеваниями желчевыводящих путей направлены на уменьшение воспалительных явлений в желчном пузыре и желчных путях (противовоспалительные и репаративно — регенеративные методы); купирование болевого синдрома (анальгетические методы); улучшение процессов желчеотделения, нормализацию моторной функции желчного пузыря, физико — химических свойств желчи (холекинетические и спазмолитические методы), коррекцию вегетативной регуляции моторики желчевыводящих путей и нарушений психоэмоциональной сферы (вегетокорригирующие и седативные методы).
- Группы физических методов лечения заболеваний желчевыводящих путей:
- 1 противовоспалительные: УВЧ-терапия, криотерапия;
- 2 репаративно — регенеративные: инфрокрасная лазеротерапия, ультрозвуковая терапия, пелоидотерапия, вакуумный массаж, ДМВ-терапия, низкочастотная магнитотерапия, родоновые, углекислые, «сухие» углекислые ванны;
- 1 анальгетические: низкочастотная электротерапия (амплипульстерапия, диадинамотерапия), гальванизация и лекарственный электрофорез
- 2 холекинетические: питьевое лечение хлоридо-сульфатной натрий-магниевой минеральной водой, электростимуляция желчного пузыря и желчевыводящих путей;
- 3 спазмолитические: гальванизация и электрофорез спазмолитиков, парафиноозокериттерапия, инфракрасное облучение,высокочастотная магнитотерапия;
- 4 иммуностимулирующие: высокочастотная магнитотерапия тимуса, гемомагнитотерапия, эндоназальный электрофорез иммуномодуляторов, пелоидотерапия на область тимуса;
5 вегетокорригирующие и седативные: трансцеребральная импульсная электротерапия (транскраниальная электроаналгезия, электросонтерапия, транскраниальная электромиостимуляция, трансцеребральная интерференцтерапия, транцеребральная амплипульстерапия), акупунктура, гальванизация головного мозга и воротниковой области, йодобромные, азотные и хвойные ванны [37, с. 187-193].
Противовоспалительные методы. Криотерапия.
Проводят криомассаж области живота по часовой стрелке при температуре криопакета -21-230C 3-5 мин с последующей паузой 1-2 мин, затем криовоздействие в виде аппликаций или массажа на область проэкции печени и желчного пузыря в течении 3-4 мин.
Возможно применение аппаратной криотерапии на область проекции печени и эпигастрий, лабильно, при температуре охлаждающего агента около -300С продолжительностью 3-10 мин. Курс — 7-8 ежедневных процедур.
Холикинетические методы. Питьевое лечение хлоридно-сульфатной натрий-магниевой минеральной водой. Для улучшений отхождения желчи проводят питьевое лечение преимущественно сульфатно-натриевыми, сульфато-магниевыми, гидрокарбонатными и кальциевыми водами (Смирновская, Славянская, Джермук, Ессентуки №17).
При дискенезии желчного пузыря с гипотонией показаны воды с высокой степенью минерализации, сульфидные или хлористо-водородные( например, Ессентуки №17) в охлажденном виде. При дискинетических нарушениях по гиперкинетическому типу — воды малой минерализации (Ессентуки №4, Пятигорская) в горячем виде — температура должна быть 42-45 0 С, 5-6 раз в сутки после еды.
Воду принимают из расчета 3,3 мл/кг на разовый прием, курс до 4-6 недель.
Электростимуляция желчного пузыря и желчевыводящих путей. Проводят у пациентов с хроническим бескаменным холециститом, признаками гипотонически-гипокинетической дискинезии. Электроды располагают поперечно над областью проекции желчного пузыря и паравертебрально справа на уровне Th X-XI .
Параметры синусоидальных модулированных токов (СМТ): переменный режим, II род работы, глубина модуляции 50-100%, частота модуляции 10Гц, длительноть посылки паузы -4-6с, сила тока- до легкой вибрации, 10-15мин, 10-15 процедур, проводимых черездень.
Электростимуляция противопоказана при калькулезном холецистите и гипертонических дискинезиях.
Противопоказания: Больные с хроническим калькулезным холециститом, при тяжелой форме холецистита с частыми обострениями и наличием активной инфекции и осложнений (флегмонозный, гнойный холицистит, водянка, эмпиема желчного пузыря, активный перихолецистит, желтуха), при резком обострении холангита, стенозе большого сосочка двенадцатиперстной кишки, сопутствующах заболеваниях печени(острая дистрофия, выраженный цирроз, асцит) [37, с. 187-193].
Санаторно-курортное лечение. Проводят только в фазе ремиссии или после холецистэктомии не ранее чем через 3-4мес. Больных направляют на бальнеолечебные, климатобальнеолечебные и грязелечебные курорты, в особенности на те, которые содержат сульфатный анион.
Показания к направлению больных на санаторно-курортное лечение: желчнокаменная болезнь (холелитиаз) без приступов печеночной колики, вне фазы обострения, за исключением форм осложненных инфекций, а так же требующих хирургического вмешательства (закупорка желчных путей, множественные или крупные единичные конкременты); хронический холецистит, холангит различной этиологии без склонности к частым обострениям. Противопоказания: Циррозы печени, хронический агрессивный (активный) гепатит, все формы желтухи и остаточные явления после перенесенного вирусного гепатита с признаками активности процесса, патологическими отклонениями функциональных проб печени, постгепатитной гипербилирубинемией; выраженной гепатомегалией (нижний край печени выступает на 3 см и более из под реберной дуги по правой срединно-ключичной линии); воспаление желчного пузыря и желчных путей.
Для профилактики рецидивов заболеваний желчевыводящих путей необходимо соблюдение диеты и режима питания, лечение как первичных, так и вторичных дискенезий желчевыводящих путей, обусловленных, как правило, другими заболеваниями органов пищеварения и паразитарными инванзиями.
Рекомендуют использовать физиотерапевтические методы, направленные на восстановление вегетативной регуляции деятельности желудочно-кишечного тракта, уменьшение психоэмоциональных влияний на пищеварительный тракт, в том числе на желчевыводящие пути (ветокорригирующие и седативные методы), восстановление оттока желчи (холекинетические и спазмолитические методы) [36, с. 419-422].
Источник: https://sport.bobrodobro.ru/9046
Методы реабилитации при холецистите
ДЕШЕВЫЕ ЛЕКАРСТВА ОТ ГЕПАТИТА ССотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только компания IMMCO поможет вам купить софосбувир и даклатасвир (а так же велпатасвир и ледипасвир) из Индии по самой выгодной цене и с индивидуальным подходом к каждому пациенту!
Реабилитация больных с хроническим холециститом
Хронический холецистит это долговременное полиэтиологическое заболевание желчного пузыря, как правило, сочетающееся с моторно-тоническими нарушениями желчевыделительной системы.Различают бескаменный холецистит и хронический калькулезный холецистит, представляющий собой проявление желчно-каменной болезни.
В развитии хронического холецистита основную роль играет инфекция. Наиболее частый возбудитель — кишечная палочка (примерно 40%), реже стафилококки (15%) и энтерококки (15%), стрептококки (10%). В патогенезе играют роль следующие моменты: инфицирование желчи, застой желчи и повреждение стенок желчного пузыря.
Факторы, способствующие застою желчи: нарушение режима питания (ритма, качества и количества пищи), эмоциональные перегрузки, гиподинамия, запоры, беременность, органические нарушения оттока желчи, иннервационные нарушения желчного пузыря, нарушения обмена, приводящие к изменению состава желчи (сахарный диабет, ожирение, атеросклероз и др.). В клинической картине отмечаются боли чаще всего ноющего характера, длительные, с локализацией в правом подреберье, иногда спастические кратковременные, что связано с сопутствующей дискинезией желчевыводящих путей; боли иррадиируют в правое плечо, лопатку или спину. Провоцируются боли, как правило, нарушением диеты (обильной жирной, острой или жареной пищей), а также эмоциональными переживаниями, переохлаждением, физическим перенапряжением. Кроме того, больного беспокоят диспептические расстройства ( тошнота, отрыжка, рвота, горечь во рту), а также симптомы нарушения функции кишечника (вздутие, урчание в животе, изменение характера стула).
При выраженном обострении показана госпитализация в терапевтическое или гастроэнтерологическое отделение. При выраженном болевом синдроме или интоксикации постельный режим на 7-10 дней, до улучшения состояния.
Диета: в первые 1-2 дня при выраженном обострении возможен прием только теплой жидкости (некрепкий чай, соки с водой, отвар шиповника, минеральная вода). Затем вводится стол № 5. Пищу желательно подавать в протертом виде: слизистые супы, каши, нежирный творог, отварная рыба, протертое мясо, белые сухари. Питание 5-6 раз в сутки.
По мере стихания воспалительного процесса диету расширяют.
Медикаментозная терапия состоит в купировании болевого синдрома. Для этого назначаются М-холинолитики, миогенные спазмолитики (папаверин, но-шпа), нитраты, анальгетики (анальгин, баралгин), при выраженном болевом синдроме возможно назначение наркотических анальгетиков.
Этиотропная терапия состоит в назначении антибактериальных средств, которые лучше подбирать по результатам посева желчи, полученной при дуоденальном зондировании, на микрофлору и чувствительность к антибиотикам.
Выбирают препараты, хорошо проникающие в желчь, — эритромицин, тетрациклин, ампициллин, оксациллин, фторхинолоны, аминогликозиды, нитрофурановые производные. Проводится дезинтоксикационная терапия, тюбажи с сорбитом, ксилитом, сернокислой магнезией, оливковым маслом. По показаниям назначаются желчегонные препараты, прокинетики, ферменты.
Из физиотерапевтических процедур, которые можно использовать на госпитальном этапе, распространены индукотермия, УВЧ-терапия, СВЧ-терапия, амплипульс, ультразвуковая терапия, электрофорез раствора новокаина и сульфата магния, аппликации парафина, озокерита, гальваногрязь на область желчного пузыря.
Показало хороший эффект лечение сульфатными минеральными водами («Арзни», «Ессентуки» № 17, Ижевская минеральная вода), оказывающими желчегонное действие, которые принимают по 100-200 мл в теплом виде (35-40 С) 3 раза в день перед едой в зависимости от кислотности желудочного сока (при сниженной — за 30 мин до еды, при нормальной или повышенной — за 1,5 ч до еды).
Лечебная физкультура проводится в щадяще-тренирующем режиме и направлена на восстановление моторики желчевыводящих путей, желчного пузыря и желудочно-кишечного тракта.
На поликлиническом этапе пациенты находятся на диспансерном учете по Д II или Д III группе.
В зависимости от частоты обострений они наблюдаются у терапевта и проходят плановые осмотры от 1 до 3 раз в год, которые могут включать консультацию гастроэнтеролога или хирурга по показаниям. Назначаются клинический и биохимический анализ крови (амилазы, билирубина, трансаминазы и др.). УЗИ печени и желчного пузыря.
Корригируются диета, медикаментозное лечение и лечение минеральными водами, по показаниям назначаются физиотерапевтические процедуры, ЛФК, рассматриваются вопросы рационального трудоустройства и санаторно-курортного лечения.
Показанием к санаторно-курортному лечению в местных специализированных санаториях, а также курортах с питьевыми минеральными водами и лечебной грязью является хронический холецистит при отсутствии склонности к частым обострениям и желтухе, при нормальных СОЭ и количестве лейкоцитов в периферической крови. На курортах используют возможности климатотерапии.
Прием минеральных вод способствует сокращению застоя желчи в желчном пузыре, уменьшению в нем воспаления, улучшению физико-химических свойств желчи, уменьшению ее литогенности, улучшению микрофлоры желчного пузыря и функциональных возможностей печени и других органов пищеварения. Правила приема минеральной воды при хроническом холецистите описаны выше.
Кроме того, применяют бальнеотерапию (ванны из минеральной воды, хвойные, радоновые ванны). Физиотерапевтические процедуры описаны в разделе госпитального этапа реабилитации. Лечебная физкультуpa проводится в щадяще-тренирующем режиме в виде утренней гигиенической гимнастики и дозированной ходьбы.
Больные хроническим холециститом подлежат динамическому диспансерному наблюдению 6 лет с момента последнего обострения и снимаются с учета при отсутствии обострений.
Источник: http://medrulit.ru
Самое интересное:
Мы в соц.сетях:
Источник: https://ufolabs.ru/metody-reabilitacii-pri-holecistite/