Пиелонефритом называют воспаление мочевыделительной системы, которое может протекать в острой и хронической форме. По статистике, около 2/3 урологических больных страдают именно пиелонефритом.
Его опасность в том, что симптомы заболевания часто не выражены – его можно принять за цистит, простуду, радикулит и даже гастрит. Пиелонефрит может не проявляться годами, но, если его вовремя не обнаружить, он перетекает в хроническую форму.
Хронический пиелонефрит, лечение которого более долгое и трудоемкое, может дать серьезные осложнения. К ним относятся:
- Почечная недостаточность
- Гнойные заболевания почек
- Сепсис
Причины пиелонефрита
Очень редко пиелонефрит вызывается одной бактерией. Как правило, у больных обнаруживается сразу несколько возбудителей.
Главной причиной пиелонефрита является инфекция. К бактериям, ее вызывающим, относят:
- Кишечную палочку
- Протей
- Стафилококк
Очень редко пиелонефрит вызывается одной бактерией. Как правило, у больных обнаруживается сразу несколько возбудителей. Не всегда бактерии, попадая в мочевыделительную систему, вызывают болезнь. Она может развиться на фоне следующих факторов:
- Нерегулярного оттока мочи
- Недостаточного кровоснабжения почек
- Сниженного иммунитета
- Отсутствия личной гигиены
Попавшие в мочевой пузырь бактерии перемещаются в почку, где со временем развивается пиелонефрит. Он может быть как самостоятельным заболеванием, так и осложнением уже существующих патологий, таких как:
- Мочекаменная болезнь
- Аденома предстательной железы
- Заболевания женских половых органов
- Опухоль в мочеполовой системе
- Сахарный диабет
Заболеть пиелонефритом человек может в любом возрасте.
В группе риска:
- Дети до семи лет в силу анатомических особенностей развития
- Мужчины после 55 лет с аденомой предстательной железы
Также часто развивается пиелонефрит у женщин (симптомы и лечение у них отчаются от мужских) молодого возраста. По их короткой и широкой уретре микробы легко могут проникнуть в мочевой пузырь, а оттуда в почки, вызывая процесс воспаления.
Симптомы пиелонефрита
Симптомы заболевания зависят от формы болезни. Пиелонефрит в острой стадии проявляет себя:
- Высокой температурой
- Тошнотой и рвотой
- Частыми позывами к мочеиспусканию
- Потливостью
- Жаждой
- Тупой болью в пояснице
При хроническом пиелонефрите болезнью поражены обе почки, тогда как в острой стадии заболевание дает о себе знать только с одной стороны
Иногда болезни предшествует острый цистит, сопровождающийся частым и болезненным мочеиспусканием, болями в районе мочевого пузыря, появлением крови в моче.
При обнаружении у себя перечисленных симптомов следует немедленно обратиться к врачу. Если терапию не начать вовремя, пиелонефрит может перейти в хроническую форму, и вылечить его будет очень трудно.
Симптоматика хронического пиелонефрита выражена не так ярко, из-за чего болезнь часто принимается за обычную простуду, так как часто сопровождается следующими проявлениями:
- Повышенная температура
- Слабость в мышцах
- Головная боль
Помимо этих симптомов, могут быть и такие:
- Частое мочеиспускание
- Резкий, неприятный запах мочи
- Ноющая боль в пояснице
- Сухость во рту
- Отрыжка
- Отеки
- Бледность кожи
Эти симптомы не постоянны и часто больной не обращает на них внимания. Так может продолжаться несколько лет, а, между тем, воспаление будет постепенно распространяться на почки и близлежащие ткани. Основные отличия хронического пиелонефрита от острого:
- При хроническом пиелонефрите болезнью поражены обе почки, тогда как в острой стадии заболевание дает о себе знать только с одной стороны
- Хронический пиелонефрит имеет стадии ремиссии и обострения, во время которого симптомы проявляют себя так же ярко, как и при остром
Осложнения пиелонефрита
При грамотно проведенном оперативном вмешательстве и соблюдении пациентом всех предписаний врача прогноз благоприятный.
Если при острой стадии пиелонефрита полное выздоровление не наступает в течение трех месяцев, заболевание перетекает в хроническую форму. Пиелонефрит в запущенной стадии может дать следующие осложнения:
- Почечная недостаточность
- Паранефрит
- Сепсис
- Карбункул почки
Пиелонефрит, лечение которого не было проведено, переходит в терминальную стадию: больная почка полностью заполняется гноем и продуктами тканевого распада – наступает пионефроз. В данном случае потребуется удаление почки.
При грамотно проведенном оперативном вмешательстве и соблюдении пациентом всех предписаний врача прогноз благоприятный. Это заболевание больше характерно для пациентов старше 40 лет. У детей оно практически не встречается.
Диагностика
Обычно для опытного врача диагностировать пиелонефрит не составляет труда – это делается во время осмотра. Однако для более точного диагноза назначаются лабораторные исследования, включающие:
- Общий клинический анализ крови
- Общий клинический анализ мочи
Из инструментальных методов исследования назначаются: УЗИ почек и брюшной полости, компьютерная томография или рентген для выявления структурных изменений пораженных почек
Из инструментальных методов исследования назначаются:
- УЗИ почек и брюшной полости
- Компьютерная томография или рентген для выявления структурных изменений пораженных почек
Лечение пиелонефрита
Лечение пиелонефрита проводится комплексно. Терапия включат медикаментозные и физиотерапевтические методы.
Лечение пиелонефрита проводится комплексно. Терапия включат медикаментозные и физиотерапевтические методы. Только такой подход обеспечивает эффект и способствует скорейшему выздоровлению пациента.
При остром пиелонефрите назначаются антибиотики для скорейшей ликвидации воспалительного процесса в почке.
Частая смена препаратов – один из основных принципов успешного лечения, так как бактерии очень быстро становятся невосприимчивыми к тому или иному антибиотику. Кроме антибиотиков врач может назначить иммуномодуляторы для повышения сопротивляемости организма инфекции и предупреждения перехода заболевания в хроническую стадию. Для повышения иммунитета также используются поливитамины.
Лечение хронического пиелонефрита мало чем отличается от терапии острой стадии заболевания, но оно гораздо более длительное и трудное. Предусматриваются следующие основные мероприятия:
- Устранение причин, вызывающих затруднение оттока мочи или нарушение кровообращения в почке
- Медикаментозная терапия
- Повышение иммунитета организма
Цель терапии – добиться устойчивой ремиссии. Иногда для этого может потребоваться год. Первичный непрерывный курс антибиотиков длится 6-8 недель. Именно столько времени нужно, чтобы подавить воспалительный процесс в почке и предотвратить осложнения. Об успешности терапии говорят следующие признаки:
- Нормализуется отток мочи
- Анализ крови и мочи приходит в норму
- Температура тела держится стабильно 36,6
- Исчезают отеки
- Стабилизируется артериальное давление
Если цели лечения не были достигнуты и состояние больного не изменилось или стало хуже, требуется оперативное вмешательство. Как правило, операция проводится при обнаружении гнойного пиелонефрита или абсцесса. В зависимости от степени тяжести заболевания, назначаются следующие виды хирургического вмешательства:
- Удаление аденомы предстательной железы
- Выведение камней из почек и мочевых путей
- Нефрэктомия (операция по удалению почки)
- Пластика мочеиспускательного канала и т. д.
В связи с анатомическими особенностями мочевыводящей системы у женщин и у мужчин инфекция в организм попадает по-разному. Терапия тоже различается и имеет следующие особенности.
Лечение пиелонефрита у женщин
Терапия направлена на восстановление оттока мочи и уничтожение очага воспаления. Для этого врач назначает:
- Антибиотики
- Антибактериальные средства
- Уросептики
При хронической форме заболевания стойкой ремиссии удается достичь в срок от 6 недель до года.
В курс лечения включается и диета с высоким содержанием легких углеводов и кисломолочных продуктов, рекомендуется обильное питье. Курс терапии острого пиелонефрита рассчитан на 10-14 дней. При хронической форме заболевания стойкой ремиссии удается достичь в срок от 6 недель до года.
Лечение пиелонефрита у мужчин
Для предупреждения распространения инфекции назначается курс антибиотиков – перорально, инфузионно или внутривенно.
Кроме антибиотиков могут быть назначены спазмолитики. При необходимости проводится катетеризация мочевого пузыря (в условиях стационара). После выхода из острой фазы заболевания назначаются:
- Витамины группы В и аскорбиновая кислота
- Антиоксиданты – селен, токоферол
- Мочегонные препараты
Наряду с перечисленными видами лечения больному прописывается специальная диета, целью которой является укрепление иммунитета и минимизация нагрузки на мочевыводящую систему.
В исключительных ситуациях прибегают к хирургическому вмешательству. При пиелонефрите проводятся следующие операции:
- Декапсуляция почки – удаление фиброзной капсулы почки
- Пиелостомия – создание свища на почечной лоханке для оттока мочи
- Нефропиелостомия – дренирование почечной лоханки через ткань почки
- Нефрэктомия – удаление почки (проводится при обширном гнойном поражении)
Наряду с перечисленными видами лечения больному прописывается специальная диета, целью которой является укрепление иммунитета и минимизация нагрузки на мочевыводящую систему.
Если в течение года после ремиссии хотя бы раз был рецидив, диспансерный учет пациенту продлевают до трех лет и назначают регулярный контроль анализов.
Преимущества лечения в МЕДСИ
МЕДСИ – это сеть современных клиник, которые уже почти 25 лет успешно работают в частном российском здравоохранении.
Мы оказываем полный спектр медицинских услуг любой сложности. Кроме того, осуществляем комплексную диагностику и лечение в условиях современного стационара. Наша команда – это штат высококлассных специалистов, имеющих степень кандидата и доктора медицинских наук. Преимущества обращения к нам:
- Команда врачей международного уровня
- Комплексное решение конкретной проблемы
- Индивидуальный подход к каждому пациенту
Индивидуальный подход к каждому пациенту
Записаться на консультацию к специалисту можно любым удобным вам способом:
Источник: https://medsi.ru/articles/pielonefrit-simptomy-i-lechenie/
Острый пиелонефрит: симптомы, лечение
Острым пиелонефрит называют заболевание, характеризующееся воспалительным процессом в почках с вовлечением интерстициальной ткани органа и почечных лоханок. Пиелонефрит является одним из часто встречающихся заболеваний в урологии, которое при отсутствии адекватного лечения не редко переходит в хроническую форму с развитием почечной недостаточности.
По характеру течения заболевания различают:
- односторонний;
- двусторонний пиелонефрит;
- гнойный;
- серозный.
Чаще всего пиелонефрит встречается у людей старше 40 лет, однако известны случаи, когда заболевание выявляли у детей школьного возраста. Течение пиелонефрита у детей протекает волнообразно, часто без выраженных клинических симптомов, которые усиливаются под влиянием некоторых факторов на организм.
Причины развития пиелонефрита
Развитие острого воспалительного процесса в почках всегда обусловлено воздействием на организм патологического инфекционного возбудителя.
Урологи доказали, что гнойные формы пиелонефрита могут возникать при наличии в организме очагов хронической инфекции, не важно, какой локализации.
Это значит, что даже кариозные зубы могут стать предпосылкой к развитию воспалительного процесса в почках.
Острый пиелонефрит может развиться в качестве осложнения после таких заболеваний:
- грипп,
- ангина,
- скарлатина,
- тонзиллит,
- остеомиелит,
- бронхит и другие.
Чаще всего возбудителем острого воспаления почек являются кишечные палочки, стафилококки, стрептококки, гонококки, синегнойные палочки, микоплазмы, кандидозные грибы, вирусы.
Распространение инфекционного процесса возможно несколькими путями: лимфогенно, гематогенно, восходящим путем.
Гематогенный путь передачи может переносить патологического возбудителя инфекции в почки с любого очага поражения в организме – воспаление желчного пузыря, кариозные зубы, хроническое воспаление небных миндалин и другое. При инфекционных заболеваниях наблюдается проникновение патогенной микрофлоры в почки нисходящим путем.
Восходящий путь проникновения инфекционных возбудителей (урогенный) характерен для проникновения патогенной микрофлоры в почки из воспаленного мочевого пузыря, мочеиспускательного канала и мочеточников.
Как правило, восходящий путь передачи инфекции больше характерен для больных, которые имеют проблемы с оттоком мочи, в результате застойный явлений, врожденных аномалий развития органов мочевыведения, наличия песка и камней в мочевом пузыре.
Предрасполагающие факторы развития пиелонефрита
Предрасполагающим фактором развития острого пиелонефрита является склонность к аллергическим реакциям у человека. Другими предпосылками к воспалению почек являются:
- слабая иммунная защита;
- частые вирусные и инфекционные заболевания;
- переохлаждение (особенно поясничной области);
- сахарный диабет;
- дефицит витаминов в организме;
- беременность;
- нарушения кровообращения;
- травмы области поясницы.
Симптомы острого пиелонефрита
Чаще всего у больных развивается острый правосторонний пиелонефрит. Это обусловлено анатомическими особенностями строения правой почки, что способствует возникновению в ней застойных явлений.
Клинические проявления острого воспаления почечной ткани во многом зависят от формы и протекания патологического процесса. Относительно не тяжело протекает пиелонефрит серозной формы. С выраженной клинической картиной протекает пиелонефрит гнойной формы.
Для острого пиелонефрита характерны следующие симптомы:
- появление тупых ноющих болей в области поясницы;
- резкое повышение температуры тела (до 38,5-39,0);
- дизурические явления (нарушение оттока мочи);
- озноб, лихорадка;
- нарастающая слабость;
- усиленное потоотделение;
- тахикардия, одышка, мышечные и головные боли.
При двустороннем остром пиелонефрите болевые ощущения бывают разной интенсивности, иногда у больного возникает ощущение, что болит вся спина и живот. При гнойном пиелонефрите характер болей напоминает почечную колику – больной беспокоен, мечется, не может найти удобное положение тела.
Расстройство мочеиспускания характеризуется частыми позывами к опорожнению мочевого пузыря и преобладанием ночного диуреза над дневным. Во время пальпации живота врач отмечает болезненность в области поражения.
Часто, в первые дни развития пиелонефрита наблюдаются характерные симптомы раздражения брюшины, поэтому на раннем этапе диагностика при помощи пальпации крайне затруднена.
В большинстве случаев острый пиелонефрит сопровождается появлением отеков и повышением артериального давления.
Лабораторная диагностика острого пиелонефрита
При лабораторных исследованиях анализа крови выявляют:
- нейтрофильный лейкоцитоз,
- увеличение СОЭ,
- незначительную протеинурию.
Обнаружение белка в моче обусловлено пиурией. Для острой формы пиелонефрита наиболее характерно появление гноя в моче, большого количества эритроцитов. Особенно выражены такие проявления при сопутствующем воспалении мочевого пузыря.
Больным с острой формой пиелонефрита в обязательном порядке назначают бактериологическое исследование анализа мочи. С этой целью мочу собирают при помощи катетеризации, чтобы в пробирку не попали бактерии из окружающей среды или наружных половых органов. Как правило, у 90% больных выявляют патогенную бактериальную флору во время исследования.
При затяжном пиелонефрите и отсутствии адекватной терапии, у больного со временем снижается фильтрационная способность почечных клубочков, в результате этого в крови начинают скапливаться азотистые соединения (повышается уровень мочевины и ацетона в крови), быстро развивается уремия. В некоторых случаях острый пиелонефрит может протекать без выраженной клинической картины, особенно это характерно для детей и беременных женщин. В этих случаях заболевание диагностируют при помощи развернутых лабораторных исследований.
Пиелонефрит с маловыраженной клинической симптоматикой диагностируют при помощи подсчета количества лейкоцитов в анализе мочи, а также во время бактериологического посева мочи на питательную среду.
Особой и редко встречающейся формой острого пиелонефрита является папиллярный некроз – заболевание почек, появляющееся у пожилых женщин с сахарным диабетом.
Этот вид пиелонефрита характеризуется острым началом: у больных резко повышается температура тела до 39,0-40,0 градусов, в анализе мочи наблюдается выраженная гематурия и пиурия, быстро нарастают симптомы интоксикации и септического состояния.
С какими заболеваниями можно спутать острый пиелонефрит?
При остром начале пиелонефрита, жалобах больного на тупые боли в пояснице, появление дизурических расстройств и изменений в анализах мочи и крови, диагностировать заболевание не составляет особого труда.
Однако при постановке диагноза следует помнить, что закупорка мочевыводящих путей патологическим экссудатом может не изменять состав мочи, тогда эритроциты и лейкоциты в моче отсутствуют. Именно поэтому при диагностике пиелонефрита больным назначают несколько лабораторных исследований мочи и крови, с периодичностью в 1-2 дня.
Труднее дифференцировать пиелонефрит при наличии сопутствующих воспалительных процессов в органах мочевыводящей системы и при течении заболевания с маловыраженной симптоматикой.
Острый пиелонефрит нужно дифференцировать от острого цистита. Для этого медики используют метод трех стаканной пробы: при воспалении мочевого пузыря третья проба мочи содержит большое количество различных форменных элементов.
Кроме этого, цистит протекает с более яркими дизурическими проявлениями – сильными болями, жжением при опорожнении мочевого пузыря, частыми позывами к мочеиспусканию и выделением нескольких капель крови в конце мочеиспускания.
Кроме лабораторных методов диагностики острого пиелонефрита обязательно используют рентгенографию почек, экскреторную урографию с введением контрастного вещества в вену и изотопную ренографию.
Течение острого пиелонефрита и прогноз
При своевременном обращении больного к врачу и правильно назначенном лечении, течение острой формы пиелонефрита благоприятное. Так как основой терапии воспаления почек являются антибиотики, то к оперативному вмешательству прибегают крайне редко. При тщательном соблюдении врачебных рекомендаций у больного уже через 2 недели наблюдается значительное улучшение состояния.
При игнорировании указаний врача, несоблюдении графика приема лекарственных препаратов, самостоятельном уменьшении дозы антибиотика и отказа от диеты у многих пациентов наблюдается рецидив заболевания, который в дальнейшем может привести к переходу острого пиелонефрита в хроническую форму.
Кроме этого, течение острой формы пиелонефрита в некоторых случаях может осложниться развитием абсцесса почки или гнойным воспалением околопочечной клетчатки. В редких случаях острый пиелонефрит приводит к уросепсису и развитию почечной недостаточности. При запущенном течении пиелонефрита у больного быстро развивается септический шок.
Примерно 80% больных полностью излечиваются от пиелонефрита, при соблюдении всех указаний врача и своевременно поставленном диагнозе. У остальных наблюдается переход острого воспалительного процесса в хроническую форму.
Лечение острого пиелонефрита
Во время острой стадии воспалительного процесса в почках больной должен обязательно соблюдать постельный режим, пока не исчезнут явления дизурии, и не нормализуется температура тела.
Больной обязательно должен соблюдать лечебную диету. При пиелонефрите показан стол №7. Диета заключается в исключении острых блюд, специй, консервов, кофе и крепкого чая, спиртных напитков. Ограничивают суточную дозу поваренной соли (до 4-5 г.), чтобы не провоцировать застой жидкости в организме и развитие отеков.
С целью естественного промывания мочевыводящих путей и почек больному рекомендуют обильное питье до 3 л в сутки, при условии, что нет артериальной гипертензии. С этой целью отлично подходят минеральные воды типа Миргородская, Ессентуки, Нафтуся, Березовская. Природным антисептическим эффектом обладает морс из брусники, клюквы, малины.
Пища должна легко усваиваться организмом. Больному рекомендуются вегетарианские супы, нежирная отварная или тушеная рыба, овощные блюда, каши, яйца, паровые омлеты, печеные яблоки.
При выраженном болевом синдроме больному показан прием анальгетиков. При мучительных расстройствах мочеиспускания назначают свечи с папаверином ректально или с белладонной.
При ярко выраженной клинике назначают антибиотики широкого спектра действия, к которым чувствительны возбудители инфекции. В комбинации с основным антибиотиком часто назначают препараты группы нитрофуранов (фурадонин, фуразолидон), нитроксолин и другие.
Пи запущенном воспалительном процессе и гнойных формах пиелонефрита больному показано внутривенное введение антибиотиков. Как правило, антибиотикотерапию применяют до тех пор, ока у больного не нормализуется температура тела, не улучшатся анализы крови и мочи. В среднем лечение пиелонефрита длится 10-14 дней, при необходимости возможно и до 1 месяца.
При отсутствии терапевтического эффекта от антибиотиков и нарастающем септическом состоянии у больного встает вопрос о хирургическом удалении пораженной почки (при условии, что вторая почка нормально функционирует). После лечения острого пиелонефрита такие больные еще год должны наблюдаться у участкового терапевта.
Профилактика пиелонефрита
Профилактика возникновения пиелонефрита заключается в санации в организме очагов хронической инфекции – кариозных зубов, хронического воспаления небных миндалин, лечения холецистита, гайморита и других заболеваний. Помните, что при воспалительных заболеваниях органов мочевыделительной системы нельзя заниматься самолечением, так как часто обычный цистит может привести к распространению инфекции в почки.
- Очень важно следить за личной интимной гигиеной (особенно девушкам и женщинам), так как пиелонефриту способствует восходящая инфекция по мочевым путям.
- При имеющихся проблемах в виде камней и песка в мочевом пузыре, мочеточниках следует своевременно их устранять, так как механические препятствия, мешающие нормальному оттоку мочи приводят к растяжению почечной лоханки, развитию в ней застойных явлений и последующему воспалению почки.
- Во избежание инфицирования мочевыводящих путей во время диагностических процедур (цистоскопии, катетеризации мочевого пузыря и других), врач должен соблюдать меры асептики и антисептики.
При обнаружении симптомов пиелонефрита не медлите с обращением к врачу! Своевременно поставленный диагноз и начатое лечение позволит избежать перехода заболевания в хроническую форму.
Источник: https://bezboleznej.ru/ostryj-pielonefrit
Острый пиелонефрит: причины, симптомы и лечение острого пиелонефрита
Дата обновления: 14.05.2019
Острый пиелонефрит — это неспецифическое воспалительное заболевание почек, часто встречающееся в практике врачей-урологов. Возникает как следствие бактериальной атаки.
Бактериальные агенты могут попасть в почки через кровь или из мочевыводящих путей, то есть могут быть экзогенными или эндогенными. В патологический процесс вовлекаются чашечно-лоханочная система и межуточные ткани почек.
Острый пиелонефрит возникает чаще у женщин и маленьких детей, что можно объяснить особенностями анатомии и физиологии. Почему возникает данное заболевание и кто более других подвержен риску?
В клиническом течении заболевания отмечается некая стадийность. Стадия заболевания соответствует тем патоморфологическим изменениям, которые возникают в почке.
Начальная стадия развития патологии ассоциируется с серозным воспалением. На данном этапе наблюдаются незначительное увеличение, некоторое напряжение пораженного органа (почки) и периваскулярная инфильтрация.
Если пациент своевременно обращается за помощью к специалистам, то на данной стадии процесс можно купировать при помощи консервативной терапии. В этом случае происходит обратное развитие патологии и наступает полное выздоровление.
При других обстоятельствах острый пиелонефрит прогрессирует и переходит в стадию гнойно-деструктивного поражения почки.
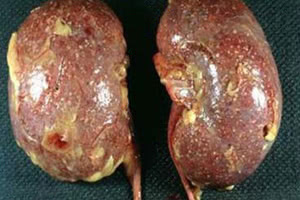
Следующая стадия называется апостематозный пиелонефрит. Это гнойно-воспалительное заболевание, для которого характерно образование множества мелких гнойничковых образований в корковом веществе почки.
В отсутствие адекватной терапии эти гнойнички могут сливаться в один большой очаг нагноения, который имеет название «карбункул почки». Такое образование имеет диаметр до двух сантиметров и может носить как одиночный, так и множественный характер.
Данное состояние опасно тем, что на фоне карбункулов и гнойничков может образовываться абсцесс почки. Данное состояние угрожает излитием гнойного содержимого абсцесса в паранефральную клетчатку.
При своевременном лечении очаги инфильтрации имеют тенденцию к заживлению с образованием рубцов, состоящих из соединительной ткани.
Прогноз и профилактика острого пиелонефрита
Основа успешного лечения острого пиелонефрита — своевременное оказание пациенту адекватной медицинской помощи. Прогноз принято считать условно благоприятным в том случае, если медикаментозная терапия привела к полному излечению. Примерно у трети пациентов острый пиелонефрит со временем переходит в хроническую форму, и тогда прогноз принято считать неблагоприятным.
Хронический пиелонефрит может стать причиной ряда достаточно серьезных состояний, которые принято считать угрожающими жизни пациента. В некоторых случаях возможен летальный исход. Среди таких состояний самыми серьезными считаются: уросепсис, почечная недостаточность, бактериотоксический шок и т.д.
Профилактика заключается в лечении очагов воспаления, которые могут стать причиной возникновения пиелонефрита. Профилактика мочекаменной болезни позволяет устранить причины возможной обструкции мочевыводящей системы. Нужно соблюдать правила гигиены внешних половых органов, что позволяет избежать восходящего инфицирования.
Острый пиелонефрит, симптомы и лечение которого могут быть разнообразными, успешно предотвращается, если пациент следует принципам здорового образа жизни, диетического питания, и постоянно употребляет нужное количество жидкости. Противорецидивное лечение заключается в приеме отваров лекарственных трав, клюквенного морса с метионином и минеральной воды («Смирновская», «Славяновская») на протяжении двух недель.
Существует ряд предрасполагающих факторов, способствующих развитию данного заболевания:
- Существуют особые условия, «помогающие» ретроградному движению мочи снизу вверх или так называемому лоханочно-почечному рефлюксу. Такой патологический заброс мочи из лоханок в другие структуры почек может быть следствием различных пороков развития мочевыводящих путей, а именно:
- слабая мускулатура или патологическое сужение мочеточника;
- удвоение почечных лоханок или мочевыводящих путей;
- мочекаменная болезнь;
- склероз шейки мочевого пузыря;
- аденома предстательной железы.
- Тяжелые общие патологии:
- сахарный диабет;
- туберкулез;
- цирроз печени.
- Иммунодефицит различного генеза.
- Тяжелые формы авитаминоза.
- Длительный прием гормональных пероральных контрацептивов.
Основная причина возникновения пиелонефрита — это различная инфекция. В большинстве случаев возбудителем является кишечная и синегнойная палочки, энтерококк, стафилококк, стрептококк и т.д. Источниками инфекции могут стать такие заболевания, как:
- хронический тонзиллит;
- кариес зубов;
- фурункулез;
- мастит;
- воспаление тканей вокруг прямой кишки или парапроктит;
- панариций;
- холецистит;
- бронхит;
- уретрит;
- воспаление придатков яичников у женщин;
- воспаление предстательной железы или простатит;
- цистит и т.д.
Проникать в ткани почек инфекция может через кровоток, лимфу или мочевыводящие пути. Если инфекция попадает в почку из первичных очагов воспаления в мочеполовых органах, то принято говорить о первичном остром пиелонефрите.
При лоханочно-почечном рефлюксе почки увеличены в объеме, полнокровны и имеют признаки воспаления.
Изменения затрагивают слизистую оболочку лоханок, которая становится отечной и воспаленной, со временем возникают характерные изъязвления и может наблюдаться скопление воспалительного выпота.
Болезнь быстро прогрессирует, и могут возникать деструктивно-дегенеративные явления, а также формироваться абсцессы или множественные гнойничковые поражения мозгового или коркового слоя почки. Порой происходящие изменения могут стать необратимыми, что приводит к хронизации пиелонефрита.
Для данного заболевания характерно острое начало. Среди значимых диагностических признаков отмечают гипертермический синдром с повышением температуры тела пациента до 39-41 градусов. Температура держится постоянно или с незначительными скачками на несколько градусов. В некоторых случаях повышение температуры является незначительным (субфебрильные показатели).
Другой, весьма значимый симптом острого пиелонефрита, — озноб. Данное состояние обычно предшествует повышению температуры. При наличии гнойного процесса, озноб в течение суток может повторяться многократно и имеет достаточно сильную интенсивность.
Пациент испытывает и другие явления общей интоксикации организма, а именно: общую слабость, разбитость, суставные и мышечные боли, острую головную боль (в районе лобной доли), тошноту и даже рвоту.
Выраженность тех или иных симптомов острого пиелонефрита зависит от того, есть нагноение в почках или его нет.
При гнойном процессе все симптомы выражены очень сильно, а при его отсутствии — некоторые отсутствуют вовсе.
Через некоторое время (1-2 часа) после повышения температуры у пациента появляются затяжные, изнуряющие поты. После этого температура тела резко падает, может развиться значительная слабость и понизиться артериальное давление.
Все вышеперечисленные симптомы могут повторяться несколько раз в течение дня. Кроме общих проявлений пиелонефрита могут появиться местные признаки воспаления:
- болевой синдром различной интенсивности (боль в пояснице, иррадиирущая в лобковую область, половые органы, бедра, левое подреберье, спину и т.д.);
- частые позывы к выделению мочи;
- боли при мочеиспускании.
Вторичный острый пиелонефрит помимо прочих симптомов может сопровождаться почечными коликами. Если не устранена причина обструкции, то приступы почечной колики могут рецидивировать. Более того, при сильной общей интоксикации организма у пациента может наблюдаться некая спутанность сознания, галлюцинации и бред.
Обнаружили симптомы данного заболевания? Звоните Наши специалисты проконсультируют Вас!
Большое диагностическое значение имеет первичный физикальный осмотр пациента, включающий опрос пациента и сбор анамнеза, а также пальпацию и перкуссию.
Данный метод исследования хорош тем, что не требует от врача практически никакого специального оборудования, а значит, может применяться в любых условиях. При пальпации может быть обнаружено увеличение почки в размерах, ее подвижность, консистенция и особенности структуры поверхности.
При перкуссии можно обнаружить болезненность почки. При остром пиелонефрите пациентам показан гинекологический (у женщин) или ректальный осмотр (у мужчин).
Следующий этап обследования — лабораторные исследования мочи. Назначают общий анализ мочи и бактериологический посев. Общий анализ может выявить лейкоциты и белки, реже — эритроциты (при вторичном варианте течения заболевания).
Бактериологические исследования нужны для определения бактериальных агентов, спровоцировавших развитие острого пиелонефрита.
Исследования помогают врачу выбрать адекватные методы антибактериальной терапии путем подбора препаратов, к которым данный агент имеет высокую чувствительность.
Для диагностики и наблюдения за динамикой течения заболевания принято использовать визуализирующие методы исследования, а именно: ультразвуковое исследование, КТ и МРТ и т.д.
Эти методы позволяют врачу точно определить характер произошедших изменений, распространенность патологического процесса, выявить причину обструктивных изменений верхних отделов мочеиспускательного тракта.
Также могут быть визуализированы элементы деструкции, их размер и характер.
Не утратили своей актуальности и рентгенологические исследования. Самое информативное из них при остром пиелонефрите — урография. На снимке хорошо видны тени почек, что позволяет делать выводы об их размерах, структуре и наличии патологических изменений. Также применяют другие методы рентгенологического исследования:
- почечная ангиография;
- нефросцинтиграфия;
- ретроградная пиелоуретерография.
При подозрении на острый пиелонефрит необходимо провести дифференциацию с приступом острого аппендицита, холецистита, аднексита и холангита. Только полный спектр диагностических мероприятий дает гарантию дальнейшего успешного лечения.
Если человек обнаружил у себя или своих близких симптомы, описанные выше, то следует немедленно обратиться за медицинской помощью (вызвать «Скорую помощь» или обратиться в приёмный покой любой ближайшей больницы). Острый пиелонефрит требует немедленной госпитализации пациента. Только в условиях стационара возможно полное обследование и наблюдение за динамикой клинического течения заболевания.
Терапия при остром пиелонефрите направлена на устранение первопричины заболевания. Прежде всего, необходим курс антибиотикотерапии.
С этой целью проводят антибиотикограмму — специальный тест, позволяющий определить чувствительность возбудителя инфекции к тем или иным антибиотикам.
Высокую эффективность показали антибиотики широкого спектра действия, в частности препараты цефалоспоринового ряда и аминогликозиды. Наряду с антибиотиками принято назначать нестероидные противовоспалительные препараты, а также сопутствующую и симптоматическую терапию:
- иммуностимуляторы;
- препараты, способствующие дезинтоксикации;
- нитрофураны и т.д.
Если имеют место обструктивные нарушения, то усилиями врачей необходимо восстановить естественный ток мочи по всем органам мочеиспускательного канала.
Для обеспечения нормального движения мочи по мочевыводящим путям проводят катетеризацию лоханок при помощи специального катетера. Если такой подход не оценивается врачом как эффективный, то может быть принято решение о наложении нефростомы.
Данный метод предусматривает выведение специальной трубки из лоханки на поверхность тела, через которую моча выделяется в специальный мочеприёмник.
При гнойных поражениях почки или различных деструктивных процессах возможно применение хирургических методов лечения. В случаях, когда орган сохранить не удается и возникают состояния, угрожающие жизни пациента, проводят операцию по удалению почки.
Помимо медикаментозной терапии пациенту показан постельный режим, диетическое питание и физиотерапевтические процедуры в соответствии с назначениями лечащего врача.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Остались вопросы?
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Источник: https://www.medcentrservis.ru/disease/ostriy-pielonefrit/
Острый пиелонефрит
Острый пиелонефрит – это неспецифическое воспалительное поражение паренхимы почек. Для патологии характерна высокая лихорадка с ознобами и потоотделением, головная боль, миалгии, артралгии, общее недомогание, боль в пояснице, изменения в моче по типу лейкоцитурии и пиурии. Диагностика включает микроскопическое и бактериологическое исследование мочи, УЗИ почек; при необходимости – проведение экскреторной урографии, радиоизотопных исследований, томографии. Назначается диета, обильное питье, антибиотики, нитрофураны, спазмолитики. При обструктивном пиелонефрите показана установка мочеточникового катетера-стента или пункционная нефростомия; при гнойно-деструктивных процессах – декапсуляция почки или нефрэктомия.
Острый пиелонефрит является наиболее частым заболеванием почек в современной урологии.
Патология нередко возникает в детском возрасте, когда нагрузка на почки очень интенсивна, а их морфо-функциональное развитие еще не завершено. Девочки страдают в 10 раз чаще мальчиков.
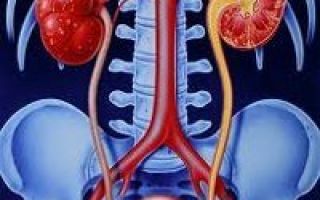
В возрасте до 40 лет среди больных преобладают женщины, в старшей возрастной группе отмечается превалирование пациентов мужского пола. Возможно поражение одной или обеих почек.
Острый пиелонефрит
Острый пиелонефрит развивается при эндогенном или экзогенном проникновении патогенных микроорганизмов в почку. Обычно патология вызывается кишечной палочкой (в 50% случаев), протеем, синегнойной палочкой, реже – стафилококками или стрептококками.
При первичном процессе инфекция может попадать в почку гематогенным путем из первичных очагов воспаления в мочеполовых органах (при аднексите, цистите, простатите и др.) или из отдаленных органов.
Реже инфицирование происходит по восходящему механизму, по стенке или просвету мочеточника (при пузырно-мочеточниковом рефлюксе).
Вторичный острый пиелонефрит связан с нарушением пассажа мочи на фоне стриктур мочеточника, обструкции мочеточника камнем, стриктур и клапанов уретры, аденомы предстательной железы, рака простаты, фимоза, нейрогенного мочевого пузыря. Предрасполагающими моментами к развитию данной формы заболевания служат переохлаждение, обезвоживание, гиповитаминоз, переутомление, респираторные инфекции, беременность, сахарный диабет.
Воспаление связано не только с микробной инвазией, но и попаданием содержимого лоханки в интерстициальную ткань, что обусловлено обратным током мочи, т. е. форникальным рефлюксом. Почки полнокровны, несколько увеличены.
Слизистая почечных лоханок отечна, воспалена, изъязвлена; в лоханках может находиться воспалительный экссудат. В дальнейшем в мозговом и корковом слое почки могут формироваться многочисленные гнойники или абсцессы; иногда отмечается гнойно-деструктивное расплавление почечной паренхимы.
Стадии острого пиелонефрита отвечают морфологическим изменениям, происходящим в почке.
Начальная фаза серозного воспаления характеризуется увеличением и напряжением почки, отеком околопочечной клетчатки, периваскулярной инфильтрацией межуточной ткани.
При своевременном соответствующем лечении данная стадия подвергается обратному развитию; в противном случае – переходит в стадию гнойно-деструктивного воспаления. В стадии гнойного воспаления выделяют фазы апостематозного пиелонефрита, карбункула и абсцесса почки.
Апостематозный (гнойничковый) пиелонефрит протекает с образованием в корковом слое почки множественных мелких гнойничков размером 1-2 мм.
В случае слияния гнойничков может образовываться локальный нагноительный очаг — карбункул почки, не имеющий наклонности к прогрессирующему абсцедированию. Карбункулы имеют размер от 0,3 до 2 см, могут быть одиночными или множественными.
При гнойном расплавлении паренхимы формируется почечный абсцесс. Опасность абсцесса почки заключается в возможности опорожнения сформировавшегося гнойника в паранефральную клетчатку с развитием гнойного паранефрита или забрюшинной флегмоны.
При благоприятном исходе инфильтративные очаги постепенно рассасываются, замещаясь соединительной тканью, что сопровождается образованием рубцовых втяжений на поверхности почки. Рубцы вначале имеют темно-красный, затем — бело-серый цвет и клиновидную форму, на разрезе доходящую до лоханки.
Острый пиелонефрит может быть первичным (необструктивным) и вторичным (обструктивным).
Первичный вариант заболевания протекает на фоне нормального оттока мочи из почек; вторичный связан с нарушением проходимости верхних мочевых путей вследствие их внешнего сдавления или обструкции.
По характеру воспалительных изменений патология может носить серозный или гнойно-деструктивный характер (пиелонефрит апостематозный, абсцесс или карбункул почки).
Течение характеризуется местной симптоматикой и признаками выраженного общего инфекционного процесса, которые различаются в зависимости от стадии и формы заболевания.
Серозный пиелонефрит протекает более спокойно; при гнойном воспалении развиваются ярко выраженные клинические проявления.
При остром необструктивном процессе преобладают общие симптомы инфекции; при обструктивном – местная симптоматика.
Клиника острого необструктивного пиелонефрита развивается молниеносно (от нескольких часов до одних суток). Появляется недомогание, слабость, потрясающие ознобы со значительным повышением температуры до 39-40 °С, обильное потоотделение. Значительно ухудшает самочувствие головная боль, тахикардия, артралгия, миалгия, тошнота, запор или понос, метеоризм.
Из местных симптомов отмечается боль в пояснице, распространяющаяся по ходу мочеточника в область бедра, иногда – в живот и спину. По характеру боль может быть постоянной тупой или интенсивной. Мочеиспускание, как правило, не нарушено; суточный диурез уменьшается за счет обильной потери жидкости с потом. Пациенты могут обращать внимание на помутнение мочи и ее необычный запах.
Вторичный пиелонефрит, вызванный обструкцией мочевых путей, обычно манифестирует с почечной колики. На высоте болевого приступа возникает лихорадка с ознобом, головная боль, рвота, жажда.
После обильного потоотделения температура критически снижается до субнормальных или нормальных цифр, что сопровождается некоторым улучшением самочувствия.
Однако если фактор обструкции мочевых путей не будет ликвидирован в ближайшие часы, то приступ колики и подъема температуры повторится вновь.
Гнойные формы патологии протекают с упорной болью в пояснице, лихорадкой гектического типа, ознобами, резким напряжением мышц брюшной стенки и поясничной области. На фоне выраженной интоксикации может отмечаться спутанность сознания и бред.
В процессе распознавания острого пиелонефрита важны данные физикального обследования. При пальпации поясничной области и подреберья оценивают размеры почки, консистенцию, структуру поверхности, подвижность, болезненность.
Почка обычно увеличена, мышцы поясницы и живота напряжены, поколачивание ребром ладони по XII ребру – болезненно, симптом Пастернацкого положителен. У мужчин необходимо проведение ректального осмотра простаты и пальпации мошонки, у женщин — вагинального исследования.
Дифференциальная диагностика проводится с аппендицитом, холециститом, холангитом, аднекситом.
- Лабораторная диагностика. В моче отмечается тотальная бактериурия, незначительная протеинурия, лейкоцитурия, при вторичном поражении – эритроцитурия. Бактериальный посев мочи позволяет определиться с видом возбудителя и его чувствительностью к противомикробным препаратам. Показатели крови характеризуются анемией, лейкоцитозом, повышением СОЭ, токсической зернистостью нейтрофилов.
- УЗИ почек. Используется не только при диагностике, но и для динамического контроля процесса лечения. Ценность данных эхоскопии заключается в возможности визуализации деструктивных очагов в паренхиме, состояния паранефральной клетчатки, выявления причины обструкции верхних мочевых путей.
- Рентгеновские методики. При обзорной урографии обращает внимание увеличение размеров почек, выбухание контура при абсцессе или карбункуле, нечеткость очертаний паранефральной клетчатки. С помощью экскреторной урографии определяется ограничение подвижности почки при дыхании, что является характерным признаком острого воспалительного процесса. Точное выявление деструктивных очагов, причин и уровня обструкции при остром гнойном пиелонефрите возможно при помощи КТ почек.
Проводится госпитализация пациента; лечение осуществляется под контролем врача-уролога. Терапевтическая тактика при необструктивном и обструктивном остром пиелонефрите, серозной и гнойно-деструктивной форме различается. К общим мероприятиям относится назначение постельного режима, обильного питья (до 2–2,5 л в сутки), фруктово-молочной диеты, легкоусвояемого белкового питания.
При первичном варианте воспаления сразу начинается патогенетическая терапия, основу которой составляют антибиотики, активные в отношении грамотрицательной флоры, — цефалоспорины, аминогликозиды, фторхинолоны. При выборе противомикробного препарата также учитываются результаты антибиотикограммы. Дополнительно назначаются НПВС, нитрофураны, иммунокорректоры, дезинтоксикационная терапия.
При выявлении обструкции первоочередной мерой служит декомпрессия — восстановление уродинамики в пораженной почке. С этой целью предпринимается катетеризация лоханки мочеточниковым катетером или катетером-стентом, в некоторых случаях – пункционное наложение чрескожной нефростомы.
При наличии гнойно-деструктивных очагов прибегают к декапсуляции почки и наложению нефростомы, с помощью чего достигается уменьшение внутрипочечного давления. При обнаружении сформировавшихся гнойников производится их вскрытие. В случае тотального поражения почечной паренхимы и невозможности органосохраняющей тактики выполняется нефрэктомия.
Своевременная адекватная терапия позволяет достичь излечения острого пиелонефрита у большинства пациентов в течение 2-3 недель.
В трети случаев отмечается переход в хроническую форму (хронический пиелонефрит) с последующим склерозированием почки и развитием нефрогенной артериальной гипертензии.
Среди осложнений может встречаться паранефрит, ретроперитонит, уросепсис, почечная недостаточность, бактериотоксический шок, интерстициальная пневмония, менингит. Тяжелые септические осложнения ухудшают прогноз и нередко становятся причиной летального исхода.
Профилактикой является санация очагов хронического воспаления, которые могут служить источниками потенциального гематогенного заноса возбудителей в почки; устранение причин возможной обструкции мочевых путей; соблюдение гигиены мочеполовых органов для недопущения восходящего распространения инфекции; соблюдение условий асептики и антисептики при проведении урологических манипуляций.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_urology/acute-pyelonephritis



 Из инструментальных методов исследования назначаются: УЗИ почек и брюшной полости, компьютерная томография или рентген для выявления структурных изменений пораженных почек
Из инструментальных методов исследования назначаются: УЗИ почек и брюшной полости, компьютерная томография или рентген для выявления структурных изменений пораженных почек