- 13 Октября, 2018
- Другие состояния
- Natali Mikhaelis
Заболевания брюшной полости являются довольно опасными и нуждаются в незамедлительном хирургическом вмешательстве. Симптоматика этих болезней весьма обширна и пересекается с признаками воспаления легких, а также инфарктом миокарда. Но отличие заключается в том, что такие острые состояния не требуют незамедлительного хирургического вмешательства. Итак, давайте более подробно ознакомимся с тем, какие могут быть заболевания брюшной полости.
Общая характеристика
Воспалительные недуги органов брюшины представляют собой целый клинический комплекс симптомов, которые возникают на фоне болезни или повреждений. В большинстве случаев устранять заболевания брюшной полости можно с помощью хирургического вмешательства.
Изначальное обследование, как правило, осуществляется в домашних условиях или в поликлинике. Чем позже пациент обратится за помощью к специалисту, тем хуже будет прогноз на выздоровление.
Именно поэтому при появлении первых признаков заболевания брюшной полости необходимо немедленно обратиться в медицинское учреждение.
Сбор анамнеза
Чтобы доктор поставил правильный диагноз, он должен тщательно собрать анамнез. Практически все повреждения и заболевания органов брюшной полости протекают со схваткообразными болями в зоне живота.
Однако этот симптом является субъективным, который нуждается в уточнении. Возможно, болезненность органов брюшной полости начала ощущаться после употребления пищи или же после удара в живот.
Кроме того, причиной сильной болезненности может быть употребление алкоголя или падение.
Наряду с главным симптомом болезненность может также сопровождаться колющими и режущими ощущениями.
У некоторых пациентов симптомы заболевания брюшной полости сопровождаются иррадиацией болезненности в область лопатки, поясницы, паха, а также в зону мошонки.
Специалист должен уточнить, какой является частота болей, как давно они беспокоят больного. Может быть, это загрудинная или опоясывающая боль.
Параллельно с болевыми ощущениями воспалительные заболевания брюшной полости могут сопровождаться тошнотой и рвотой. Если появилась рвота, то важно выяснить, какой она была: неукротимой или изнуряющей. Также следует обратить внимание на то, из чего состоят рвотные массы. Если выходит слизь, то необходимо обратить внимание на запах и цвет.
Противоположным признаком рвоты является вздутие живота или запор. В этом случае важно уточнить, страдает больной запорами или нет, а также выяснить наличие или отсутствие крови в кале. Чтобы правильно поставить диагноз, специалист должен провести дифференциальную диагностику острых заболеваний органов брюшной полости.
Возможные причины недуга
Болезни органов в брюшной полости могут проявиться по следующим причинам:
- Повреждения в области живота, например, удар.
- Острый воспалительный процесс, например, перитонит.
- Механические повреждения, по причине которых у пациента развивается непроходимость.
- Нарушение в работе артериального и венозного кровообращения. Подобные проблемы могут быть причиной развития инфаркта кишечника, а в некоторых случаях может начаться гангрена в результате кишечной непроходимости.
- Перфорация полового органа.
- Кровотечения в желудочно-кишечном тракте или брюшине.
- Воспалительные процессы, которые протекают в женских половых органах, например, некроз, внематочная беременность, опухоли, перекрут ножки кисты и многое другое.
Непроходимость кишечника
Неотложные заболевания органов брюшной полости включают в себя острую кишечную непроходимость. Эта болезнь развивается на фоне нарушения, которое возникает в момент передвижения содержимого по кишечнику. Непроходимость подразделяется на полную или частичную.
Кроме того, выделяют функциональную или динамическую непроходимость, при которой может быть диагностирована спастическая непроходимость, которая является следствием отравления. Говоря о том, какие заболевания показывает УЗИ брюшной полости, то в такой перечень стоит включить именно эту.
Спровоцировать недуг может какое-нибудь инородное тело, а также наличие спаек в кишечнике. Паралитический вид патологии может возникнуть вследствие желчнокаменной или мочекаменной болезни.
Диагностика болезней органов брюшной полости в этом случае может быть сложной, так как она сопровождается большим количеством симптомов, которые очень похожи на признаки других заболеваний. Довольно часто пациенты принимают непроходимость кишечника за грыжу брюшной стенки.
Что касается механической непроходимости, то она развивается по причине внешних факторов, например, наружного давления, при завороте кишок, а также из-за сужения просвета в кишке. Признаки и симптомы болезни при кишечной непроходимости заключаются в следующем:
- Вздутие живота по причине запоров.
- Болезненные ощущения в зоне живота различного характера и интенсивности.
- Рвота и тошнота со зловонными рвотными массами.
В этих ситуациях состояние пациента ухудшается быстро, а черты лица становятся наиболее заостренными, также может исходить неприятный сильный запах. Пульс будет неравномерным, а давление может падать.
При появлении таких признаков необходимо осуществить неотложную помощь, которая заключается в следующем:
- Пациента надо уложить в постель.
- Разрешается ввести полиглюкин и глюкозу.
- Больной не должен есть и пить, можно только полоскать рот.
- Можно ввести раствор «Но-шпы» 2 % или раствор «Димедрола» 1 %.
После этого вызывается бригада скорой помощи для дальнейшей госпитализации, а также для сестринского ухода при заболевании органов в брюшной полости.
Острый аппендицит
Это острое воспалительное заболевание также подлежит незамедлительному оперативному вмешательству.
Если у человека возникает вопрос: «Что может болеть в брюшной полости справа?», то вполне вероятно, что у него воспалился аппендицит.
Болезненность будет полностью зависеть от того, где располагается этот орган. Кроме того, симптоматика может отличаться в зависимости от гнойного или простого аппендицита.
Характерным признаком этого воспалительного заболевания является резкая острая боль внизу живота, которая, как правило, проявляется приступами. Болевые ощущения локализуются в правой нижней части живота, после этого она может перейти на область желудка и пупка, а затем переместиться в зону справа.
На первоначальной стадии развития воспаления у пациента может появиться тошнота. Если аппендицит находится в зоне малого таза, то у больного может наблюдаться понос. Температура тела во время воспаления поднимается до 40 ˚С. Во время пальпации живота болезненность усиливается в правой нижней области.
Пока не прибыла скорая помощь, больному необходимо обеспечить покой, не давая при этом пить и есть. На эту область можно приложить пакет со льдом.
Если больной не попадет на протяжении 6 часов в медицинское учреждение, то ему можно ввести ампициллин или гентамицин. Сильную болезненность можно устранить с помощью инъекции анальгина.
В этой ситуации ни в коем случае нельзя применять грелку и слабительные средства.
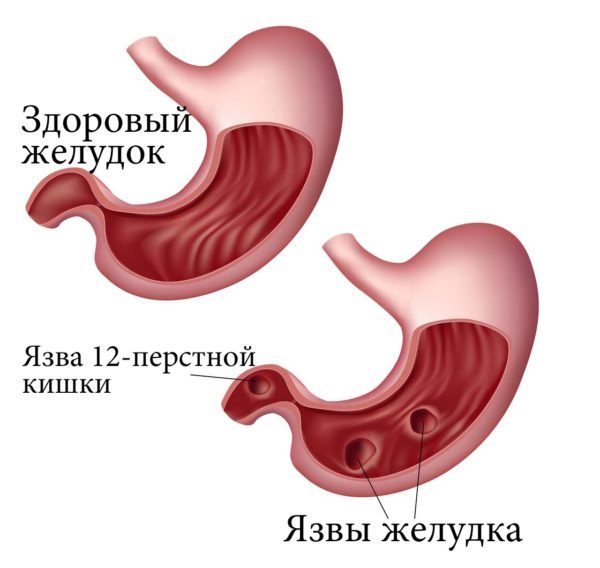
Прободная язва
Эта болезнь сопровождается внезапными болями в зоне живота. Редко появляется рвота, а если она и присутствует, то наблюдается после очередного приступа. Пациент не может сидеть или стоять, ему необходимо лежать, а в это время живот чем-то напоминает кусок дерева – такой же твердый. Клиническая картина этого заболевания очень похожа на симптомы острого аппендицита.
Лечение болезни при этом виде патологии подразумевает соблюдение постельного режима, а также отказ от питья и воды. До приезда специалистов ни в коем случае нельзя прогревать зону живота, промывать желудок, ставить клизму, а также давать больному слабительные средства. Пациенту можно лишь дать обезболивающее средство, например, «Трамал».
Защемление грыжи
Грыжа брюшных стенок сопровождается рвотой, которая состоит не только из употребленной пищи, но и из желчи. Параллельно с этим у пациентов проявляются симптомы непроходимости. В более запущенных случаях в области образования грыжи краснеет кожный покров, а сам орган выпячивается наружу, повышается температура тела, болезненность может отдавать в нижние конечности.
В такой ситуации пациенту показан постельный режим. Если нет возможности отвезти быстро больного в медицинское учреждение, то грыжу можно попытаться вправить самостоятельно. Для начала больному вводится обезболивающее средство, например, «Атропин» или «Но-шпа».
После этого он должен сходить в туалет. Затем пациент ложится на спину, приподнимает и слегка сгибает ноги, а под ягодицы укладывает подушку. Спустя 20 минут можно начинать аккуратно вправлять грыжу неторопливыми и мягкими движениями.
После такой процедуры больной не должен вставать с постели на протяжении минимум одних суток.
Мезентериальный острый тромбоз
Эта патология представляет собой нарушение в работе системы кровообращения, которое сосредоточено в брыжеечных сосудах. Болезнь может появиться на фоне эмболии или тромбоза, а характерной является для лиц пожилого и среднего возраста.
В зависимости от степени поражения сосудов, ощущаются острые боли, которые способны беспокоить пациента в зоне правой подвздошной области, во время повреждения основного ствола. Если пострадает нижняя брыжеечная артерия, то болезненность будет локализоваться в левой подвздошной области.
Что касается симптомов, то тромбоз очень похож на кишечную непроходимость, а также на острый аппендицит. У пациента может наблюдаться тахикардия, рвота и тошнота, задержка дефекации и вздутие живота.
Тромбоз этого типа принято относить к хирургическим заболеваниям органов, находящихся в брюшной полости, так как он реально несет немалую угрозу для жизни пациента. Летальность в случаях данной патологии равняется от 70 до 90 %.
Кровотечение желудочно-кишечного тракта
Клиническая картина этого острого состояния включает в себя внезапное открытие кровотечения. К сопутствующим признакам можно отнести: упадок сил, головокружение, пониженное давление, сильную рвоту, присутствие крови в рвотных массах. Каловые массы отличаются дегтеобразным оттенком, вокруг глаз пациента образуются желтые круги, наблюдается частый пульс, а также сильная потливость.
Довольно часто кровотечение появляется по причине осложнений язвы. Когда речь идет о не сильном кровотечении, которое характеризуется хронической формой, то у пациента может развиться малокровие. Обильное кровотечение считается хирургическим острым заболеванием органов в полости, поэтому нуждается в незамедлительном хирургическом вмешательстве.
Перитонит
В большинстве случаев перитонит развивается на фоне различного рода осложнений после операции на аппендиците, язвах, травмах или холецистите. Он характеризуется воспалениями, которые локализуются в области брюшины. Воспалительный процесс способен задевать лишь небольшую зону брюшины, а может также вовлечь в процесс всю брюшную область.
Острая форма этого заболевания сопровождается болезненными ощущениями, которые начинают увеличиваться во время движения. Пациент не может ни сидеть, ни ходить, только лежать.
Во рту все начинает пересыхать, больного мучает жажда, а на языке появляется белесый налет. Спустя некоторое время появляется рвота, а в рвотных массах присутствует плохо пахнущая коричневая жидкость.
Температура тела может увеличиваться до 39 ˚С и более.
Во время пальпации объем живота увеличивается, стенки брюшины становятся очень твердыми, а болезненность ощущается даже от малейшего прикосновения. Если же прослушать перистальтику, то можно четко услышать звуки. Когда в этой зоне стихают звуки, а также исчезает у больного икота, то это указывает на то, что он находится в довольно тяжелом состоянии.
Кроме постельного режима, до прибытия в медицинское учреждение пациенту можно ввести «Трамал» и «Гентамицин», чтобы снять сильные боли.
Повреждение органов
При проникающей ране практически во всех случаях появляется хирургическое заболевание полости. Если повреждается селезенка или печень, то у пациента, как правило, возникает внутрибрюшное кровотечение.
У раненого больного снижается давление, а также диффузная болезненность во всем животе. Во время повреждения полых органов или кишечника наблюдаются симптомы, которые характерны для воспаления брюшины.
Если же речь идет о небольших травмах, то можно использовать консервативное лечение. В тяжелых случаях не обойтись без оперативного вмешательства.
Острый холецистит
Эта болезнь сопровождается воспалением желчного пузыря. Сначала появляется внезапная боль в зоне правого подреберья. Наиболее распространенной причиной обострения недуга является желчнокаменная болезнь.
После диагностики хирургического заболевания специалист определяет тактику лечения. Вполне вероятно, что оперативное вмешательство будет производиться далеко не сразу после госпитализации.
Все будет зависеть от физического состояния больного.
Чтобы избежать возможных проблем, необходимо придерживаться мер профилактики заболеваний брюшной полости. Большинство из них подразумевает соблюдение правильного питания, своевременное лечение уже имеющихся болезней, а также регулярное посещение специалиста в целях проведения обследования. Надеемся, что в нашей статье вы нашли ответы на все интересующие вас вопросы.
Источник: https://SamMedic.ru/427405a-zabolevaniya-bryushnoy-polosti-prichinyi-simptomyi-diagnostika-i-lechenie-organyi-bryushnoy-polosti
Раздражение брюшины: диагностика, симптомы, лечение
Брюшина представляет из себя тонкую серозную оболочку, располагающуюся на основе соединительных тканей.
Внутренняя поверхность брюшной стенки покрыта одинарным слоем мезотелия, как и органы, которые располагаются в ее полости. У каждого человека в брюшной полости расположены нервные окончания.
Любой воспалительный процесс или негативное воздействие на нервные окончания могут привести к раздражению брюшной полости.
Характеристика недуга
Брюшная полость делится на:
- париентальную,
- васцеральную.
Поверхность брюшной полости у человека составляет до 2 м². В мужском организме строение брюшины замкнутое. В организме женщины брюшная полость имеет контакт с внешней средой при помощи отверстий фаллопиевых труб.
В эпителиальной ткани, называемой мезотелием, выделяется жидкость, способствующая облегчению внутренних органов и позволяет им беспрепятственно скользить в брюшном пространстве.
Кроме того, в данной жидкости присутствуют иммунные молекулы, клетки и антитела, способствующие поддержанию здорового состояния всего организма.
Функции, выполняемые брюшной полостью
Брюшная полость выполняет следующие функции:
- Экссудативная (выделяет жидкость и фибрин)
- Барьерная (защищает органы брюшины от внешнего воздействия и раздражителей, противостоит попаданию инфекционных бактерий, вырабатывая при этом специальные защитные вещества).
Основным свойством брюшной полости является всасывание, жидкость способна активно проникать через нее.
Суть патологии
Раздражение брюшной полости возникает, как правило, из-за отека, который нарушает обменные процессы в указанном органе. Чтоб разобраться в вопросе о том, что же является раздражением следует знать, что в брюшине располагаются нервные клетки и окончания.
На париетальную область воздействуют нервные окончания межреберного пространства, поэтому она очень чувствительна к любым видам воздействий: механическому, физическому либо химическому. Возникающая в такой области боль четко локализируется.
На висцеральную область оказывает воздействие вегетативная взаимосвязь органа с центральной нервной системой. Боль в висцеральной области не локализируется, в связи с чем тяжело установить место возникновения воспаления.
В тазовом отделе больной также чувствует боль неясного расположения. Брюшины малого таза пластична и имеет высокое напряжение мышц, поэтому не оказывает острой реакции на воспаления.
Боль в брюшной полости можно классифицировать на:
- висцеральную (острая боль вокруг пупка)
- соматическую (сильная боль, точка которой четко локализируется больным)
- отраженную (возникает из-за воспалений в расположенных по соседству органах или при патологиях головного мозга.
Характерные признаки
Симптомы раздражения брюшной полости в медицинской литературе обозначены по авторам, которые трудились над их установлением и описанием. К самым известным относят:
- симптом Раздольского (устанавливается с помощью метода диагностики «перкусия», означающей обследование нужной части тела через нажатие или постукивание)
- феномен Росберга (определяется с помощью толчкообразного надавливания на предвздоховую область слева, при этом происходит усиление боли в районе расположения слепой кишки). Используется при диагностике аппендицита.
- симптом Щеткина-Блюмберга (диагностируется через произведение интенсивного нажатия в районе развития воспалительного процесса и резкого убирания руки доктором). Аппендицит легко выявляется указанным методом, поскольку выражается острой болью.
Основной симптом раздражения брюшины — это возникающая у пациента боль в области живота. Как правило, множество симптомов данного недуга проявляются в одно и то же время. Начинается болезнь с возникновения болевых ощущений в воспалившемся органе или месте его расположения.
Не рекомендуется самостоятельно пытаться снять боль обезболивающими лекарствами, поскольку это может скрыть реальные симптомы серьезного заболевания. Воспаление может спровоцировать перитонит.
В данный момент нужно обязательно разместить больного в лежачем положении, чтобы снять напряжение с брюшной полости и срочно вызвать бригаду скорой помощи.
Удобным и менее болезненным будет положение лежа на спине или боку с подтягиванием согнутых в коленках ног к животу. В момент развития заболевания даже малейшее движение может вызвать острую боль.
При остро выраженном напряжении стенок брюшины в исключительных случаях применяют контактное воздействие для определения симптомов.
Если мышцы стенок брюшины втянуты в ладьевидной форме, точка воспалительного процесса устанавливается методом пальпации.
При раздражении брюшины пациент может чувствовать тошноту и рвоту. Проявляются они рефлекторно, причиной служит интоксикация организма и нарушение проходимости кишечника. При воспалении аппендикса пациент чувствует симптомы, присущие общему воспалительному процессу в организме. К таким симптомам можно отнести:
- повышенную температуру в организме,
- сильную тахикардию,
- учащение дыхания,
- метеоризм и вздутие в животе.
Какие могут быть последствия?
При протекании в органах брюшной полости воспалительного процесса происходит отечность, утолщение с четко выраженной гиперимией серозной оболочки. Большое количество экссудата меняет цвет оболочки, она тускнеет. Около органа, подвергнутого поражению, происходит скопление фибрина. Во время заболевания в крови можно выявить наличие лейкоциоза и увеличения СОЭ.
При биохимии крови, как правило, констатируется повышение с-реактивного белка и фибриногена.
Если срочно не начать эффективное лечение, в течение суток весь организм человека подвергается интоксикации, что провоцирует выход кровяной плазмы в ткани.
Из-за нарушения уровня белка в крови может нарушиться кровоток. Кровь может попасть в кишечную и желудочную полости, что спровоцирует рвоту с содержанием крови.
Также больному невозможно будет совершить акт дефекации по причине непроходимости кишечника, он наполнится газами, вздуется, в результате чего болевые ощущения усилятся.
В момент течения процесса воспаления происходит понижение артериального давления.
Больной меняется внешне, в частности, появляется бледность кожных покровов, происходит учащение пульса, углубление глазных впадин, западание скул и заострение черт лица по причине обезвоживания.
В ротовой полости тоже происходят изменения, появляется желтый налет на поверхности языка и щеках. На третьи сутки течения заболевания происходит полное нарушение работы органической системы в организме человека. Если не остановить на данной стадии течение воспалительного процесса, можно получить летальный исход.
Симптомы раздражения брюшины могут возникнуть у женщины при серьезной патологии — внематочной или замершей беременности. Первый признак развития данной патологии — обильные кровяные выделения из влагалища после длительной задержки менструации со схваткообразной болью.
При малейшем обнаружении у себя указанных симптомов нужно немедленно обратиться за врачебной помощью. Не стоит предпринимать самостоятельных попыток в лечении острой и ноющей боли в области живота, поскольку она может явиться сигналом наличия серьезной воспалительной патологии в брюшной полости.
Симптомы раздражения брюшины
- Аммияк, симптомы поражения и первая помощь пострадавшему.
- Ведущие симптомы депрессии
- Вопрос №8 Симптомы эмоциональных расстройств.
- Какие симптомы возникают при нехватке витамина В9 (дефицит фолиевой кислоты)?
- Карциноматоз брюшины возникает при метастазировании рака
- Лучевые симптомы и синдромы воспалительных и дегенеративно-дистрофических заболеваний зубочелюстной системы.
- Лучевые симптомы поражений легких
- Менингеальные симптомы
- Механика раздражения
- Общие симптомы и течение абортов.
- Операции при пупочных грыжах. Показания. Пупочной грыжей называют выпячивание брюшины и выпадение части внутренних органов через расширенное пупочное кольцо.
- Основные симптомы бронхиальной астмы
Читать еще: Основные симптомы и лечение обострения хронического панкреатита
- Симптомы острого аппендицита
- Симптомы острого холецистита
- · Симптом Ортнера – возникновение болезненности при постукивании ребром кисти по правой реберной дуге.
- · Симптом Мюсси – Гергиевского “френикус-симптом” – при надавливании в надключичной области между ножками грудино-ключично-сосцевидной мышцы выявляется болезненность вследствие иррадиации по диафрагмальному нерву раздражения с рецепторов диафрагмы.
- · Симптом Березнеговского – иррадиация болей в правое надплечье.
- · Симптом Кера – боль при вдохе во время пальпации правого подреберья
- · Симптом Мерфи – равномерно надавливая большим пальцем руки на область желчного пузыря, предлагают больному сделать глубокий вдох, при этом он задерживает дыхание и отмечается значительная боль в этой области.
· Симптом Ровзинга – точкообразное движение при глубокой пальпации левой подвздошной области вызывает болезненность в правой подвздошной области. Встречается в 80% случаев.
- · Симптом Образцова – усиление болезненности при пальпации правой подвздошной области при поднятой правой ноге.
- · Симптом Ситковского – при повороте больного на левый бок болезненность усиливается вследствие натяжения брыжейки воспаленного отростка.
- · Симптом Бартомье – Михельсона – появление или значительное усиление пальпаторной болезненности в правой подвздошной области при положении больного на левом боку.
- · Симптом Воскресенского («симптом рубашки») – определяется через натянутую рубашку. При быстром скольжении давящей на брюшную стенку руки от мечевидного отростка в правую подвздошную область появляется значительная болезненность в области расположения воспаленного червеобразного отростка
- · Симптом Волковича – Кохера – перемещение болей из эпигастральной в правую подвздошную область
- · Симптом Крымова – болезненность правого пахового канала при введении исследующего пальца через наружное отверстие в области задней стенки
· Симптом Чугуева – прощупывание напряженных тяжей в наружной косой мышце живота при пальпации правой подвздошной области. Чаще определяется в положении больного на левом боку.
- · Триада Мондора – болезненность, напряжение мышц и положительный симптом Щеткина – Блюмберга в правой подвздошной области
- Симптомы мышечной защиты:
- Ø резистентность в области отдельных зон;
- Ø ясно выраженное локальное напряжение;
- Ø общее напряжение половины или всего брюшного пресса
- · Симптом Розанова – активное надувание и впячивание живота затруднено при острых процессах в брюшной полости
- · Симптом Щеткина-Блюмберга – значительное усиление болезненности при быстром отнятии руки, производящей глубокую пальпацию живота
- · Симптом Раздольского – выявление зоны максимальной чувствительности при легком постукивании по брюшной стенке.
Источник: https://doctor-nk.ru/neinfektsionnye-zabolevaniya/razdrazhenie-bryushiny-diagnostika-simptomy-lechenie.html
Перитонит
Перитонит – опасное заболевание, при котором весь организм, в том числе пищеварительная система, переходит в тяжелое состояние. При нем требуется срочное медицинское вмешательство, часто хирургическое. Чтобы предотвратить угрозу жизни пациента с перитонитом, необходимо вовремя распознать патологию и обратиться в больницу.
Что такое перитонит
Перитонит – это воспаление органов брюшной полости, которое сопровождается ухудшением общего состояния, острой болью, другими неприятными симптомами. Признаки воспалительного процесса не проходят самостоятельно, если не будет начато своевременное лечение, появляется угроза летального исхода.
Чтобы понять механизм развития воспаления брюшины, необходимо понимать особенности ее строения. Она представляет собой серозную оболочку, которая состоит из двух частей, напоминающих листики — висцерального и париетального отдела. Первый покрывает внутренние органы брюшной полости, второй – ее стенки.
Нормальное функционирование брюшины обеспечивает жизнедеятельность всего организма. Через этот отдел происходит синтез и всасывание всех веществ и жидкостей, которые проникают внутрь через пищевод.
Поэтому когда начинается воспалительный процесс, страдает весь желудочно-кишечный тракт, происходит поражение всех функций пищеварительной системы.
Если игнорировать болезнь, появляется вероятность летального исхода.
Брюшина представляет собой защитный покров органов ЖКТ, поэтому ее воспаление является опасным для общей работы пищеварительной системы.
Здоровая брюшина представляет собой абсолютно стерильную среду, несмотря на то, что тонкий и толстый кишечники населены различными микроорганизмами. Среди них встречаются и патогенные бактерии, но они находятся в единичном числе. Перитонит брюшной полости начинается, когда происходит распространение патогенной микрофлоры:
- нарушается целостность одного из органов пищеварительной системы;
- начинается воспалительный процесс;
- патогенные микроорганизмы проникают в непривычную для себя среду, активно размножаются;
- воспаление усиливается, принимает системный характер;
- патогенные микроорганизмы распространяются через систему кровотока по другим внутренним органам;
- в качестве осложнения появляется гной, общая интоксикация организма.
Классификация
Перитонит представляет собой осложнение, которое возникает из-за распространения инфекции, которая сначала поражает один внутренний орган, а затем затрагивает и другие. По путям распространения воспалительного процесса перитонит бывает:
- Первичный. Встречается редко, обусловлен попаданием инфекции в брюшную полость через кровь. Этот вид перитонита проявляется из отдаленных очагов инфицирования. Например, спровоцировать развитие патологии цирроз печени или туберкулез легких. При этих недугах воспалительный процесс быстро распространяется на брюшину. Такой бактериальный перитонит развивается интенсивно.
- Вторичный. Наиболее распространённый вид патологии, который развивается в качестве осложнения такие заболеваний органов пищеварительной системы, как аппендицит, острая язва желудка или двенадцатиперстной кишки, панкреатит, кишечная непроходимость, другие.
- Третичный. Возникает у пациентов, страдающих СПИДом, другими серьезными заболеваниями, при которых страдает иммунная система. Сбой в разных системах организма может сказываться на состоянии брюшины, провоцировать ее воспаление.
Часто вторичная форма патологии развивается как результат проникающего или тупого ранения брюшной полости
Такая классификация перитонита считается общепринятой, наиболее распространенным является вторичный перитонит.
Причины
Этиология патологии у взрослых и детей схожа. Основная причина развития – нарушение стерильности полости брюшины, попадание в нее патогенной микрофлоры и гноя. Обычно это происходит как следствие таких болезней пищеварительной системы, как:
- аппендицит – если вовремя не удалить аппендикс, происходит закупоривание части кишечника, в котором быстро развивается патогенная микрофлора с гноем;
- осложнения язвы желудка или двенадцатиперстной кишки – если не соблюдать диету, терапию, назначенную врачом, появляется прободение или дыра, через которую в брюшную полость проникает желудочный сок, патогенные бактерии;
- острый панкреатит и панкреонекроз – опасные для жизни человека состояния, при которых начинает отмирать поджелудочная железа;
- кишечная непроходимость – очаги инфекционного заражения быстро увеличиваются, развивается некротизация;
- травмирование внутренних органов в результате ранения (травматический перитонит).
Это причины вторичного перитонита – самой распространенной формы заболевания. Первичная форма обычно провоцируется заболеваниями печени, в том числе циррозе, при котором в брюшине накапливается много жидкости, печеночной и почечной недостаточности. Поэтому пациентам с хроническими заболеваниями печени и/или почек важно следить за здоровьем, предотвращать обострения.
Опасная причина перитонита, часто приводящая к летальному исходу – распад злокачественной опухоли, в кровь поступают в большом количестве гной, токсины, продукты распада
У женщин перитонит может быть связан с послеродовыми осложнениями, особенно если проводилось кесарево сечение, во время которого в органы брюшной полости была занесена инфекция (в акушерской практике учащаются случаи таких осложнений по врачебной вине).
Также иногда встречается внутриутробный панкреатит – порок развития, причины которого часто установить невозможно. Его можно обнаружить с 18-ё недели беременности.
Будущей маме важно соблюдать все клинические рекомендации врача, а после родов малышу назначают срочную терапию.
Виды, стадии и фазы
В зависимости от количества гноя выделяют такие виды перитонита:
- сухой – гной присутствует в небольшом количестве или вовсе отсутствует, характерен для третичного перитонита, развивающегося на фоне снижения иммунитета;
- геморрагический – вместе с патогенной микрофлорой в брюшную полость проникает небольшое количество крови, сгустки гноя;
- асептический – серьезное поражение брюшины гноем, токсинами;
- гнойный – наиболее тяжелая форма, сопровождающаяся выделением большого количества гноя, который распространяется кровотоком по всему организму.
Признаки лопнувшего аппендицита
По характеру выпота перитонит бывает:
- гнойный;
- фибринозный;
- фибринозно-гнойный;
- серозный.
По площади распространения воспаления патология бывает:
- местной – затрагивает не более 2 области;
- распространенной.
Распространенный перитонит, в свою очередь, делится на диффузный (затрагивает от 2 до 5 областей) и разлитой (затрагивает более 5 областей).
Выделяют 3 стадии перитонита:
- реактивная – длится первые сутки после начала воспалительного процесса;
- токсическая – с 24 до 72 часов, появляются острые боли, другие симптомы перитонита становятся явно выраженными;
- терминальная – начинается на третьи-четвертые сутки, сопровождается массивной интоксикацией, в организме происходят необратимые изменения.
Стадии или фазы перитонита могут перетекать одна в другую и быстрее, особенно если перитонит первичный, носит спонтанный характер, например, возник из-за ножевого ранения и поражения кишечника.
Симптомы
Признаки перитонита носят явно выраженный характер, не заметить их невозможно. Чтобы свести к минимуму болевой синдром и предотвратить осложнения, распознать первые признаки и обратиться в больницу важно в течение первых суток. Наиболее яркими симптомами считаются:
- острая боль в брюшной полости, которая носит постоянный характер, увеличивается с каждым часом;
- тошнота, не связанная с приемом пищи;
- рвота, после которой не наступает облегчение;
- ощущение тяжести в брюшине, дискомфорт, она становится твердым на ощупь;
- отсутствие аппетита;
- диарея, сменяющаяся запором;
- повышение температуры тела до 38-40 градусов;
- озноб, упадок сил, ухудшение общего состояния.
Острая боль при перитоните очень сильная, найти подходящее положение тела для ее облегчения невозможно
Симптомы острого воспалительного процесса в брюшине проявляются и со стороны других внутренних систем организма:
- сердечно-сосудистой – учащение пульса, повышение артериального давления, скачки давления, тахикардия;
- дыхательной – гипоксия, отек легких;
- со стороны почек – ухудшение функционирования органа, способное спровоцировать почечную недостаточность;
- со стороны печени – гипоксия тканей с вытекающими осложнениями.
В 20% перитонита наступает летальный исход, часто связанный с отсутствием первой помощи больному, пренебрежением симптомами.
Диагностикой перитонита занимается врач-гастроэнтеролог. Начинается она с пальпации живота, во время которой пациент ложится на спину, расслабляет живот. Врач надавливает на переднюю брюшную стенку пальцами, затем резко отпускает, во время чего обостряется боль. Также при пальпации ощущается напряжение мышц – признак перитонита.
Для диагностики используют синдром Воскресенского – врач проводит рукой от мечевидного отростка к подвздошным областям, во время чего боль резко усиливается
После пальпации при подозрении на перитонит, врач назначает лабораторные исследования и инструментальную диагностику. Первые включают в себя:
- общий анализ крови;
- биохимию крови;
- общий анализ мочи.
Анализы позволяют выявить лейкоцитоз, тромбоцитопению, другие признаки воспалительного процесса брюшной полости. Инструментальная диагностика включает в себя:
- УЗИ органов брюшной полости. Основной метод исследования, позволяющий определить наличие чрезмерного количества жидкости в брюшине, оценить состояние поджелудочной железы, селезенки, других органов ЖКТ.
- Рентген. Назначается, чтобы установить скопление газов в брюшине (определение чаши Клойбера).
- Лапароскопия и лапаротомия. Это хирургические методы диагностики, применяются редко, позволяют определить оценить состояние органов брюшной полости изнутри с целью поставить точный диагноз.
Лечение
При перитоните назначается интенсивная терапия, ведь если медлить с лечением появляется риск летального исхода. Больного госпитализируют, терапия в домашних условиях без постоянного наблюдения врачей не будет эффективной. Лечение включает в себя медикаментозную терапию, хирургическое вмешательство, соблюдение диеты.
Медикаментозное
Основу медикаментозной терапии составляет применение антибиотиков – группы препаратов, борющихся с патогенной микрофлорой. Обычно назначают средства широкого спектра действия, успешные против грамположительных и грамотрицательных микроорганизмов. Часто используют:
- цефалоспорины;
- пенициллины;
- карбапенемы.
Также назначаются препараты для:
- Инфузионно-трансфузионной терапии. Они восстанавливают водно-солевой баланс в организме, нормализуют метаболические процессы. Обычно назначают внутривенное введение полионных растворов.
- Детоксикационной терапии. Препараты этой группы способствуют выведению из организма токсинов. Назначаются средства для очищения ЖКТ (Полисорб, Смекта) и крови (гемосорбция).
- Нормализации работы пищеварительной системы. Эти препараты стимулируют перистальтику и другие функции органов ЖКТ.
- Также могут применяться препараты для укрепления иммунитета, обезболивающие, противовоспалительные нестероидные средства.
- Как лечить перитонит решает врач в каждом отдельном случае, общей схем терапии нет.
- Хирургическое вмешательство считается основным методом лечения, так как учитывая степень тяжести перитонита, медикаментозной терапии часто недостаточно. Врачи используют такие методы операций при перитоните:
- ушивание перфоративного отверстия;
- удаления аппендицита;
- дренирование толстой кишки;
- декомпрессия тонкой кишки;
- резекция участка кишки, пораженного некрозом.
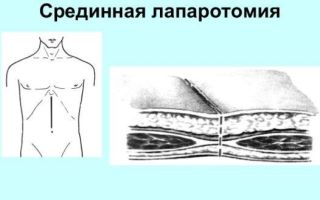
Для доступа к брюшной полости применяют срединную лапаротомию
Диетотерапия
Первые несколько дней после госпитализации врач может назначить полный отказ от пищи. Если проводится операция, диета назначается после ее проведения в индивидуальном порядке.
Врач постепенно добавляет в рацион пациента продукты, наблюдает за реакцией его организма.
Во время медикаментозного лечения и в течение нескольких месяцев после операции необходимо соблюдать такие правила питания:
- отказаться от жирной, жареной, острой пищи;
- ограничить употребления углеводов;
- блюда должны готовиться на пару, вариться или тушиться, жаренное запрещено;
- пища должна быть теплой, горячее и холодное запрещено.
Когда пациент идет на поправку, врач может порекомендовать увеличить суточное употребление калорий до 2500-3000 Ккал, так как ослабевшему организму требуются энергетические ресурсы.
Профилактика
Профилактика перитонита включает в себя:
- своевременное лечение любых заболеваний пищеварительной системы;
- соблюдение назначений врача по поддержанию здоровья при хронических патологиях ЖКТ;
- правильное питание;
- отказ от вредных привычек и ведение здорового образа жизни.
Учитывая то, насколько опасен перитонит, важно вовремя распознавать первые симптомы. Заниматься самолечением опасно, заболевание прогрессирует быстро, поэтому нужна госпитализация. Основной метод терапии – хирургическое вмешательство, дополняемое медикаментозным лечением и соблюдением диеты.
Источник: https://vrbiz.ru/bolezni/peritonit
Основные причины и проявления воспаления брюшины
Одной из самых опасных патологий для любого человека является воспаление брюшины. Перитонит сопровождается нарушением жизненно важных функций организма. На этом фоне может наступить смерть.
Общая информация
Воспалительный процесс в брюшной полости диагностируется не так редко, как кажется. В 20% случаев наблюдается развитие “острого живота”. Примерно 40% больных назначается незамедлительная лапаротомия.
Как проявляется патология
Воспаление брюшины характеризуется разнообразной симптоматикой. Клиника заболевания зависит от степени выраженности патологии. Обычно выделяют такие симптомы:
- вздутие живота;
- твердость живота;
- шоковое состояние;
- слабость;
- озноб;
- лихорадочное состояние;
- усиленное выделение пота;
- тошнота;
- рвота.
Особое внимание уделяется пожилым людям. У них воспаление брюшной полости часто имеет атипичные, стертые симптомы. Все проявления условно объединяются в несколько групп.
Характер болезненных ощущений
Этот признак присутствует вне зависимости от того, как именно развивается воспаление брюшины. Локализация болей, а также их характер определяются первичной патологией. Если у человека язвой поражен желудок, либо аналогичным изменениям подверглась 12-перстная кишка, то болезненные ощущения имеют резкий “кинжальный” характер. На этом фоне больной часто теряет сознание от боли.
При странгуляционной кишечной непроходимости боль возникает внезапно. Состояние пациента приближается к шоковому. Наиболее ярко болевой синдром выражается в самом начале развития патологического процесса. Его усиление провоцируется даже незначительными движениями. Когда локализация первичного очага вверху живота, боль отдает за грудину или в области:
- надключичной зоны;
- спины;
- лопатки.
Особенности диспепсического синдрома
При развитии диспепсического синдрома на фоне перитонита человека сильно мутит, затем начинает рвать. Запоры чередуются с диареей. Газы задерживаются, что вызывает сильный дискомфорт внизу живота.
Аппетит больного снижается, иногда появляются ложные позывы к дефекации. Напряжение брюшной стенки, возникшее в зоне первичного воспаления, постепенно распространяется на весь живот.
Состояние человека резко ухудшается.
Раздражение брюшной полости рефлекторно провоцирует тошноту и рвоту. Когда патология прогрессирует, появляются такие симптомы, как кишечная недостаточность и ослабление перистальтики. Если воспалительный очаг находится в малом тазу, нарушается процесс мочеотделения, человек страдает от многократной диареи. Такие симптомы наблюдаются при гангренозном аппендиците.
Далее, появляются признаки воспалительно-интоксикационного синдрома. Наблюдается повышение температуры до 38 С, ускоряется СОЭ, дыхание и пульс учащаются.
Особенности перитонеального синдрома
Черты лица больного при перитонеальном синдроме становятся заостренными. Лицо приобретает землистый оттенок. Когда патология прогрессирует, кожный покров больного приобретает цианотичный цвет. На фоне сильной боли лоб пациента покрывается крупными каплями пота.
Во время осмотра живота врач определяет подвижность брюшной стенки. Живот больного может совсем не принимать участия в процессе дыхания. Иногда наблюдается изменение его формы. Часто во время пальпации выявляется твердость передней брюшной стенки.
Отчего развивается патология
Основными возбудителями воспаления брюшной полости являются бактерии кишечной группы и грибки, переносимые паразитами. Кроме того, выделяют следующие причины возникновения и развития патологического процесса:
- язвенная болезнь желудка;
- язва 12-перстной кишки;
- инфекция, проникшая в трубы матки;
- цирроз;
- дивертикулит;
- аппендицит;
- красная волчанка.
Острая форма перитонита часто вызывается туберкулезом. Еще одним пусковым механизмом может выступить перфорация ЖКТ, вызванная пулевым или ножевым ранением брюшной стенки. Развитию патологического процесса иногда способствует операция на желудке. Самым опасным провокатором является онкология толстой кишки.
Уточнение диагноза
Воспалительное поражение брюшной полости предполагает выслушивание жалоб больного и сбор анамнеза. Уточняется характер болезненных ощущений, определяется степень интоксикации. Во время клинического осмотра больного проводится пальпация брюшной стенки и полости живота.
К инструментальным диагностическим процедурам относят такие:
- ультразвуковое исследование;
- рентгенографию;
- пунктирование;
- пункцию через задний свод влагалища;
- диагностическую лапароскопию;
- компьютерную томографию.
Эти методы обязательно применяются для подтверждения диагноза в комплексе с физикальным обследованием и анализом крови.
Как можно помочь больному
При перитоните больному назначается операция. Она предполагает решение таких задач:
- устранить первичный очаг;
- очистить полость живота;
- декомпрессировать кишечник;
- дренировать полость живота.
Сперва врач прибегает к обезболиванию, которое осуществляется поэтапно. Следующим шагом является проведение срединной лапаротомии. При этом хирург делает большой разрез от пупка до грудины. Затем осуществляется устранение источника осложнения. Далее, хирург удаляет выпот из брюшной полости, осуществляет промывание антисептиками и тщательно сушит ткани.
Для выведения газов, скопившихся в полости кишечника у больного, в тонкую кишку вводится специальная трубка. Дренаж предполагает удаление выпота при помощи резиновых или силиконовых трубок. Заключительным этапом хирургического вмешательства является ушивание раны.
Особенности послеоперационного лечения
После операции больной еще какое-то время находится в стационаре. Послеоперационная терапия предполагает следующие способы лечения:
- введение болеутоляющих лекарственных средств;
- инфузионную терапию;
- дезинтоксикационную терапию;
- прием антибиотических препаратов;
- иммунокоррекцию;
- нормализацию работы организма;
- профилактику рецидивов.
Инфузионная терапия предполагает вливание больному изотонического раствора хлорида натрия, растворов глюкозы, плазмы и кровезаменителей. Внутривенно вводятся комбинации метронидазола с цефалоспоринами и аминогликозидами. Для профилактики пареза кишечника больному вводится прозерин. Для купирования кишечной недостаточности показаны препараты калия, а также атропин.
Диетические рекомендации
В раннем послеоперационном периоде больному показано употребление жидкой пищи. Очень полезны бульоны и жидкие супы. Кроме того, разрешается есть яйца всмятку, овощное и фруктовое пюре. Количество сливочного масла при этом следует ограничить.
На 4-й день рацион больного разрешается разнообразить хорошо протертым творогом. Можно есть измельченную отварную говядину или баранину. Разрешена отварная протертая рыба. Полезно включить в меню больного мясо курицы или индейки. Акцент следует сделать на курином филе.
Можно давать человеку, перенесшему перитонит, каши на воде: лучше всего овсянку и пшенку. Временно исключить следует грубую клетчатку, кроме того, больному нужно отказаться от продуктов, употребление которых раздражает пищеварительный тракт. Нельзя пить холодную жидкость. Как и пища, она должна быть комнатной температуры.
Важно временно ограничить поступление в организм больного легкоусвояемых углеводов. От сладкого нужно пока отказаться. На 6-7-й день после операции рацион может быть пополнен подсушенным черным хлебом, но его нужно есть в небольшом количестве.
Напоследок
С целью профилактики рецидивов человеку нужно своевременно посещать врача и лечить инфекционные, паразитарные и любые воспалительные заболевания. При сильной, невыносимой боли, которая присутствует дольше 10 мин.
, нужно как можно быстрее вызывать “скорую помощь”. Следует быть особенно внимательными, если у человека отмечаются такие симптомы воспаления в брюшной полости, как шок, лихорадка, тошнота либо рвота.
Больной должен быть как можно скорее доставлен в больницу.
Источник: https://provospalenie.ru/zhivota/bryushiny.html
Воспаление брюшной полости. Симптомы и лечение
При различных повреждениях или заболеваниях внутренних органов, находящихся под диафрагмой, может развиться воспаление брюшной полости — перитонит. Перитонит всегда протекает довольно тяжело для больного, поэтому при его возникновении всегда необходима госпитализация.
Причины возникновения перитонита
Одной из распространенных причин перитонита является разрыв внутренних органов, содержимое которых неминуемо начинает контактировать со стенками брюшной полости.
Это может быть вызвано прямыми травмами живота (при ранениях, например), проглатывании инородных тел (в большинстве случаев детьми), открытием язв (прободением) двенадцатиперстной кишки или желудка, если они диагностировались у больного, при остром аппендиците, при разрыве выпуклостей (дивертикулах) в стенках кишечника.
Перитонит может быть вызван также и вследствие воспалительных процессов, когда разрывы органов не имеют место быть. К данным процессам относятся воспаление того же аппендикса, желчного пузыря (холецистит), поджелудочной железы (панкреатит).
Симптоматика перитонита
Внешне перитонит проявляет себя в виде увеличения частоты сердечных сокращений (тахикардия), снижения артериального давления, повышения температуры. Наблюдаются метеоризм и тошнота, бледный оттенок и сухость кожи. Судороги, потеря сознания также имеют место, если дело начинает касаться острой боли.
Острая боль в районе живота начинает проявляться при прогрессировании перитонита. Нормальная сокращаемость кишечника (перистальтика), способствующая продвижению по нему пищи, в этом случае отсутствует.
Боль может усиливаться при смене положения тела или его встряске. Вначале болезненные ощущения концентрируются в определенной области живота, затем могут иметь более размытый характер. При запущенных стадиях перитонита боли могут уйти совсем.
Это очень плохо, так как свидетельствует об омертвлении тканей (некрозе).
Лечение перитонита
Такое заболевание, как перитонит, является одним из опаснейших и очень болезненных.
Поэтому при появлении признаков перитонита в обязательном порядке нужно показаться в хирургу. Медлить с этим нельзя.
Если перитонит подтвердится, то больного сразу направляют в стационар для хирургического вмешательства.
Во время основной части процесса хирургической операции в зависимости от ситуации больному ушивают поврежденные органы или удаляют аппендикс.
После этого происходит удаление биологических жидкостей (возбудителей инфекции) из брюшной полости. Для этого производят дренирование, когда специальными трубками создается возможность оттока жидкости из организма.
При помощи дренирования также выполняют промывание внутренней полости брюшины антисептиками.
После операции больному назначается ряд препаратов, которые способствуют восстановлению организма в послеоперационный период. Это антибактериальные, успокоительные, обезболивающие, противосудорожные, поливитаминные, жаропонижающие, противорвотные препараты.
Для восстановления потерянных во время операции элементов и жидкости больному необходимо пройти курс инфузионной терапии (введение в кровь специальных растворов).
Также больному назначается курс выводной (эфферентной) терапии, при которой нужно употреблять препараты-сорбенты, способствующие выводу из организма вредных веществ.
Источник: https://premium-clinic.ru/vospalenie-bryushnoy-polosti-simptomy-i-lechenie/
Перитонит (воспаление брюшины) симптомы
Воспаление брюшины (перитонит) развивается при внедрении в нее патогенных микробов или попадании некоторых химических веществ. Брюшина представляет собой двухслойную мембрану, которая выстилает брюшную полость и окружает желудок, кишечник и другие органы живота.
Эта мембрана поддерживает брюшные органы и защищает их от инфекции; однако иногда сама брюшина может стать инфицированной бактериями или другими микроорганизмами. Инфекция обычно распространяется от органов в пределах живота. Воспаление может охватить всю брюшину или ограничиться только одним нарывом.
Разрыв в любом месте желудочно-кишечного тракта является наиболее обычным путем для проникновения инфекции в брюшину. В большинстве случаев микробы переносятся на брюшину непосредственно с какого-либо воспалительного очага, расположенного в том или ином органе брюшной полости (острый аппендицит, холецистит, воспаление женских половых органов, заворот кишечника и т. д.
), а также при проникающих ранениях живота и при прободении полых органов брюшной полости (прободение желудка и кишок, желчного пузыря и т. д.). Реже инфекция заносится гематогенным путем из воспалительного очага (ангина и т. д.).
Перитонит является причиной критического положения: мышцы в стенках кишечника становятся парализованными и продвижение содержимого кишечника прекращается. Однако с появлением антибиотиков большинство людей полностью выздоравливает от перитонита при надлежащем лечении.
Причины
• Многие бактерии, в частности те, которые находятся в кишечнике, могут вызвать перитонит.• Туберкулез, а также грибковые инфекционные болезни, переносимые паразитами, могут вызвать менее острую форму перитонита.
• Перфорация желудочно-кишечного тракта из-за колотого или пулевого ранения, язвы желудка или двенадцатиперстной кишки, рака толстой кишки, аппендицита или дивертикулита может привести к тому, что содержащее большое количество бактерий содержимое желудочно-кишечного тракта попадет в брюшную полость и вызовет перитонит.• Операция желудка иногда приводит к перитониту.• Инфекция фаллопиевых труб, которые расположены рядом с брюшиной, может вызвать перитонит.• Цирроз печени может способствовать развитию бактериального перитонита.• Системная красная волчанка может вызвать неинфекционное воспаление брюшины.
Симптомы
• Острый приступ сильной, устойчивой боли по всему животу или локализованной в области желудка. Боль может сохраняться в течение нескольких часов и ухудшаться при движении или давлении на живот.• Твердый живот из-за сокращения мышц брюшной стенки.• Вздутый живот.
• Озноб и лихорадка с обильным потоотделением.• Тошнота и рвота.• Слабость.• Бледная, холодная кожа.• Шок.
Различают две формы перитонита: разлитой, когда воспаление захватывает большую часть брюшины, и ограниченный, при котором воспаление распространяется на сравнительно ограниченный ее участок.
Наиболее тяжелой формой является разлитой перитонит, развивающийся вследствие внезапного поступления в брюшную полость желудочно-кишечного содержимого (при прободении полого органа), или гноя (при прорыве гнойника). В этих .случаях внезапно появляется очень сильная острая боль в животе.
К этому вскоре присоединяется тошнота и рвота. Рвота или позывы на нее беспрестанно повторяются. Вначале в рвотных массах содержатся остатки пищи, а затем появляется зеленоватого цвета жидкость. Боли в животе нарастают, становятся невыносимыми.
Малейшее движение больного или дотрагивание до живота вызывает обострение боли. Живот становится напряженным. При пальпации его отчетливо определяется напряжение брюшной стенки.
Общее состояние больного резко ухудшается, кожные покровы становятся бледными, пульс частым, дыхание поверхностным, дыхательные экскурсии брюшной стенки резко ограниченными или отсутствуют. Температура тела повышается. Причем температура в подмышечной впадине значительно ниже, чем в прямой кишке.
В дальнейшем наступают парез кишечника и вздутие живота. При аускультации кишечные шумы в животе не прослушиваются. Резко изменяется внешний вид больного, глаза западают, нос заостряется, лицо покрывается холодным липким потом, появляется цианоз, язык становится сухим.
В тех случаях, когда перитонит развивается вследствие перехода воспаления с того или иного органа брюшной полости, общее состояние и субъективные жалобы больного вначале остаются характерными для воспаленного органа брюшной полости. Но затем в общем состоянии наступает резкое ухудшение.
Боли в животе становятся более разлитыми, перестают выслушиваться перистальтические шумы. Решающее значение для диагноза в этих случаях имеют пальпаторные данные. Если ранее, болезненность и напряжение брюшной стенки определялись в области первичного воспалительного очага, то при перитоните они быстро захватывают весь живот.
Наступает резкое ухудшение общего состояния больного.
При ограниченном перитоните вначале определяются только симптомы, характерные для воспаления того или иного органа брюшной полости (аппендицит, холецистит, аднексит и т. д.).
Только через некоторое время появляются свойственные ограниченному воспалению брюшины симптомы: болезненность и напряжение брюшной стенки отмечаются не по всему животу, а на некотором его участке.
На остальных участках живот остается более мягким, менее болезненным и напряжение брюшной стенки не выражено, или выражено незначительно.
Диагностика
• История болезни и физическое обследование.• Рентген, ультразвуковое обследование и компьютерная томография живота.• Анализы крови покажут повышенное содержание белых кровяных клеток.• Может быть необходима диагностическая операция (лапаротомия).
Лечение
Лечение — срочная операция, устраняющая причину перитонита.
Одновременно проводится интенсивная терапия: инфузии изотонического раствора хлорида натрия, растворов глюкозы, плазмы, кровезаменителей, а также сердечные средства и антибиотики.
В послеоперационном периоде налаживают постоянную аспирацию желудочного содержимого. Для возбуждения перистальтики п/к вводят прозерин, физостигмин, в/в 10—20 мл гипертонического раствора хлорида натрия.
• Большие дозы антибиотиков вводятся внутривенно, чтобы лечить бактериальный перитонит.• Операция часто бывает необходима, когда перитонит возникает в результате болезни, вызвавшей перфорацию кишечного тракта, например, язвы желудка и двенадцатиперстной кишки или прорыва аппендикса.• Внутривенное введение жидкости и пищи обычно необходимо, чтобы предотвратить обезвоживание и дать кишечнику отдых.• Анальгетики могут использоваться, чтобы уменьшить боль.• Трубка, проходящая через нос в кишечник, прикрепляется к всасывающему устройству, чтобы удалить содержимое из временно парализованного кишечника.
Профилактика
Источник: https://medn.ru/statyi/peritonit-simptomy.html