Болезни желчного пузыря редко лечатся консервативно. Холецистэктомия, в ходе которой орган удаляется, пока единственный метод стопроцентного избавления от желчных камней, полипов, опухолей.
Обычно операцию планируют и проводят лапароскопическим методом. К тому же цены на лапароскопию сравнялись с операциями старым методом.
При наличии показаний, а также в экстренных ситуациях, показана лапаротомия – оперативное вмешательство через большой разрез.
Зачем нужна холецистэктомия
Один из жизненно необходимых процессов для организма человека – пищеварение. Без питательных веществ, витаминов, микроэлементов невозможно здоровое существование. Переработка пищи состоит из множества химических реакций, от результата которых зависит общее состояние человека.
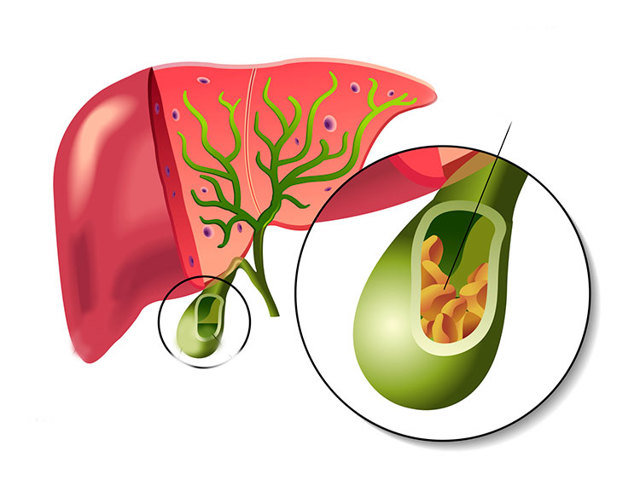
Важным звеном в пищеварительной цепочке является желчный пузырь. Он работает под контролем гормонов и ферментов в «тандеме» с печенью и кишечником. Накопление и обработка желчи – главная задача органа. За день здоровый ЖП пропускает через себя 2 л печеночного секрета, порционно выбрасывая его в желудок.
Желчь имеет сложный состав, на качество которого влияют различные факторы. Изменения в обменных процессах, длительный застой в полости ЖП, воспалительные процессы приводят к развитию болезней.
На начальных стадиях большинство из них протекает бессимптомно, что становится причиной позднего обнаружения патологии, когда коррекцией питания уже ничего не изменить.
В этом случае патологический процесс практически невозможно остановить.
Формирование конкрементов (при ЖКБ) – одна из самых частых и коварных патологий. Даже после успешных попыток очистить ЖП от камней, они гарантированно появятся снова.
Поэтому, для медицинских специалистов удаление желчного пузыря (холецистэктомия) на сегодня является единственным надежным способом избавиться от болезни и предупредить осложнения, которые опасны для жизни пациента.
Показания к проведению
Решение об удалении желчного пузыря хирург принимает при диагностировании следующих заболеваний:
| Название патологии | Описание | Осложнения нелеченных форм |
| Желчнокаменная болезнь (ЖКБ) | Характеризуется образованием камней в полости пузыря | Острый холецистит, миграция камней в желчные протоки с последующей их закупоркой, эмпиема желчного пузыря, пробитие камнем стенки, перитонит |
| Полипы желчного пузыря | Разрастание клеток слизистой, железистой ткани, как реакция на воспаление, заражение паразитами, нарушение обмена холестерина | Малигнизация (перерождение) полипа в злокачественное новообразование – рак ЖП |
| Холангит | Воспаление слизистой желчных протоков | Механическая желтуха, конкременты в желчевыводящих путях, абсцесс печени, билиарнозависимый панкреатит |
| Рак желчного пузыря | Новообразования онкологического генеза появляются при активном разрастании раковых клеток | Метастазы (вторичные опухоли), перекрытие протока, в запущенных случаях возможен летальный исход |
Перечисленные осложнения болезней желчного – это показания для экстренного проведения холецистэктомии. Орган удаляют, если он утратил свои функции.
Вялым и атоничным пузырь может стать при отложении в его стенках солей кальция, холестерина. При длительно нефункционирующем желчном пузыре появляются спайки и рубцы в окружающих тканей. Это затрудняет проведение операции, и увеличивает риск травматизации желчных протоков. Поэтому лечение проводят как можно быстрее.
Иногда потребность в операции возникает в детском возрасте. В редких случаях желчнокаменная болезнь или новообразования диагностируют у детей. Развитию ЖКБ чаще всего способствуют врожденные аномалии желчного пузыря (загиб, удвоение и другие), а опухоли имеют неясную этиологию.
Противопоказания
Несмотря на важность холецистэктомии, при особых состояниях оперативное вмешательство не проводят, а состояние поддерживают лекарствами и диетическим питанием. Противопоказаниями к хирургическому лечению являются:
- декомпенсированная сердечная недостаточность, инсульт;
- пониженная свертываемость крови, гемофилия;
- беременность;
- абсолютная деструкция органа;
- разлитой перитонит;
- гематомы или скопление лимфы в передней брюшной стенке;
- сильный воспалительный процесс на стыке ЖП и протока.
Обострение хронических болезней и острые инфекции являются поводом для переноса даты операции. Отложить холецистэктомию могут по следующим причинам:
- при выраженном воспалении в протоках или поджелудочной железе;
- высокая степень ожирения;
- множество спаек в брюшной полости;
- механическая желтуха.
Холецистэктомия назначается с осторожностью при циррозе, язве желудка и 12-перстной кишки. Если полость пузыря наполнена инфицированной желчью и гноем, его дренируют проведением хирургической манипуляции, которая правильно называется холецистостомия (холецистомия – ошибочное название).
Под контролем ультразвука во время холецистоскопии устанавливается холецистостома, через которую откачивают гнойный секрет и устраняют пузырную гипертензию.
После очищения пузыря, рассматривают целесообразность его удаления (холецистэктомия). Но если развивается жизнеугрожающее состояние, все относительные противопоказания отходят на второй план.
Решение об операции хирург принимает, если холецистэктомия является единственным способом спасения жизни больного.
Типы оперативного вмешательства
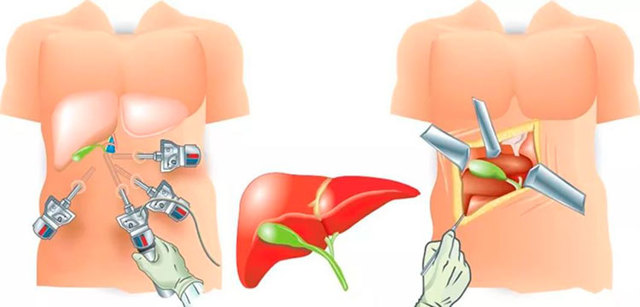
Холецистэктомия называется плановой, если проводится предоперационная подготовка. Срочная холецистэктомия по неотложным показаниям называется экстренной. По способу проведения различают полостную, эндоскопическую (лапароскопию), SILS-методику и удаление из мини-доступа.
Лапароскопическая холецистэктомия
С появлением новых медицинских технологий у хирургов появилась возможность проводить малоинвазивные операции. Для лапароскопической холецистэктомии не нужен разрез на животе, необходимые манипуляции проводятся через 3 небольших прокола. Они необходимы для введения в брюшную полость лапароскопа и манипуляторов.
Лапароскопическая холецистэктомия весьма болезненна, поэтому проводится под общим наркозом, встречаются случаи применения эпидуральной анестезии. Эндоскопическое оборудование оснащено видеооборудованием, которое, благодаря совершенной оптике и цифровой матрице, в десятки раз увеличивают место операции и выводят его на экран монитора.
Чтобы улучшить видимость и отодвинуть друг от друга органы, в брюшную полость нагнетается теплый углекислый газ. Ловкими и отточенными движениями, наблюдая за происходящим на экране, хирург иссекает пораженный орган, проводит все завершающие внутриполостные манипуляции. По окончании операции троакары извлекают, на разрезы накладывают швы и антисептическую повязку.
После успешно проведенной лапароскопической холецистэктомии, больной быстро восстанавливается. После 2-3 дней в стационаре и 5-4 суток дома, человек возвращается к привычной жизни.
Лапаротомия
Открытая холецистэктомия – это традиционная хирургия. Для удаления пузыря требуется значительное рассечение передней брюшной стенки, чаще всего под правым ребром. Длина разреза 15-20 см.
Для пациента это означает длительное восстановление, для хирурга – хороший доступ и возможность контролировать операцию.
Тактильный контакт с тканями и обширный обзор позволяет выполнять сложные манипуляции.
Полостная холецистэктомия проводится в исключительных случаях из-за длительной реабилитации, большего риска послеоперационных осложнений. Для некоторых больных имеет значение эстетическая проблема – после открытой холецистэктомии остается большой некрасивый шрам.
Мини-доступ
При использовании данного способа, холецистэктомия проводится через небольшое трепанационное окно – 3-4 см.
В маленький разрез устанавливают систему ранорасширителей для улучшения обзора и обеспечения пространства для проведения внутриполостных процедур. Из мини-доступа хирурги имеют возможность работать на глубине 20 см.
Для пациента маленький разрез означает сокращение периода реабилитации, минимальную травматичность при наличии противопоказаний к лапароскопии.
SILS-холецистэктомия
Новая разновидность лапароскопической холецистэктомии, для проведения которой достаточно одного двух сантиметрового прокола в области пупка. В него устанавливают латексный монопорт с 4 «входами» для видеокамеры, инструментов и подачи газа.
Через единственный разрез пузырь полностью удаляется, а после извлечения оборудования, пупочное кольцо обязательно ушивается для предотвращения образования пупочной грыжи.
Больные после таких операций восстанавливаются в течение нескольких дней и практически не испытывают послеоперационных болей.
Подготовка к холецистэктомии
Подготовительный период начинается за неделю до операции. Врач осматривает пациента и назначает контрольное обследование:
- анализ крови на группу крови, резус-фактор;
- биохимическое исследование;
- общий анализ мочи;
- определение свертываемости крови;
- ЭКГ, флюорографию;
- УЗИ брюшной полости;
- МРТ и КТ при необходимости.
Возможно, понадобится дуоденальное зондирование с последующим изучением состава желчного секрета. При подозрении на раковое новообразование, нужна консультация онколога.
Параллельно решается вопрос о виде обезболивания. Анестезиологу важно знать о наличии аллергии на лекарственные препараты. Для особо тревожных пациентов проводится психологическая подготовка.
За 7 дней до операции больного переводят на щадящую диету, исключающую продукты, усиливающие газообразование в кишечнике.
Предоперационный рацион состоит из жидких каш, нежирных кисломолочных продуктов, сухого печенья. Пить разрешается только воду без газа, отвар шиповника, некрепкий чайный напиток без сахара.
Накануне вечером необходимо очистить кишечник клизмой, но за 8 часов до операции употреблять жидкость и еду нельзя.
Как удаляют желчный пузырь
Независимо от способа проведения холецистэктомии, резекция больного органа проводится по схожей схеме. Желчный пузырь иссекают по направлению от шейки, предварительно зажав пузырный проток и кровеносные сосуды. Если доступа к нужной части желчного нет, удаление начинают с широкой части (дна).
Протоки исследуют на проходимость. Если обнаруживают твердые образования, их извлекают, тем самым восстанавливая просвет для свободного прохождения желчи. Хирург накладывает внутренние швы с использованием саморассасывающихся нитей. После операции желчь будет поступать по протокам напрямую в 12-перстную кишку. Холецистэктомия проводится в пределах 1,5-6 часов.
Цена операции
Стоимость хирургического лечения зависит от уровня клиники, вида анестезии и способа проведения операции.
| Тип хирургического лечения | Средняя цена по Москве |
| Открытая холецистэктомия | 65 000 руб. |
| ЛХЭ операция (лапароскопическая холецистэктомия) | 85 000 руб. |
| Мини-доступ | 61 000 руб. |
| SILS | 100 000 руб. |
В каждом персональном случае стоимость операции отличается даже в стенах одной клиники.
Послеоперационный период
Ранний послеоперационный период заключается в обеспечении щадящего питания и ограничения физических нагрузок. Основной акцент врачи делают на особенности приема пищи – есть нужно через каждые 3-4 часа в небольшом объеме (порция не должна превышать 1 стакана). Дробное питание поможет привыкнуть системе пищеварения слаженно функционировать без желчного пузыря.
В первые сутки после холецистэктомии в ослабленный организм жидкость и еда поступать не должна. На вторые сутки разрешается пить воду по 2-3 небольших глотка через каждые 20 минут.
В последующем добавляют обезжиренный кефир, отвар шиповника, некрепкий чайный напиток. Начиная со 2 дня, в рацион включают вегетарианские первые блюда, жидкую овсянку на воде, сухое печенье, овощное суфле.
По мере адаптации организма, меню расширяют в соответствии с лечебным столом № 5.
Восстановление после удаления желчного пузыря
Реабилитационный период после холецистэктомии продолжается до 2 лет. В течение этого времени пищеварение перестраивается, органы и железы приспосабливаются «обходиться» без желчного пузыря. Если человек не будет нарушать диету, соблюдать врачебные рекомендации, вести умеренно активный образ жизни, то испытывать дискомфорта и болей в позднем послеоперационном периоде он не будет.
Возможные последствия
По наблюдениям специалистов, около 40 % прооперированных жалуются на тяжесть в правом подреберье, признаки диспепсического расстройства (изжогу, тошноту, изжогу). Это симптомы самого распространенного операционного осложнения – постхолецистэктомического синдрома.
Человек может замечать регулярное появление горечи во рту, если часть желчи попадает в полость желудка. Нарушая врачебные рекомендации, прооперированный рискует спровоцировать воспаление. Опасная реакция может распространиться по всему пищеварительному тракту, сопровождаясь интоксикацией организма.
Если не носить послеоперационный бандаж, может появиться вентральная грыжа. Подозрение на развитие осложнений возникает, если повышается температура тела, появляются сильные боли в животе, может пожелтеть кожа. Подобная симптоматика указывает на необходимость срочного обращения к врачу.
Выводы
Сама по себе успешно проведенная холецистэктомия не гарантирует полного выздоровления. Залогом хорошего самочувствия и положительного прогноза станет осознание необходимости пожизненного соблюдения диеты и дробного режима питания. Облегчая работу своей пищеварительной системы, человек получает прекрасную возможность жить полноценной жизнью без желчного пузыря.
Источник: https://puzyr.info/chto-takoe-holetsistektomiya-kogda-i-kak-provodyat-operatsiyu/
Холецистостомия: что это такое, показания, реабилитация
Холецистостомия – это вид оперативного вмешательства на желчном пузыре. Если говорить о способах лечения заболеваний желчного пузыря с малым процентом травм и летальных исходов, то стоит сказать, что холецистостомия является как раз таким эффективным методом. При наличии тяжёлых соматических заболеваний пациентам показан именно этот способ лечения.
В чем уникальность холецистостомии
Холецистостомия позволяет снять гипертензию внутри пузыря и вывести из больного органа инфицированную желчь. Этот метод позволяет также нормализовать кровоток в стенках пузыря и обезопасить его от возможных изменений деструктивного характера.
Операция проходит под обязательным контролем анестезиолога и с участием ультразвукового сопровождения. Манипуляция выполняется с помощью дренирования желчного пузыря через кожу двумя способами – лапароскопическим и методом открытой лапаротомии.
Среди известных способов хирургического вмешательства самым щадящим является пункция, дальнейшее дренирование органа и его санация. Эта операция проводится с целью отвода гноя и осуществляется транспеченочно с помощью УЗИ.
- Однако при наличии у больного камней, перитонита распространенного характера, или при подозрении на гангрену желчного пузыря, специалисты не рекомендуют использовать данный способ.
- Лапороскопический метод применяется для того, чтобы оценить характер воспаления и в том случае если дно пузыря не срощено с радом расположенными органами.
Существует множество модификаций метода, но наиболее верным и щадящим является прямая пункция органа троакар – катетером, в полости которого располагается баллонный катетер. Это позволяет выполнить операцию герметично, произведя санацию желчного пузыря и удалив с максимальным эффектом конкременты.
Есть, однако, и недостатки данного метода: во время лечебного мероприятия у больного часто ухудшается состояние.
Открытую холецистостомию проводят под местным наркозом. Выполняется она в области правого подреберья, именно это место обеспечивает доступность к желчному пузырю. Открытый метод – это широкий доступ к поражённому органу и его санации, он позволяет избежать рецидива болезни в послеоперационный период.
Отрицательная черта метода в том, что он не позволяет обойтись без разреза брюшной полости и является наиболее травматичным.
После оперативного вмешательства спад воспаления и признаков клинического свойства наступает на десятые сутки. Далее всё зависит от индивидуальных особенностей организма больного, его состояния и риска, связанного с анестезиологической составляющей. Если риски достаточно высоки, холецистостомия по умолчанию становится главным и единственным способом лечения.
Врач оценивает общее состояние пациента и принимает решение повторного вмешательства при условии улучшения. Им является холецистэктомия, это позволяет в два этапа снизить риск летального исхода и получить положительный результат.
Показания
Данная операция проводится далеко не для всех пациентов, для её совершения нужны определённые медицинские показания.
Прежде всего, можно выделить следующие группы больных:
- Люди, имеющие желчнокаменную болезнь или другие патологии гепатобиллиарной системы, которые не позволяют желчи выводится из организма в достаточном количестве, и при этом не является невозможным удаление органа , так как существует опасность тяжёлых осложнений или летального исхода.
- Если у пациента изначально наблюдаются особенности в анатомии желчного пузыря или есть соединительно – тканевые спайки, тогда с точки зрения технического осуществления иных методов вариантов нет;
- При онкологических заболеваниях 4 степени, когда иные способы нецелесообразны;
- При отсутствии необходимого оборудования, достаточного опыта специалиста или другие причины.
Холецистостомия – это, по сути, временно облегчение состояния, путём оттока желчи.
Классический вид операции выполняется хирургом посредством скальпеля путём рассечения кожных покровов, подкожных структур для подхода к повреждённому желчному пузырю, в который вводится дренажная трубка с последующим пришиванием её к коже. При помощи этой трубки желчь выходит наружу.
Лапароскопическая холецистостомия – метод с использованием современной аппаратуры, снабжённой камерой и светом для лучшего просмотра внутренностей. Для внедрения её в полость брюшины достаточно сделать маленький надрез и ввести оборудование внутрь. Манипуляции совершаются микроскопическими инструментами и требуют от хирурга точности и оперативности.
Послеоперационный период
После того, как успешно проведена операция при острой фазе холецистита, больному устанавливается контрольный дренаж в области брюшины. Он позволяет оттянуть из желчного пузыря и его протоков кровь, желчь и оставшийся в полости гной.
При интенсивном течении желчи и крови можно сделать своевременный вывод о несостоятельности артерий и проток в органе. Если же выделения отсутствуют, дренаж снимают на третьи сутки после оперативного вмешательства.
Что касается тампонов, то их ввод осуществляется в редких случаях, только при таком явлении как подпечёночный абсцесс или при интенсивном кровотечении. В первом случае тампоны подтягиваются на пятые сутки и удаляются на десятые, а тампон гемостатического вида извлекается уже на четвёртый день по завершении операции.
- Обязательными мероприятиями являются после операции терапевтические шаги, направленные на коррекцию метаболизма, профилактику осложнений инфекционного или тромбоэмболического свойства.
Для скорейшего выздоровления и поддержки ослабленного заболеванием организма, больному рекомендуется специальная лечебная диета. Дополнительные советы даются лечащим врачом, они зависят от степени эффективности проведённой операции, а также от общего самочувствия пациента.
© 2018 – 2019, MedPechen.ru. Все права защищены.
Источник: https://MedPechen.ru/xolecistostomiya.html
Лапароскопическая холецистэктомия ⭐ показания, подготовка и ход операции
⭐️ Холецистэктомия — операция по удалению желчного пузыря проводится при отсутствии эффекта от других видов лечения.
Часто заболевания этого органа выявляются на той стадии, когда консервативная терапия уже не приносит пользы.
Несмотря на травматичность этого метода, он помогает избежать проблем при наличии большого количества камней и полипов, хроническом воспалении или новообразованиях пузыря.
Читайте советы наших экспертов
- →
Наиболее частая причина проведения холецистэктомии у взрослых – образование камней в желчном пузыре. В небольших количествах конкременты могут быть выведены с помощью лекарственных препаратов, ударно-волновой или ультразвуковой терапии. Но при заполненности пузыря камнями более чем на одну треть, нарушении его нормальной работы или при размере камней более 10мм требуется оперативное вмешательство. По описаниям хирургов, конкременты могут быть разного размера – от песчинки до куриного яйца. Крупные менее опасны – они плавают в пузыре, часто даже не ощущаясь человеком, в то время как мелкие камушки склонны с током желчи выходить в протоки, травмируя их и провоцируя закупорку протоков, колику. Отсутствие лечения желчнокаменной болезни на этапе образования большого количества конкрементов может привести к развитию опасных последствий:
- нарушение механизма выработки желчи, ее поступления в желчный и выхода в двенадцатиперстную кишку;
- хроническое воспаление слизистой желчного (холециститу), сопровождающемуся постоянными болями в правом подреберье;
- присоединение к воспалительному процессу инфекции и нагноение;
- закупорка желчевыводящих путей одним камнем или сразу несколькими;
- приступы острой колики в результате движения камней, их выхода из пузыря;
- «отключение» желчного пузыря – при переполненности камнями в него перестает поступать желчь, в таких условиях орган больше не может выполнять свою функцию;
- травмирование или разрыв пузыря и желчных протоков;
- образование в протоках спаек и рубцов, затрудняющих выход желчи;
- возникновение сопутствующих заболеваний (панкреатит в результате заброса желчи в поджелудочную железу, дисбактериоз кишечника, гепатит, механическая желтуха, новообразования пузыря и т.д.).
Повышает риск возникновений осложнений то, что желчекаменная болезнь у взрослых людей в большинстве случаев протекает бессимптомно. По описанию большинства пациентов, она проявляется лишь изредка — тяжестью и болью в правом подреберье. Но этим симптомам люди часто не придают значения. При разрыве желчного и вытекании его содержимого в брюшную полость возникает угроза жизни. Она еще больше возрастает, если имеет место нагноение и инфекция в органе. Операция в таком случае должна быть проведена как можно быстрее – счет идет на часы.
Встречаются и другие патологии органа, при которых необходима плановая операция.
Удаление желчного пузыря выполняют при злокачественных новообразованиях (они возникают нечасто — в основном на фоне все той же желчекаменной болезни и воспалительного процесса), полипах, разрастании слизистой при инфекционном холецистите, некрозе стенок пузыря.
У пожилых людей и при нарушении обмена веществ иногда возникает кальциноз – отложение кальция на стенках органа. При значительном известковом слое орган перестает функционировать – это означает, что на данном этапе необходимо его удаление.
У детей необходимость в удалении желчного пузыря возникает гораздо реже, чем у взрослых. Но иногда и в раннем возрасте наблюдается желчекаменная болезнь (чаще всего в результате неправильного расположения органа) или новообразования, являющиеся показанием к удалению желчного пузыря.
При неправильной работе ЖП, его переполненности камнями другие органы успевают приспособиться к тому, что он не выполняет свою функцию. Поэтому удаление «отключенного» от процесса пищеварения органа не наносит значительного вреда организму – наоборот, помогает избежать перечисленных выше неприятных последствий.
Лучше, если удаление пузыря выполняется в ходе плановой операции, а не по экстренным показаниям. У врача и пациента есть возможность подготовиться к операции, снизив риск возникновения осложнений. Обычно перед хирургией проводятся УЗИ-диагностика желчного пузыря и обследование брюшной полости. Для уточнения диагноза и исключения противопоказаний к операции выполняются основные исследования:
- общий и биохимический анализ крови;
- ЭКГ;
- анализы мочи и кала;
- при необходимости – взятие пробы желчи из двенадцатиперстной кишки и ее анализ.
При выявлении патологий сердечно-сосудистой системы, болезней легких, онкологических и других тяжелых заболеваний плановую операцию, ввероятно, потребуется отложить. При острой необходимости она проводится под тщательным контролем. Если есть риск плохой переносимости общего наркоза, рассматривается возможность местной анестезии. В ходе операции врач внимательно следит за показателями дыхания и сердечного ритма у таких больных. Часто камни в желчном пузыре обнаруживаются у беременных женщин. Во время вынашивания ребенка операция тоже по возможности не проводится, либо ее выполняют во 2 триместре. Есть и другие противопоказания – к примеру, нарушение свертываемости крови. Но при угрозе жизни и здоровью процедуру выполняют, невзирая на наличие противопоказаний. За несколько дней до плановой операции рекомендуется облегченная диета и прием слабительных средств для очистки кишечника. Могут быть назначены препараты, улучшающие работу печени. В день операции пациенту ставится клизма.
Запрещено употребление алкоголя. Прием пищи и жидкости прекращается за 6 часов до начала операции.
В течение многих лет удаление желчного пузыря выполнялось через обширный разрез передней брюшной стенки. Но с появлением современного оборудования стала возможна менее травматичная техника проведения операции – лапароскопическая операция холецистэктомия. Однако иногда хирурги все еще отдают предпочтение полостной операции. Оба вида операции холецистэктомии включают следующие этапы:
Желчный пузырь удаляют в направлении от шейки (пережимая, а затем иссекая пузырный проток и артерию)
При затрудненном доступе к данной области холецистэктомию выполняют от дна пузыря
Желчевыводящие пути исследуют на наличие камней и при необходимости извлекают их с помощью дренажа
Место удаления зашивается, желчь теперь вместо пузыря поступает непосредственно в двенадцатиперстную кишку
Операция с разрезом брюшной стенки (20-30 см) чаще всего выполняется в экстренном порядке, а также при онкологических заболеваниях. При острой колике, травмировании камнем, разрыве желчного пузыря и перитоните чаще всего нет возможности провести лапароскопию. Такую технику выбирают и при наличии у пациента сердечно-сосудистых, легочных патологий – хирургия при необходимости может проводиться под местной анестезией, не требует введения газа в брюшную полость, как при ЛХЭ операции. Спаечный процесс в брюшной полости, нестандартное расположение или форма ЖП тоже затрудняют проведение лапароскопической холецистэктомии и заставляют отдать предпочтение открытой операции. Разрез во время операции делают по срединной линии живота или под ребрами. Недостаток полостной операции в более долгом заживлении раны, длительном периоде восстановления. Это значит, что обычно после нее нахождение в стационаре составляет около недели.
Лапароскопическая холецистэктомия (эндоскопическая)
Эндоскопическая хирургия не требует обширного разрезания – достаточно небольших проколов, в которые вводят камеру, троакары и хирургические инструменты. Также в брюшную полость поступает газ – двуокись углерода, благодаря чему появляется свободное пространство для доступа к органам. С помощью камеры врач видит на экране ход операции и направляет инструменты.
Лапароскопическая холецистэктомия, согласно описанию, в среднем длится около часа. Восстановление после лапароскопической холецистэктомии происходит быстро, кровопотери минимальны. После эндоскопической операции врач накладывает аккуратные косметические швы на область проколов.
Обычный срок нахождения в стационаре после видеолапароскопической холецистэктомии – 2-3 дня, после чего при хорошем самочувствии больного выписывают.
Недостаток операции лапароскопической холецистэктомии в том, что она проводится только под общим наркозом –это значит, что людям с противопоказаниями к нему приходится выполнять операционное вмешательство традиционным способом под местной анестезией.
Если во время эндоскопии обнаруживается опухоль или другое состояние, требующее более масштабного доступа – хирург должен быть готов перейти к обычной технике проведения операции через разрез тканей брюшины, даже если изначально у больного были показания к лапароскопической холецистэктомии.
Виды холецистэктомии
Осложнения после удаления ЖП возникают редко. Обычно хирургическое вмешательство происходит спокойно, но изредка встречаются:
- нагноение послеоперационных швов (чаще возникает после экстренной полостной операции);
- грыжа в области пупка;
- нарушение движения желчи по протокам;
- возникновение свища.
В крайних случаях для устранения осложнений выполняют повторную операцию. При склонности к образованию грыж рекомендуется носить компрессионное белье или повязку. При болезненности швов прикладывают холод. Заживление в области операции может сопровождаться небольшой болью – это нормальное явление. Но если держится температура, образовалось нагноение – это признаки инфекции, против которой назначают прием антибиотиков. Чтобы предотвратить инфицирование, швы после операции обрабатываются антисептиком. Кровотечения и разрывы швов часто возникают при чрезмерной физической активности после операции. Если процедура проводилась открытым способом, в первые дни рекомендуется постельный режим и нахождение преимущественно в полулежачем состоянии. Поднятие тяжестей запрещено до полного заживления швов. При лапароскопическом методе восстановление происходит гораздо быстрее, но повышенная физическая нагрузка тоже не рекомендуется.
Если операция прошла успешно, через несколько часов разрешается пить воду и принимать жидкую пищу. После лапароскопии почти сразу можно вставать, а открытая холецистэктомия требует более долгого постельного режима. Душ в первое время принимают, прикрывая швы повязкой.
Не стоит поднимать тяжести весом более 3 кг, чтобы избежать расхождения швов. Снимают их примерно через неделю после операции.
Жизнь после холецистэктомии
Качество жизни пациента, много лет страдавшего от болей в желчном пузыре и неправильного функционирования органа, должно только улучшиться после его удаления. Несмотря на отсутствие резервуара для накопления желчи, она продолжает вырабатываться.
Это значит, что поступает жидкость уже не в желчный пузырь, а напрямую в кишечник, причем не только во время еды.
Поэтому самое важное после удаления желчного пузыря – соблюдать диету и не делать длительных перерывов между приемами пищи, чтобы избежать проблем с ее перевариванием.
Диета после удаления желчного пузыря должна быть легкой и одновременно питательной. Голодать ни в коем случае нельзя. Желчь, поступающая в кишечник при длительном отсутствии пищи, может травмировать его, вызвать дисбактериоз. В первые месяцы рекомендуется так называемый «Стол №5» — печеночный. В дальнейшем необходимо также внимательно следить за питанием, чтобы не допускать нарушений в работе желчных протоков и образования в них камней. В первые часы и дни после операции (как лхэ, так и открытой) разрешена только жидкая пища – нежирный бульон, кефир, кисель, соки. Постепенно в рацион вводят пюре, каши, кисломолочные продукты. В дальнейшем можно употреблять привычные блюда, за исключением:
- жирных сортов мяса и рыбы;
- продуктов, повышающих отделение желчи (соленья и маринады, копчености, острая и жареная пища);
- сливочное масло;
- кофе;
- кондитерские изделия из белой муки с высоким содержанием сахара;
- алкоголь также под запретом.
Лучше всего есть часто (5-6 раз в сутки), но понемногу, чтобы пища постоянно поступала в кишечник. Это уменьшит вероятность травмирования его стенок желчью и диспептического расстройства.
Для регуляции выработки желчи и ее поступления в кишечник при удаленном желчном пузыре используются специальные препараты:
- ферменты;
- холеретики и холекинетики;
- спазмолитики.
Ферменты помогают восстановить нарушенный в результате заболевания и операции процесс пищеварения. Применяемые вещества заменяют собой компоненты, вырабатываемые поджелудочной железой и печенью, и облегчают работу органов. После нормализации переваривания пищи необходимости в постоянном приеме ферментных препаратов обычно уже не возникает. Для повышения выработки желчи и ускорения ее движения по протокам используются желчегонные средства. Они могут быть как растительного происхождения (на основе экстрактов растений), так и животного (сухая желчь), либо искусственного. Очень полезны травяные чаи – можно купить в аптеке готовый сбор (они продаются под номерами 1, 2 и 3) или самостоятельно по рекомендации врача подобрать травы.
Наиболее эффективными растениями признаны кукурузные рыльца, полынь, пижма. бессмертник, артишок, барбарис.
Иногда наблюдается послеоперационная боль из-за хронического спазма желчевыводящих путей. Она может возникнуть как после лхэ, так и после открытой операции. Для лечения этого состояния используют спазмолитики. При возникновении колики лекарство применяется симптоматически.
При несоблюдении рекомендаций врача в послеоперационный период могут возникнуть нарушения пищеварения:
- запор, сменяющийся диареей;
- отрыжка;
- тошнота;
- повышенное газообразование.
Необходимо также уделить внимание профилактике возможного образования камней в желчных протоках. Это не менее неприятное явление, чем конкременты в желчном пузыре. Камни образуются при нарушении оттока желчи, неправильной диете и недостаточной физической активности. При подозрении на застой желчи в протоках (ощущение тяжести и болей в правой части живота) необходимо сделать УЗИ и выяснить причину неприятных явлений. Назначаются желчегонные средства для предотвращения дальнейшего развития процесса. Сразу после операции у пациента могут быть фантомные боли в месте удаления желчного пузыря. Если они не проходят самостоятельно и возникает спазм, помочь могут спазмолитики – но-шпа, дротаверин, спазмалгон.
Альтернатива холецистэктомии
Настоятельно не рекомендуем заниматься самолечением! Если развилась патология — появились камни, эффективна только операция. Консервативное лечение иногда может помочь в случаях, когда:
- камни небольшого размера (до 1 см в диаметре);
- состоят в основном из холестерина;
- несмотря на наличие конкрементов, желчный пузырь нормально функционирует;
- протоки не закупорены камнем.
Для растворения конкрементов в желчный пузырь вводят кислоту, благодаря которой камни измельчаются и затем естественным путем выводятся. Также существует методика дробления конкрементов с помощью ультразвуковой и ударно-волновой терапии. На ранних стадиях камнеобразования эти способы являются эффективными, но при наличии крупных конкрементов их не применяют. Холецистэктомия остается одной из самых часто выполняемых операций, особенно в странах Запада. Это связано с характером питания (обилие тяжелой пищи) и образованием камней в результате такой диеты. Чтобы снизить риск камнеобразования и в будущем избежать холецистэктомии, лучше всего придерживаться диеты с минимально необходимым организму содержанием холестерина и жиров. Нормальному образованию и выходу желчи способствует умеренная двигательная активность.
Источник: https://laparoskopiya.ru/holecistektomiya
Холецистостомия
29002
Холецистостомия — паллиативная малотравматичная операция, позволяющая достичь положительного лечебного эффекта и снизить летальность.
Её следует считать стандартом хирургического лечения больных острым холециститом, у которых риск выполнения холецистэктомии чрезмерно велик в связи с тяжёлыми соматическими заболеваниями.
Патогенетическим обоснованием целесообразности выполнения холецистостомии служат снятие внутрипузырной гипертензии и отведение наружу инфицированной жёлчи, что устраняет нарушения кровотока в стенке жёлчного пузыря, предотвращая тем самым возникновение и прогрессирование в нём деструктивных изменений.
Холецистостомию выполняют путём чрескожного дренирования жёлчного пузыря под ультразвуковым контролем, лапароскопическим способом или путём открытой лапаротомии. Во всех случаях применяют местное обезболивание при обязательном участии анестезиолога.
Наиболее щадящий способ — пункция и последующее дренирование жёлчного пузыря, проводимое чрескожно и транспечёночно под УЗИ-контролем (рис. 1).
В полость жёлчного пузыря устанавливают дренаж, позволяющий отводить наружу гнойную жёлчь и активно осуществлять его санацию.
Воздерживаются от применения этого метода при распространённом перитоните, гангрене жёлчного пузыря и в случае заполнения всей его полости камнями.
Рис. 1. Пункционная транскутанная холецистостомия под ультразвуковым контролем.
Лапароскопическую холецистостомию выполняют под контролем видеоэндоскопии после визуальной оценки характера воспалительного процесса в брюшной полости и при условии свободного от сращений с соседними органами дна жёлчного пузыря.
Из многочисленных модификаций этого способа хорошо зарекомендовала себя методика прямой пункции жёлчного пузыря троакар-катетером с оставлением в его полости баллонного катетера, благодаря которому обеспечивается герметичность стомы и формируется доступ в полость жёлчного пузыря для его активной санации и удаления конкрементов.
Несмотря на малоинвазивный характер и эффективность лапароскопической холецистостомии, применяют её редко, что связано с необходимостью создания пневмоперитонеума и возможным ухудшением состояния больного во время процедуры.
Открытую холецистостомию (рис. 2) выполняют под местным обезболиванием из лапаротомного доступа в правом подреберье.
Формируют холецистостому подшиванием дна жёлчного пузыря к париетальной брюшине, а в случае невозможности подшить жёлчный пузырь к брюшной стенке его отграничивают тампонами.
При открытой холецистостомии образуется широкий канал для доступа в полость жёлчного пузыря и его санации, что важно в профилактике рецидива заболевания. Однако этот способ создания холецистостомии наиболее травматичен в связи с разрезом брюшной стенки.
Рис. 2. Открытая холецистостомия. В полости желчного пузыря установлен баллонный катетер
При наружном дренировании жёлчного пузыря купирование воспалительного процесса и его клинических признаков происходит к 8-10-му дню. Дальнейшая лечебная тактика зависит от тяжести состояния больного и степени операционно-анестезиологического риска.
Если он крайне высок, холецистостомия становится основным и окончательным методом лечения. При улучшении общего состояния больного и снижении риска хирургического вмешательства выполняют холецистэктомию с использованием малоинвазивных технологий.
Двухэтапное лечение подобных больных с острым холециститом способствует резкому снижению частоты летального исхода.
Операции на жёлчном пузыре и жёлчных протоках, проводимые при остром холецистите, заканчивают установкой в подпечёночном пространстве контрольного дренажа.
Дренаж в брюшной полости необходим для оттока наружу жёлчи и крови, подтекающих из ложа пузыря.
В случае интенсивного крово- и желчеистечения дренаж позволяет своевременно диагностировать несостоятельность лигатур культи пузырной артерии или протока. При отсутствии отделяемого по дренажу его удаляют на 3-й послеоперационный день.
Тампоны в брюшную полость при остром холецистите вводят исключительно редко. Такая необходимость возникает при осложнении заболевания подпечёночным абсцессом или невозможности остановить кровотечение из ложа пузыря в печени. При абсцессе тампоны подтягивают на 5-й день и удаляют на 9-й, гемостатический тампон извлекают на 4—5-й день после операции.
В послеоперационном периоде продолжают терапию, направленную на коррекцию метаболических нарушений, профилактику инфекционных и тромбоэмболических осложнений.
Инфузионную терапию в объёме 2,0—2,5 л жидкости в сутки необходимо проводить не менее 3 дней.
Своевременное выполнение операции и рациональная интенсивная терапия в послеоперационном периоде обеспечивают благоприятный исход хирургического лечения больных острым холециститом.
Савельев В.С.
Хирургические болезни
Опубликовал Константин Моканов
Источник: https://medbe.ru/materials/bryushina-i-salnik/kholetsistostomiya/
Что такое холецистостомия, как и зачем она проводится?
Термин холецистостомия определяет оперативную манипуляцию, при которой в желчном пузыре формируется отверстие (стома), которое дает возможность для оттока желчи наружу. Данный вид оперативного вмешательства проводят специалисты первого хирургического отделения по определенным медицинским показаниям.
Холецистостомия – показания
Выполнение данного вида хирургического вмешательства имеет ряд медицинских показаний, поэтому проводится не всем пациентам:
- Пациенты с желчно-каменной болезнью или другой патологией структур гепатобилиарной системы, при ко отрой значительно нарушается отток желчи, а выполнение удаления желчного пузыря приводит к высокому риску развития тяжелых осложнений.
- Технические сложности для выполнения других видов оперативного вмешательства (анатомические особенности желчного пузыря, наличие соединительно-тканных спаек).
- Невозможность проведения других методик оперативного вмешательства при нарушении дренажа желчи, связанная с недостаточным опытом хирурга или отсутствием необходимого оборудования.
Холецистостомия – операция паллиативная. Это означает, что в соответствии с медицинскими показаниями она выполняется временно для облегчения оттока желчи. Также ее проведение рекомендуется для пациентов с онкологической патологией 4-й стадии, когда другие виды процедур и манипуляций являются нецелесообразными.
Виды
Зависимо от техники выполнения операции, а также применения специальной аппаратуры для ее проведения выделяют 2 основных вида формирования стомы желчного пузыря, к ним относятся:
- Классическая операция – врач хирург при помощи скальпеля выполняет рассечение кожи, подкожной клетчатки, обеспечивает доступ к желчному пузырю, после чего вводит в его стенку специальную трубку, которую затем подшивает к коже. По трубке выводится желчь на поверхность тела.
- Лапароскопическая холецистостомия – более современный вид манипуляции с использованием специальной оптической аппаратуры. Через небольшой разрез на стенке брюшной полости вводится специальная оптоволоконная трубка с камерой и освещением. Под визуальным контролем на мониторе хирург при помощи специального микроинструментария выполняет необходимые манипуляции по выведению стомы желчного пузыря.
Первое хирургическое отделение проводит преимущественно лапароскопическую операцию, так как она является не такой травматичной, а также позволяет значительно снизить риск развития операционных и послеоперационных осложнений.
Послеоперационный период
Длительность восстановления организма пациента после холецистостомии зависит от типа хирургического вмешательства. При выполнении классической операции с рассечением тканей передней брюшной стенки послеоперационный период длится не менее 7-10 дней.
В это время пациент находится под медицинским наблюдением в условиях хирургического стационара, он получает лекарственное лечение, направленное на профилактику инфекционных осложнений, а также уменьшение выраженности послеоперационной боли.
При выполнении лапароскопической операции длительность периода восстановления значительно меньше, она составляет период времени около 3-х дней, после которых пациент может быть выписан домой.
Сделать операцию холецистостомия в Ростове можно в условиях Первого Хирургического отделения больницы СКЖД, специалисты которого достоверно определят показания к ее проведению, а также индивидуально выберут методику.
Источник: http://www.Phag-Rostov.ru/articles/holetsistostomiya/